El genu valgo (también conocido como rodilla valga o piernas en X) es una deformidad caracterizada por la aducción de la pierna (la rodilla se desplaza hacia dentro) y rotación interna de la cadera: con los muslos paralelos, la distancia entre las rodillas es menor respecto a la distancia entre los tobillos.
Durante los primeros 18 meses de vida, los niños tienen la rodilla vara (hacia fuera).
Esto también se observa en las personas que juegan al fútbol.
- En los niños de entre 18 y 24 meses, las articulaciones de la cadera, rodilla y tobillo son normales o rectas (las piernas son paralelas).
- En los niños de entre 2 y 5 años, la alineación en valgo (hacia dentro) es habitual. Luego, se produce una realineación de manera natural.
Esta deformidad es más común en las mujeres, aunque también puede afectar a los hombres.
Por lo general es bilateral, es decir se produce en ambas rodillas.
La malformación se aprecia a los 2-3 años de edad y puede empeorar hasta los 4 años. El genu valgo puede corregirse por sí solo hasta los 7-8 años. En raras ocasiones, la malformación persiste hasta la adolescencia.
Sin embargo, algunas deformidades pueden alterar el ángulo femoro-tibial, por ejemplo, las deformidades:
- Congénitas (desde el nacimiento)
- Que se desarrollan durante el crecimiento del niño
- Provocadas por un traumatismo
Antes de los 6 años, el niño requiere un examen médicopara saber si el genu valgo es fisiológico o patológico.
La obesidad es perjudicial para las rodillas y puede provocar problemas para caminar.
Complicaciones y consecuencias del genu valgo
Por lo general, los jóvenes no suelen tener problemas. En cambio, los adultos y las personas ancianas pueden experimentar un desgaste del cartílago y del menisco externo, por lo que podrían desarrollar artrosis, sobre todo en la zona lateral de la rodilla.
Fuente: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3558618
Causas del genu valgo
Los estudios afirman que el genu valgo depende de cuatro factores específicos. A continuación, se mencionan estos factores del más probable al menos probable.
1. Falta de fuerza en la cadera
La debilidad muscular en los glúteos (glúteo menor, glúteo medio, glúteo mayor y músculos rotadores externos de la cadera), junto con la hipertonía (contracción) de los aductores, que el fémur permanezca estable.
La cadera se desplaza hacia adentro y gira hacia dentro. Cuando los aductores son más fuertes que los rotadores externos (glúteos/cadera), la rodilla tiende a dirigirse hacia afuera (valgo).
2. Rigidez en los tobillos
La reducción de la flexión dorsal del tobillo (levantar la punta del pie) y la debilidad de los músculos gastrocnemio, sóleo y tibial anterior impide estirar la pierna lo suficiente como para caminar correctamente. Esto provoca la pronación del pie (el pie gira hacia fuera y el tobillo hacia dentro), lo que conlleva una rotación interna y aducción de la cadera. El resultado es el genu valgo.
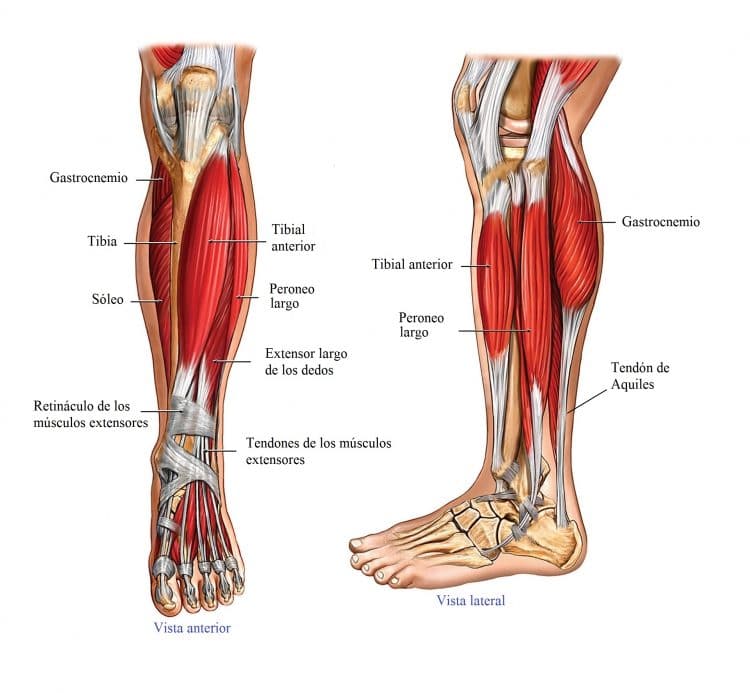
© alamy.com
3. Debilidad del cuádriceps
Cuando el vasto medial oblicuo (VMO) está debilitado no puede estabilizar la rodilla, lo que provoca estrabismo rotuliano (la rótula gira hacia afuera) y la rodilla tiende a dirigirse hacia adentro (valgo).
4. Debilidad de los músculos isquiocrurales
La debilidad de los músculos mediales y posteriores del muslo (semimembranoso y semitendinoso) no permite una estabilización adecuada de la rodilla. La articulación se desplaza en dirección medial.
La rodilla valga se origina por una combinación de estos factores. Sin embargo, cuando se produce una deformidad, no se trata solo de un trastorno ortopédico (fuerza y flexibilidad muscular), sino también nervioso.
¿Existen otros factores que favorecen el genu valgo?
La anatomía juega un papel importante en el desarrollo del genu valgo. Los factores que afectan a la rodilla son:
- Amplitud de la pelvis
- Ángulo acetabular (parte de la pelvis en la que se inserta el fémur)
- Forma del fémur
- Deformidad del tobillo o de la cadera
- Laxitud de los ligamentos
Algunas personas tienen un mayor predisposición para padecer genu valgo.
No hay que olvidar que este trastorno tiene su origen en la falta de fuerza de la cadera o en una movilidad limitada del tobillo.
Síntomas del genu valgo
Por lo general, el genu valgo es asintomático durante muchos años, aunque a largo plazo puede provocar dolor de rodilla en la parte interior.
- La persona afectada camina con las rodillas muy cerca una de la otra. En caso de genu valgo unilateral, cuando la malformación solo afecta a una rodilla, el paciente tiene una postura anormal y su espalda oscila de una lado a otro.
- Disminuye la estabilidad de la rodilla

Diagnóstico de genu valgo
El genu valgo se diagnostica midiendo la distancia intermaleolar (distancia entre los maléolos de los tobillos) con las rodillas juntas:
- 1° grado (fisiológico) hasta 2,5 centímetros
- 2° grado (leve) entre 2,5 y 5 centímetros
- 3° grado (moderado) entre 5 y 7,5 centímetros
- 4° grado (grave) más de 7,5 centímetros
Tratamiento ¿Cómo corregir el genu valgo?
Entre los remedios naturales se pueden realizar algunos ejercicios correctivos en el gimnasio o en casa:
Levantamiento lateral de pierna en posición cuadrúpeda
- Apoyar las rodillas en el suelo
- Apoyar las palmas de las manos en el suelo (posición cuadrúpeda)
- Estirar hacia el lado la pierna que se debe fortalecer manteniendo la rodilla extendida
- Levantar lateralmente la pierna extendida hasta que el pie quede a la altura de la cadera

© Massimo Defilippo
Levantamiento lateral de la pierna acostado de lado
- Acostarse en el suelo sobre el costado derecho
- Doblar el codo derecho y apoyar la cabeza sobre la palma de la mano derecha
- Las piernas deben forman una línea recta imaginaria con la espalda
- Apoyar la mano izquierda en el suelo al frente del pecho o levantar el brazo izquierdo y mantenerlo en esa posición
- Levantar lentamente la pierna izquierda, lo más alto posibile
- Mantener la pierna izquierda estirada y recta
- Al llegar al límite, bajar lentamente la pierna izquierda, pero sin llegar a tocar la pierna derecha y luego volverla a levantar
- Realizar 20 repeticiones

© Massimo Defilippo
Side Plank
Este es un ejercicio más exigente, por lo tanto, no todas las personas pueden realizarlo al comenzar la rehabilitación.
El side plank hace que el glúteo menor y el medio trabajen para mantener levantada la cadera.
El glúteo mayor también se activa, pero realiza un esfuerzo menor respecto al de los otros dos glúteos.
- Acostarse de lado
- Apoyar el peso del cuerpo sobre el codo que queda en contacto con el suelo y sobre el borde externo de pie ue se apoya en el suelo
- Mantenr una posición en que los hombros y las caderas formen una línea imaginaria
- Mantener el cuerpo en esta posición mientras se levanta la otra pierna estirada
- La punta del pie debe estar hacia adelante
- Realizar 10 repeticiones

© Massimo Defilippo
Side Plank simple
Se realiza de la misma manera que el ejercicio anterior, pero con la pierna que queda abajo doblada y se apoya la rodilla y el pie en el suelo.
Este ejercicio es menos exigente, por lo tanto puede realizarse incluso en las primeras etapas de rehabilitación.

Sentadillas con banda elástica
- Colocarse una banda elástica alrededor de las rodillas, debajo de la rótula
- Los pies deben estar separados hasta quedar paralelos a la altura de los hombros
- Dirigir la punta de los pies hacia afuera
- Doblar las rodillas manteniendo la espalda derecha y llevar los glúteos hacia atrás para que las rodillas no queden más adelante respecto a la punta de los pies
- Realizar 10 repeticiones

© Massimo Defilippo
Estiramiento y rodillo de espuma para los aductores
Los músculos aductores pueden provocar un movimiento de aducción de la rodilla (de desplaza hacia la otra rodilla) y una rotación de esta hacia dentro, por lo tanto, es necesario estirar y relajar estos músculos.
Estiramiento desde sentados
- Sentarse en el suelo
- Separar las piernas
- Inclinarse hacia adelante tanto como sea posibile
- Permanecer en esta posición durante 30 minutos
Zancada lateral
- Separar las piernas
- Colocar hacia afuera la pierna que necesita fortalecer
- Doblar la otra rodilla
- Permanecer en esta posición durante 30 minutos
Relajar los músculos aductores con rodillo de espuma
Para relajar los músculos aductores y desactivar los puntos gatillo, es necesario:
- Acostarse boca abajo con el rodillo de espuma al lado del muslo que debe tratarse
- Apoyar la parte interna del muslo, parte cercana a la rodilla, sobre el rodillo de espuma
- Desplazarse hacia adelante y hacia atrás sobre el rodillo
- Después, colocar el rodillo de espuma en la zona de la ingle para trabajar la porción proximal del músculo
Entre los deportes permitidos, se encuentran el ciclismo y la natación con una intensidad moderada.
En caso de genu valgo grave, se recomienda no correr.
Plantilla y aparatos ortopédicos para el genu valgo
El ortopédico suele recomendar el uso de una rodillera rígida para mantener la articulación en su eje, pero los niños (e incluso los adultos) no son capaces de aguantar mucho tiempo.
La inestabilidad leve o moderada de rodilla causada por el genu valgo puede mejorar parcialmente gracias a una rodillera.
Estudios científicos muestran que los apaatos ortopédicos para la rodilla y las plantillas son eficaces para reducir:
- Dolor
- Rigidez articular
- Dosis de los medicamentos
También mejora la propiocepción de la rodilla y el equilibrio en las personas con artrosis de rodilla y deformidad en valgo.
El médico también puede recomendar el uso de una plantilla ortopédica para corregir el punto de apoyo del pie y mejorar la alineación de la rodilla.
Ultilizar las plantillas puede:
- Reducir el dolor
- Mejorar la manera de caminar
Los bordes laterales en relieve de las plantillas en forma de cuña, pueden reducir los síntomas e algunos pacientes con artrosis del compartimiento femorotibial medial.
Fuente: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3770501/
La osteopatía es un tipo de terapia manual que puede mejorar la alineación de la rodilla, ya que elimina las contracturas musculares y libera las articulaciones.
© fotolia.com
Intervención quirúrgica para el genu valgo
¿Cuándo operar?
El ortopédico recomienda la intervención quirúrgica:
- Si el genu valgo severo
- Si los ejercicios, el estiramiento y la pérdida de peso no reducen considerablemente el dolor
En los adultos, la osteotomía está indicada en caso de valgo de rodilla y artrosis unicompartimental (solo en un lado de la rodilla).
La osteotomía no está indicada en los pacientes con:
- Artritis reumatoide
- Rodilla muy inestable
- Genu valgo severo
Esto se debe a:
- Hiperlaxitud legamentaria (los ligamentos son demasiado flexibles por lo que no le proporcinan estabilidad a la arrticulación)
- Subluxación
Sin embargo, el genu valgo severo es una contraindicación relativa, debido a que la rodilla suele desarrollar una estabilidad funcional incluso si los ligamentos se están demasiado flexibles.
Fuente: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2899363/
Osteotomía
Entre las soluciones para el valgo de rodillas, se encuentra la osteotomía proximal (alta) de la tibia, que sirve para realinear la rodilla y aumentar su fuerza.
La osteotomía en cuña es una operación a cielo abierto que se realiza desde hace muchos años. El cirujano extrae una cuña de la parte medial de la tibia.
En los últimos años, la osteotomía en cuña se realiza con placas de fijación.
Esta técnica preserva la anatomía proximal de la tibia, lo que permite una intervención posterior de prótesis de rodilla y una corrección de la articulación más precisa. Además, evita la lesión de:
- El nervio peroneo
- La articulación femororrotuliana
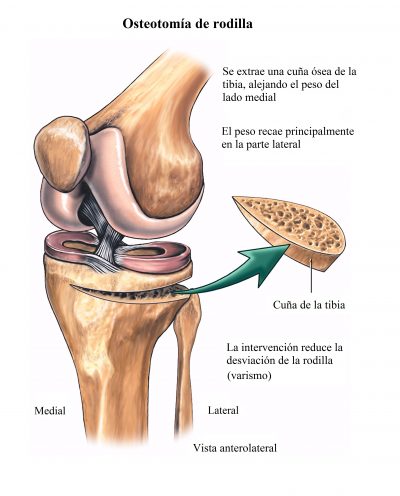
© alamy.com
Técnica quirúrgica de osteotomía tibial
El paciente se coloca en posición supina y se prepara para la operación.
Cuando se requiere una corrección leve (genu valgo de hasta 10°), está indicada una osteotomía cn la extirpación de una cuña ósea tibial.
En esta cirugía, no se necesita un injerto y el tiempo de recuperación suele ser de cuatro semanas después de la intervención quirúrgica.
Durante la cirugía, el médico realiza una incisión vertical sobre la inserción de la pata de ganso, entre el borde medial del ligamento rotuliano y el borde posterior de la tibia.
La capa superficial del ligamento colateral medial se desprende y queda expuesta la metáfisis tibial.
A través de una fluoroscopia con clavos de Steinmann, se confirma la zona de la osteotomía.
El clavo se introduce desde la parte interna de la rodilla hacia la parte externa y de arriba hacia abajo (en dirección craneocaudal).
La osteotomía se realiza con una sierra quirúrgica y luego se completa con la ayuda de un osteotómo adecuado para esta cirugía.
El objetivo de la corrección ósea es desplazar el eje mecánico hacia el punto central del plato tibial.
Así como en la osteotomía con cuña abierta, la corrección final posicionar el eje mecánico de la extremidad inferior hacia el punto central del plato tibial.
La resección debe ser mínima.
La osteotomía se estabiliza por medio de grapas o de placas con cuatro agujeros.
Después de la cirugía, se coloca un aparato ortopédico funcional en la extremdad inferior que imoviliza la pierna cuando está bloqueado, pero al desbloquearlo no limita el movimiento.
El paciente puede volver a caminar normalmente sin necesidad de muletas al cabo de 30 días después de la cirugía.
La recuperación total tarda entre 6-7 semanas desde la cirugía.
Fuente: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2899363/
Recuperación postoperatoria de genu valgo
La hospitalización se extiende entre 2 y 5 días en la unidad de ortopedia.
La fijación interna permite al paciente empezar de inmediato los ejercicios de fisioterapia y rehabilitación, así como una rápida recuperación.
La amplitud de movimiento es suficiente para empezar el refuerzo.
El fisioterapeuta moviliza el miembro inferior el día después de la intervención.
Se empieza la movilización pasiva/activa con la pierna extendida.
Ejercicio de rehabilitación para el genu valgo
Al principio, la fisioterapia debe ser pasiva, aunque el paciente debe trabajar de manera activa lo antes posible.
En la última parte de la rehabilitación, es necesario reforzar los músculos con algunos aparatos de rehabilitación:
- Extensor de piernas
- Prensa de piernas
- Curl de piernas
Una rehabilitación correcta permite reforzar y estirar los músculos, mejorando la coordinación y la marcha.

