Diagnóstico del infarto de miocardio
En urgencias, el médico analiza los síntomas del paciente y mide:
- Presión arterial
- Ritmo cardíaco
- Fiebre
Después realiza algunos exámenes:
- Electrocardiograma (ECG)
- Análisis de sangre
ECG para el infarto agudo de miocardio
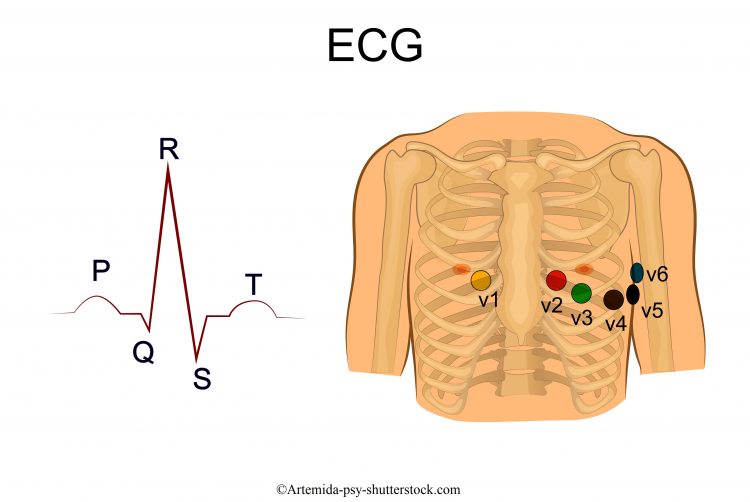
Características generales del ECG
El trazado del ECG se compone de tres variaciones o picos:
- Onda P – representa la propagación del impulso eléctrico en el miocardio auricular. Es pequeña, lenta y redondeada (despolarización de las aurículas)
- Complejo QRS – representa la propagación del impulso eléctrico en el miocardio ventricular (despolarización de los ventrículos)
- Onda T – representa la recuperación eléctrica del miocardio ventricular (repolarización de los ventrículos)
Se colocan algunos electrodos en el cuerpo para grabar la actividad eléctrica del corazón.
Estos electrodos graban 12 derivaciones, es decir 12 puntos de vista del corazón.
Estas son:
- 3 derivaciones bipolares: DI, DII, DIII;
- 3 derivaciones unipolares: aVR, aVL, aVF
- 6 derivaciones precordiales: V1 – V2 – V3 – V4 – V5 – V6
En caso de infarto, se puede detectar su sede basándose en qué derivación las ondas resultan alteradas.
Aplicación de los electrodos (derivaciones periféricas)
| Electrodo | Extremidad |
| Electrodo rojo | Brazo derecho |
| Electrodo negro | Tobillo derecho |
| Electrodo amarillo | Brazo izquierdo |
| Electrodo verde | Tobillo izquierdo |
- Ondas del electrocardiograma en el infarto de miocardio
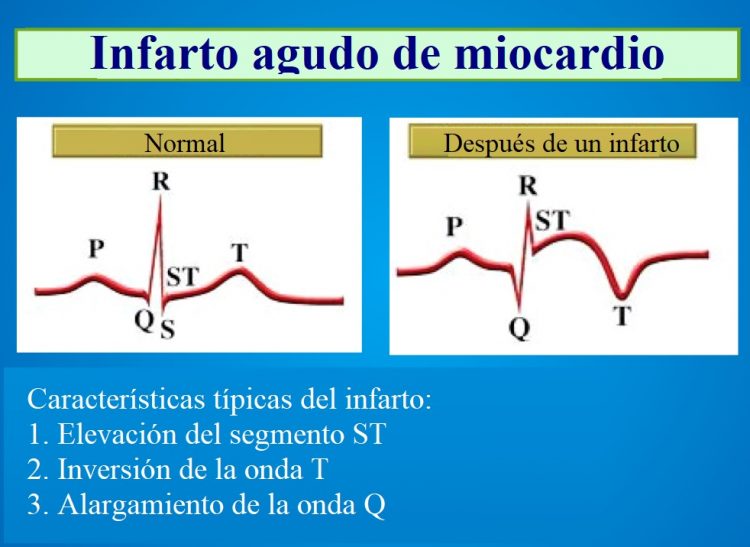
En el caso de muerte celular, el tejido del miocardio pierde la capacidad de despolarización y repolarización, entonces se vuelve en “mudo” desde el punto de vista eléctrico.
En el gráfico del electrocardiograma de la necrosis se destaca una onda Q patológica en las derivaciones cerca de la necrosis.
© shutterstock.com
El complejo QRS se genera gracias a una serie de vectores que se forman uno tras otro de forma muy rápida, y esto se debe a la despolarización de las paredes ventriculares.
Cuando se produce necrosis en una zona del miocardio, la pérdida de los vectores de esa zona causa un desequilibrio, porque predominan los vectores que tienen orientación opuesta.
Como resultado final, aparece un vector que huye de la zona de la necrosis.
El electrodo que se encuentra en frente de la zona de la necrosis genera una onda Q negativa.
Onda T
En caso de isquemia, la repolarización del miocardio resulta alterada y se desarrolla de manera opuesta con respecto a la situación normal, por esto la onda T es inversa después de la fase aguda (en las semanas después del infarto).
En la fase aguda (la primera semana), la onda T mantiene su dirección normal.
Onda R
Normalmente la onda R del complejo QRS “crece” desplazándose de V1 a V6. La ausencia de esta progresión fisiológica es un signo de infarto. La razón es que desplazándose hacia la izquierda (de V1 a V6) se llega a la zona que se encuentra más cerca del ventrículo izquierdo.
Onda Q
La onda Q es el elemento característico de la necrosis transmural de miocardio.
Sin embargo, si el infarto no afecta todo el espesor de la pared ventricular se define intramural.
En el caso de infarto subendocárdico (en las capas más internas del miocardio) que afecta más de la mitad del espesor de la pared, la forma del electrocardiograma se parece a la del infarto transmural.
A menudo no se detectan señales eléctricas de la necrosis, sino solo algunas alteraciones de la repolarización.
Se destacan dos tipos:
- Un descenso del segmento ST marcado y persistente, normalmente suele ocurrir en caso de infarto anterior y rara vez inferior, por lo general corresponde a un infarto subendocárdico que se aprecia en pacientes con enfermedades coronarias graves.
- Una inversión profunda y duradera de las ondas T en una zona limitada – se caracteriza por una isquemia subepicárdica, es decir debajo del epicardio (capa visceral o interior del epicardio).
© Massimo Defilippo
Para poder indicar la presencia de un infarto de miocardio, la onda Q debe:
- Tener una longitud de al menos un cuadrado (0,04 segundos)
- Tener una profundidad de al menos una tercera parte de la altura de todo el complejo QRS
- Ser negativa desde el principio
Otras características de la onda Q en caso de infarto son:
- Presencia frecuente de irregularidades en la parte inicial de la rama que desciende
- Profundidad variable en las derivaciones
Este último punto requiere las siguientes aclaraciones:
- En aVL > 2 mm y > 25% de la onda R
- En D1 > 2 mm y > 50% de la onda R
- En D2 y aVF > 2 mm y > 25% de la onda R
- En V5 y V6 > 2 mm y > 15% de la onda R
- A menudo en D3 el diagnóstico de la onda Q patológica es difícil; el diagnóstico es más seguro en presencia de las siguientes características
- Presencia de una onda Q anormal tanto en D2 como en aVF
- La profundidad no se reduce durante la inspiración forzosa
- Profundidad > 6 mm
La onda Q anormal en una de las derivaciones es relevante solo si hay otra onda Q anormal en una derivación cercana (por ejemplo, si hay una onda Q anormal en DIII; hace falta controlar DII y aVF).
En caso de onda Q anormal en una sola derivación, no se trata de infarto.
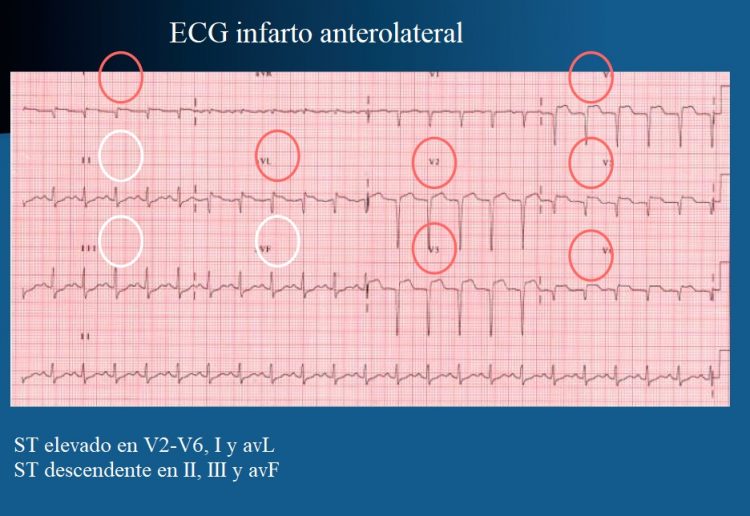
Elevación del segmento ST (inferior lateral)
Normalmente, la elevación del segmento ST se debe a una isquemia transmural y se destaca en la fase aguda (primeros días) de un infarto de miocardio.
También puede apreciarse durante un espasmo coronario temporal.
Diferentemente del descenso del segmento ST, la elevación de dicho segmento ayuda a detectar la localización del infarto.
Tanto el descenso como la elevación del segmento ST pueden indicar daños en el tejido cardíaco.
Estas alteraciones no son específicas del infarto de miocardio, pero pueden ocurrir en caso de:
- Pericarditis aguda
- Aneurisma de corazón – es una dilatación que se debe a la cicatriz fibrosa que se produce después del infarto. Esta zona fibrosa con cicatrices provoca la persistencia del nivel incorrecto del segmento ST
© Massimo Defilippo
Bloqueo de rama
Si se padece de un bloqueo de rama izquierda no es posible diagnosticar el infarto a través del ECG.
El bloqueo de rama en la parte izquierda de por sí puede representar un síntoma de infarto, pero un bloqueo ya existente puede ocultar la señales de un infarto.
Zonas afectadas por un infarto según la sección alterada del electrocardiograma
| Derivación | Zona del corazón |
| V1-V2 | Anteroseptal |
| V3-V4 | Anterior |
| V5-V6 | Anterolateral |
| II, III, aVF | Inferior |
| I, aVL | Lateral |
| V1-V2 | Posterior (recíproco) |
Si afecta V1, V2, V3 y V4 hablamos de lesión anteroseptal extendida.
Cabe destacar que a veces el infarto de miocardio puede ocurir de manera anormal, es decir sin el típico dolor de pecho, sino con un simple dolor epigástrico, parecido al de una úlcera, con:
- Presión baja
- Sudoración
- Incluso mareo y vómito
El ECG de un paciente con estos síntomas puede mostrar señales de isquemia (sobre todo elevación o descenso del segmento ST) en las derivaciones inferiores (II, III, aVF).
© Massimo Defilippo
Evolución de un infarto agudo de miocardio en el ECG
En la fase aguda, se aprecia:
- Una alteración de la onda T
- Posteriormente se aprecia el descenso del segmento ST
- Luego hay una inversión de la onda T
- En las últimas fases aparece la onda Q patológica que representa un signo indeleble de un infarto pasado. Ya que en la zona afectada por el infarto no hay actividad eléctrica, todos los vectores se alejan y esto causa su negatividad
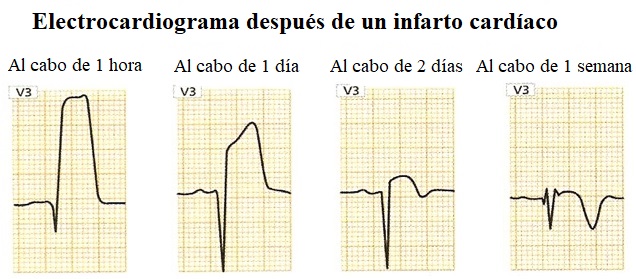
© Massimo Defilippo
Si por ejemplo hay una onda Q anormal en V5 y V6, el paciente puede haber padecido de un infarto lateral en la parte izquierda.
La angina normalmente reacciona con los nitratos (esto puede ayudar con el diagnóstico).
Exámenes para el infarto agudo de miocardio
Pruebas de laboratorio para el diagnóstico del infarto de miocardio
En caso de infarto, se aprecia una alteración de algunos valores de la sangre, específicos e inespecíficos.
- La célula del miocardio en necrosis libera algunas enzimas en la sangre. Algunas enzimas inespecíficas son la aspartato transaminasa (AST) y la lactato deshidrogenasa (LDH), que también se encuentran en el hígado. Una enzima específica es la creatina fosfoquinasa (CPK).
- La mioglobina es una proteína inespecífica porque su origen también puede ser muscular, en particular aumenta dos horas después del infarto, permanece en cantidades elevadas en la sangre durante diez horas, y al final el riñón la expulsa rápidamente.
- La troponina es una proteína estructural miofibrillar, que existe en dos formas: T e I. Después de un infarto de miocardio aumenta y permanece en cantidades elevadas durante más tiempo que la CPK.
También se encuentra en otros músculos, sin embargo es específica porque la troponina T tiene 11 aminoácidos solo en el corazón, en cambio la troponina I tiene 31 aminoácidos.
La troponina se encuentra en los músculos entre la actina y la miosina. Después del infarto, la cantidad de troponina en la sangre aumenta dependiendo de la necrosis del tejido.
La concentración de troponina permanece elevada durante 7-12 horas.
El valor máximo de troponina es proporcional a la extensión de la necrosis, es decir en caso de necrosis pequeña, la concentración de troponina registra un ligero aumento.
El nivel de troponina es útil para el diagnóstico, si la concentración es alta, la probabilidad de muerte del paciente es mayor. - Tras un infarto, la estructura de la albúmina cambia. Esta proteína se une al cobalto, pero en caso de isquemia y de infarto cambia su manera de unirse a este metal. Los tejidos isquémicos producen algunos radicales libres que alteran la estructura de la albúmina.
- El aumento de la VSG (es decir la velocidad de sedimentación globular) es un signo inespecífico de infarto.

Pruebas complementarias para el infarto de miocardio
El médico puede someter el paciente a otros exámenes para evaluar la situación de manera más detallada:
- Radiografía – para evaluar el tamaño del corazón y detectar si hay un edema pulmonar.
- Ecocardiograma – para detectar las zonas del corazón que no bombean la sangre de la manera correcta y para detectar si hay daños en las válvulas o en los tabiques.
- Angiograma – junto a la radiografía muestra los vasos sanguíneos obstruidos.
El médico inserta un catéter en una arteria (radial / humeral / femoral, normalmente la femoral), que llega hasta el origen de la arteria coronaria e inyecta el trazador.
En el 87% de los casos, una angiografía coronaria, realizada a más tardar 4 horas después de la primera manifestación de los síntomas del infarto, permite observar una obstrucción trombótica completa de la arteria coronaria, que lleva la sangre en la zona del miocardio afectada por el infarto.
Este porcentaje baja al 65% en las 12-24 horas después de la primera manifestación de los síntomas, y esto se debe a la fibrinolisis espontánea. - Prueba de resistencia – en los días posteriores al infarto se puede medir la respuesta del corazón a la actividad física a través de un ECG de esfuerzo.
- TAC o resonancia magnética – permiten observar las zonas del corazón que han sufrido daños.
© Massimo Defilippo
- Angiografía coronaria por TC – consiste en la inyección del trazador por vía intravenosa. El ordenador realiza una reconstrucción en 3D para ver las arterias coronarias. Esta prueba es menos precisa que la angiografía coronaria estándar, de hecho no muestra imágenes iguales a las de la prueba estándar porque se ve muy afectada por las zonas con calcificación, pero es fiable para controlar la funcionalidad de un ventrículo o para revisar la función de un marcapasos.
- Infarto intestinal o isquemia: causas y síntomas
- Melanoma de la piel: síntomas y diagnóstico
- Embolia pulmonar: diagnóstico y tratamiento

