Diagnóstico para la tuberculosis pulmonar
Durante la visita, el médico:
- Examina los ganglios linfáticos
- Ausculta los pulmones con el estetoscopio para escuchar los ruidos pulmonares durante la respiración
Hay que revisar si el paciente tiene esta enfermedad, en especial si:
- Ha padecido pleuritis cuando era niño
- Viene de una zona en la que la enfermedad es endémica
Exámenes para la tuberculosis pulmonar
Prueba del Mantoux
El examen diagnóstico más común para la tuberculosis es una prueba cutánea.
Teoría de la prueba de Mantoux, según un artículo de Surajit Nayak y Bassanti Acharjya publicado en el «Indian Dermatoloy online journal«.
La reacción que se produce al inyectar la tuberculina intradermica es un ejemplo claro de reacción de hipersensibilidad celular tardía.
Los linfocitos T se encuentran activos debido a una infección previa y tras la inyección deben acudir hacia la piel, en donde ha sido aplicada la inyección.
Allí, los linfocitos T liberan las linfocinas, es decir, sustancias que favorecen y coordinan las reacciones inmunitarias de las células.
Estas linfocinas provocan:
- Vasodilatación local
- Edema
- Acumulación de fibrina
- Llamado a otras células inflamatorias en la zona
Por consigueinte, se endurece la piel se produce una erupción cutánea.
Las características de la reacción son:
- Reacción tardía, llega al punto máximo por lo menos 24 horas después de haber aplicado la inyección con el antígeno
- Endurecimiento de la piel
- Formación de vesículas y zonas con necrosis (raramente)
Procedimiento
El médico inyecta una pequeña cantidad de una sustancia denominada tuberculina PPD en la piel del antebrazo.
Al cabo de 48-72 horas, el médico:
- Examina el brazo del paciente
- Observa si hay una erupción cutánea
Una mancha roja, dura y en relieve significa que el resultado de la prueba es positivo a la infección por Mycrobacterium tuberculosis. Esto indica que la persona ha entrado en contacto con la bacteria.
La prueba no permite saber si la infección es latente o activa.
Diagnóstico de laboratorio para la tuberculosis pulmonar
Los análisis de sangre pueden ser útiles para confirmar o excluir la tuberculosis latente o activa.
Estas pruebas emplean tecnologías sofisticadas para medir la reacción del sistema inmunitario ante las bacterias de la TBC.
La cantidad de glóbulos blancos en la sangre es más alta de lo normal.
La prueba QuantiFERON se efectúa para medir la concentración de interferón gama o de IFN-γ en la sangre y es una prueba más precisa que el que se realiza en el brazo.
Prueba del esputo o de expectoración
Si la radiografía de tórax muestra signo de la tuberculosis, el médico puede tomar una muestra de la expectoración que se produce al toser.
Los resultados de esta prueba pueden tadar varias semanas.
Esta prueba permite:
- Detectar la presencia y el tipo de bacteria
- Establecer cuál es el tratamiento antibiótico más adecuado
Al analizar la muestra en el laboratorio:
- Si la microbacteria está intacta, se observa el bastoncillo (imagen abajo a la izquierda)
- Si la microbacteria se encuentra en los macrófagos, se observan los fragmentos de la digestión de la microbacteria (imagen abajo a la derecha)
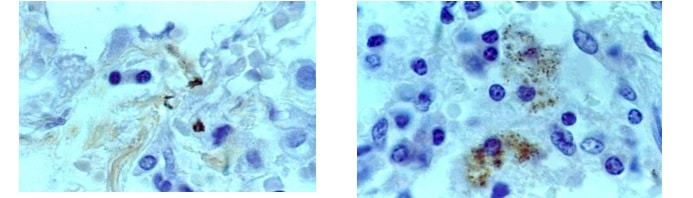
© Massimo Defilippo
- La PCR (amplificación del ADN a través de la reacción en cadena de la polimerasa, o Plymerase Chain Reaction) para detectar el fragmento específico de la bacteria tuberculosa, es decir, la secuencia IS6110 (esta es la prueba más confiable).
Radiografía de tórax y TAC para la tuberculosis pulmonar
Si la prueba del Mantoux es positiva, el médico solicita una radiografía de tórax (Rx torácica). La radiografía puede mostrar manchas blancas en los pulmones similares al algodón.
Generalmente, se encuentran en la parte superior del pulmón, sección apical.
Existen muy pocos casos en los que la TBC primaria se logra detectar a través de la radiografía, especialmente cuando provoca una infección grave en los ganglios linfáticos del mediastino, cuando la microbacteria es transportada a través del drenaje linfático hacia los ganglios linfáticos del hilio.
En los niños, los ganglios linfáticos hinchados, como se observan en la imagen a la derecha, pueden indicar:
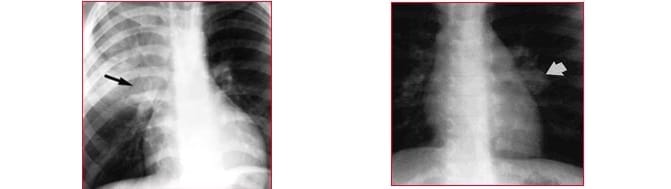
© Massimo Defilippo
En este caso, la forma el hilio pulmonar no es simialr a una coma, como lo es normalmente, sino que es más grande.
En la imagen a la izquierda se observan ganglios linfáticos hinchados y atelectasia (los alvéolos del pulmón no se expanden).
Algunas veces, los ganglios linfáticos se vuelven muy grandes y comprimen las paredes de los bronquios, que son muy blandas en los niños.
Por consiguiente, esto impide que el aire circule y por lo tanto se desarrolla la atelectasia de un lóbulo pulmonar.
Para interpretar la radiografía es necesario tener en cuenta que:
Las consecuencias de la TBC se observan en las porciones ventiladas del pulmón, debido a que:
- La enfermedad se transmite a través de las partículas de aire que inspira el paciente, por lo tanto la bacteria se encuentra en donde ha sido inhalada
- Presentan una menor cantidad de células del sistema inmunitario
Estas porciones en donde se suele econtrar la bacteria son los segmentos apicales y posteriores de los lóbulos superiores y el segmento apical del lóbulo inferior del pulmón.
La tuberculosis puede manifestarse de dos maneras diferentes en cuanto al nivel de sintomatología y a las imágenes de la radiografía:
1) Forma exudativa, que afecta a los alvéolos y en la radiografía se observan manchas blancas concentradas.
En la imagen da la izquierda se observa una mancha blanca en la parte izquierda del pulmón en la porción de:
- Segmento apical del lóbulo inferior
- Lóbulo superior izquierdo
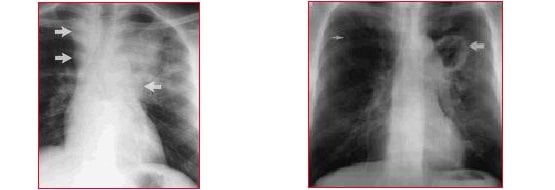
© Massimo Defilippo
La bacteria suele estar inactiva en estos segmentos.
Hay una adenopatía satelite del mediastino, el mediastino es demasiado ancho y tiene una forma redondeada en el lado derecho.
Puede producirse un aumento del tamaño del hilio pulmonar o de los ganglios linfáticos del mediastino (espacio medio de la caja torácica) que alteran la imágen radiológica normal del tórax.
En la imagen de la derecha, entre la tráquea y el borde derecho del pulmón, se observa un espacio con forma circular. En este caso es bastante simple detectar la inflamación de los ganglios linfáticos ya que hay una mancha blanca muy amplia en el tejido pulmonar.
Este tipo de imagen no se observa únicamente en caso de TBC, sino también cuando hay un cáncer de pulmón.
2) Forma fibrocaseosa, caracterizada por una necrosis que avanza hasta entrar en contacto con los bronquios.
Luego, el contenido del tubérculo se elimina por vía aérea a través de la tos.
Esto provoca la formación de «cavernas tuberculosas», es decir una formación de cavidades con:
- Paredes gruesas
- Parte central radiotransparente (en la radiografía aparece de color negro)
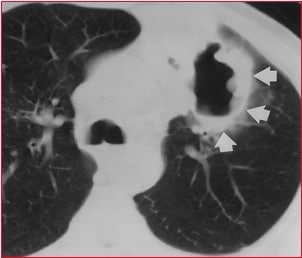
© Massimo Defilippo
Se produce una condensación del pulmón (zona blanca) que se extiende hasta llegar al bronquio en el que el material necrótico es eliminado.
En la sección horizontal de la TAC (imágen a la derecha), se observa la formación de cavernas, es decir, de cavidades con paredes que se encuentran en la zona afectada del pulmón.
El aspecto de la caverna es muy diferente al de los quistes:
- Los quisten tienen paredes muy delgadas
- Las cavernas pulmonares tienen paredes bastante gruesas, que miden alrededor de 1,5 – 2 cm
El aire que entra en los pulmones se sitúa en una zona más alta con respecto al líquido de la necrosis caseosa, por lo tanto, entre el aire y la necrosis se forma un «menisco», es decir, un nivel hidroaéreo.
Esto puede observarse de manera más evidente en la TAC respecto a la radiografía.
En las neoplasias pulmonares que provocan necrosis (isquémica) que llegan a entrar en contacto con los bronquios también puede observarse una radiografía y una TAC de este tipo.
Si la bacteria entra en la circulación sanguínea provoca una forma de TBC conocida como tuberculosis miliar.
En este caso la bacteria:
- Se difunde
- Se implanta en todo el pulmón
- Se observan opacidades micronodulares esparcidas en los dos pulmones
Estas opacidades se refieren a granulomas en el intersticio pulmonar, con nódulos muy pequños.
Las imágenes que se observan en la radiografía de la TBC miliar también se observan raramente en caso de otras enfermedades, como:
- Micrometástasis
- Neumonía por varicela
Los pequeños nódulos microscópicos típicos de esta enfermedad, pueden estar concentrados, por lo tanto, se observan opacidades más grandes conocidas como tuberculomas bajo la pleura, como puede observars en la imagen de la TAC a la derecha.
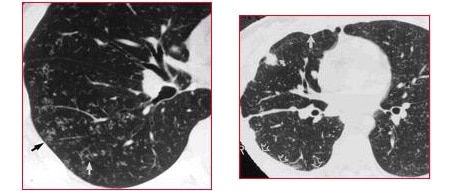
© Massimo Defilippo
Paciente que padece tuberculosis miliar, algunas veces es difícil observar este tipo de tuberculosis en la radiografía, pero en la TAC se observa una figura similar a las ramas de un árbol (el bronquio) con sus pequeñas florecillas (los micronódulos) acopañados de una vaso sanguíneo. Esto (imagen a la izquierda) se conoce como el patrón «árbol en brote» (tree in bud).
Este patrón significa que el paciente está eliminando las bacterias.
Ahora más que antes, muchas personas ancianas que de jóvenes padecieron TBC hoy en día sufren las consecuencias de ello, ya que tienen:
- Fibrosis (formación de tejido fibroso cicatricial)
- Pulmones deformados y retorcidos en las zonas afectadas (generalmente en los lóbulos superiores)
En la TAC se observa la deformación del parénquima con opacidades fibrosas en los intersiticios de los pulmones.
Los hilios pueden estirarse hacia arriba, generalmente llegan hasta la mitad del pulmón, mientras que en estos casos llegan solo hasta abajo de las clavículas.
Esto se debe a la formación de tejido conectivo fibroso en el ápex del pulmón que se encarga de halar hacia arriba.
En el tejido fibroso pueden formarse calcificaciones
Tratamiento para la tuberculosis pulmonar
La mayoría de los pacientes con TBC puede sanar.
Sin embargo, no se deben interrumpir los tratamientos farmacológicos antes del tiempo prescrito, ya que puede dejar una cepa resistente a los medicamentos contra la TBC extremadamente difícil de curar.
En los pacientes con una infección latente, el tratamiento se realiza únicamente en caso de que exista el riesgo de que la infección avance, por ejemplo, en los pacientes inmunodeprimidos.
Los medicamentos más comunes para tratar la TBC activa son:
Isoniazida (INH) es uno de los medicamentos más recetados. Se trata de un fármaco económico y eficaz que puede curar la mayoría de los casos de TBC. El tratamiento preventivo se recomienda para los individuos:
- A contacto directo con personas enfermas.
- Con prueba del Mantoux positiva y radiografía de tórax anómala que indica TBC latente.
- Con prueba para la tuberculina positiva en los últimos dos años.
- Con prueba del Mantoux positiva y otra enfermedad al mismo tiempo (por ejemplo, SIDA, diabetes) o toman cortisónicos.
Isoniazida y rifampicina (Rifinah) son los medicamentos más recetados, pero debido a la mayor resistencia de las bacterias, el médico suele añadir pirazinamida y sulfato de estreptomicina o etambutol.
Si el paciente no puede tomar pirazinamida, se recomienda un tratamiento con isoniazida y rifampicina durante nueve meses.
Aproximadamente uno de cada siete enfermos de tuberculosos dispone de bacterias resistentes a los medicamentos que antes eran eficaces contra la enfermedad.
La resistencia se manifiesta cuando el paciente no consigue completar un tratamiento farmacológico que dura por lo menos seis meses.
Multirresistencia
Un problema del tratamiento para la tuberculosis es la resistencia múltiple, existen dos casos:
- Resistencia primaria: se encuentra de manera natural en el cepo responsable de la infección
- Resistencia secundaria: se desarrolla a medida que se realiza el tratamiento
Por esta razón es importante realizar un antibiograma (prueba para conocer la sensibilidad de la bacteria a un cierto tipo de antibiótico) para saber si el bacilo es multirresistente.
Durante el embarazo, la tuberculosis no provoca:
- Parto prematuro
- Aorto espontáneo
La paciente puede tomar los antibióticos recetados por el médico.
¿Cuánto dura? Pronóstico del paciente con tuberculosis
Con tratamiento, el tiempo de recuperación es de aproximadamente seis meses.
Consecuencias a largo plazo
Las personas se recuperan pero la enfermedad deja las siguientes consecuencias:
- Calcificaciones
- Fibrotorax (fibrosis en la pleura)
- Plauritis calcificada
- Cavernas que se derivan del drenaje del contenido del granuloma
En el pasado, cuando no se utilizaban antibióticos, algunas personas desarrollaban una forma de tuberculosis crónica conocida como tisis.
Vacuna contra la tuberculosis
La vacunación contra la tuberculosis emplea un medicamento llamado Bacillus Calmette-Guerin (BCG).
Por desgracia, no es muy eficaz (el 80% de las personas no se infecta) y, de hecho, es posible enfermar de TBC incluso después de la vacunación.
La protección disminuye con el paso del tiempo.
Las personas que deberían vacunarse son aquellas que tienen mayor riesgo, en especial:
- Rrecién nacidos
- Profesionales de salud
- Personas que trabajan en cárceles donde hay enfermos de TBC
- Neumonía: diagnóstico y exámenes
- Tuberculosis: causas, etapas y síntomas
- Hipertensión arterial pulmonar – diagnóstico y tratamiento

