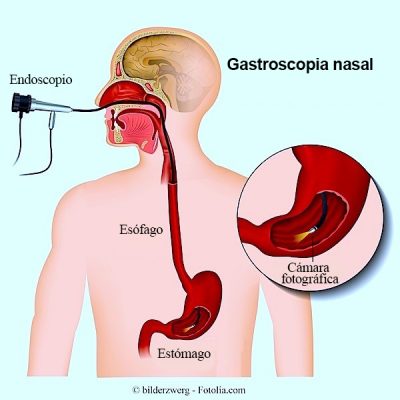
La gastroscopia es un examen del aparato digestivo superior (esófago, estómago y duodeno) que se realiza mediante un endoscopio.
Este instrumento se compone de un tubo largo, delgado y flexible con una videocámara y una luz para poder observar la pared interna de estos órganos.
En el extremo del endoscopio hay una luz y una cámara que transmite las imágenes a un televisor o a la pantalla de un ordenador.
Las imágenes muestran con detalle la mucosa del esófago, del estómago y del duodeno y ayudan al médico a diagnosticar la causa del problema.
Es normal que muchos pacientes estén preocupados ante la idea de tragarse un endoscopio.
Sin embargo, gracias a los instrumentos médicos modernos y a los sedantes, los pacientes suelen tolerar este examen con facilidad.
Una vez concluida la prueba, la mayoría de pacientes se muestra gratamente sorprendido de lo fácil que es y reconoce que no había necesidad de preocuparse.
La gastroscopia o endoscopia digestiva se puede realizar de dos maneras diferentes:
- Forma tradicional, a través de la boca
- Método transnasal, introduciendo el endoscopio por la nariz
¿Cuáles son las instrucciones para la gastroscopia? ¿Cuándo debe realizarse?
La gastroscopia se recomienda solo si existen síntomas que llevan a pensar en una enfermedad del estómago.
Esto puede provocar dificultades al deglutir o dolor abdominal persistente.
El procedimiento puede ayudar a diagnosticar la causa de estos síntomas.
Una gastroscopia también puede realizarse para tratar problemas del intestino.
El médico puede introducir pequeños instrumentos junto con el endoscopio para:
- Reparar las úlceras y las venas sangrantes
- Ensanchar el esófago en caso de obstrucción
- Servir de ayuda en la alimentación si el paciente no consigue comer normalmente
- Extirpar excrecencias no cancerosas (pólipos) o tumores cancerosos en fase inicial
¿Para qué se realiza la gastroscopia?
La gastroscopia es una técnica mínimamente invasiva que puede efectuarse para controlar los síntomas o confirmar un diagnóstico (gastroscopia diagnóstica), o bien para el tratamiento de una enfermedad (gastroscopia terapéutica).
Controlar los síntomas
Por lo general, se suele recomendar una gastroscopia diagnóstica si los síntomas llevan al médico a sospechar de una enfermedad del estómago que también puede afectar al esófago o a la parte inicial del intestino delgado.
Los síntomas que se examinan con mayor frecuencia son:
- Dificultad o dolor al deglutir (disfagia)
- Dolor abdominal persistente
- Náuseas persistentes (sensación de malestar) y vómitos
- Pérdida de peso sin motivo aparente
Una gastroscopia diagnóstica también se puede realizar si el médico de cabecera sospecha que hay un sangrado en el interior del estómago o del intestino delgado.
El sangrado persistente puede reducir significativamente el número de glóbulos rojos en el cuerpo.
Esta situación se conoce como anemia.
Los síntomas de la anemia son:
En algunos casos, el sangrado del tracto gastrointestinal (GI) puede manifestarse de repente y provocar síntomas como:
- Vómitos con sangre
- Heces muy oscuras (sangre digerida)
- Dolor repentino y agudo en el estómago, que empeora constantemente
Si se manifiestan estos síntomas, se recomienda realizar una gastroscopia diagnóstica de inmediato.
Exámenes alternativos a la gastroscopia
Como parte de la valoración, el médico de cabecera puede ordenar una radiografía con bario del sistema digestivo superior.
Este examen radiológico examina una zona anormal determinada.
Sin embargo, con frecuencia los rayos X no detectan la causa del problema.
De hecho, se estima que aproximadamente un 30 % de las úlceras pépticas no son detectadas en una radiografía estándar del aparato digestivo.
Afortunadamente, la gastroscopia permite observar con gran detalle el sistema digestivo superior.
En lugar de analizar una “sombra” en una radiografía indirecta del estómago, la endoscopia digestiva permite al médico observar “en vivo” el aparato digestivo superior y examinar la mucosa detalladamente. Por lo tanto, se trata de un examen mucho más preciso.
¿Cómo debe preparase el paciente para una gastroscopia tradicional?
No se debe comer ni beber nada durante al menos 6 horas antes del examen.
Si el paciente toma medicamentos debe consultar con el médico para saber si puede seguir tomándolos o si debe suspenderlos.
Lo más probable es que el paciente tenga que suspender la ingestión de medicamentos que aumentan el riesgo de sangrado un par de días antes del examen.
Éstos son: warfarina, aspirina y medicamentos antiinflamatorios no esteroideos (AINEs).
Sin embargo, todo depende de las condiciones y características de cada paciente, que deben tenerse en consideración.
El paciente debe indicarle al médico si padece alguna enfermedad que requiere el consumo de antibióticos antes de las operaciones dentales, en cuyo caso es posible que también deba tomar antibióticos antes de la gastroscopia.
Preparación para la gastroscopia tradicional (a través de la boca)
Lo usual es que el paciente reciba las instrucciones para una gastroscopia junto con la cita del examen.
Medicamentos
Antes de la gastroscopia, se debe suspender el consumo de todos los medicamentos administrados por vía oral, como mínimo dos semanas antes del examen.
Esto es necesario porque los medicamentos pueden esconder algunos problemas que deberían poder observarse durante la gastroscopia.
Es posible tomar antiácidos hasta el momento de la gastroscopia.
Se debe preguntar al médico qué hacer en caso de:
- Medicamentos para la diabetes, como insulina o metformina
- Medicamentos anticoagulantes (para prevenir los coágulos de sangre), como por ejemplo dosis bajas de aspirina, warfarina o plavix
No se debe llevar esmalte el día del examen, ya que éste interfiere con un dispositivo que se coloca en el dedo para controlar los niveles de oxígeno.
Dieta para la gastroscopia
Es importante tener el estómago vacío para poder observar toda la zona.
El paciente no debe comer desde 6 horas antes del examen, ni beber desde 2 horas antes de la gastroscopia.
Sedación
La gastroscopia se puede realizar con anestesia local o con sedación intravenosa. Este tipo de sedación no duerme al paciente, sino que lo relaja y ayuda a reducir la molestia.
Ambas opciones presentan ventajas e inconvenientes.
La anestesia local se realiza aplicando en la garganta un producto en espray que contiene lidocaína.
La sedación intravenosa el paciente puede provocar somnolencia incluso después del examen.
Por lo tanto, si el médico muestra los resultados y el tratamiento que se debe seguir justo después del examen, puede que el paciente no recuerde la conversación tras la sedación. Por esta razón, se recomienda pedir cita para una consulta de control en la clínica y poder hablar con el médico.
Existe un riesgo mínimo de que se produzca una sedación excesiva que puede detener la respiración y ser potencialmente grave.
Asimismo, con cualquier tipo de medicamento, incluso la anestesia local, se corre el riesgo de sufrir una reacción alérgica.
La anestesia general solo se realiza de forma ocasional, ya que no es necesaria.
Sin sedación, el paciente siente molestias durante los 5-10 minutos del examen. Las ventajas son, principalmente, que se le pueden explicar inmediatamente al paciente los resultados y el tratamiento. Además, el paciente puede retomar sus actividades normales justo después de la gastroscopia.
¿Cómo se realiza la gastroscopia tradicional?
 Generalmente, la gastroscopia la lleva a cabo un enfermero y un médico especialista en endoscopia.
Generalmente, la gastroscopia la lleva a cabo un enfermero y un médico especialista en endoscopia.
El paciente debe quitarse las gafas, las lentes de contacto y los dientes postizos.
El enfermero aplica la anestesia en espray en la garganta y coloca un retenedor de ortodoncia para proteger los dientes.
El paciente se tumba de lado sobre el costado izquierdo y el enfermero le coloca un pequeño oxímetro en el dedo.
Este aparato mide el nivel de saturación de oxígeno y la frecuencia cardíaca.
A continuación, el personal médico inyecta el sedativo en el brazo. El paciente se encuentra casi completamente dormido, no es consciente del examen que le van a realizar y lo más probable es que no le quede ningún recuerdo de la gastroscopia. Sin embargo, sí es capaz de seguir las instrucciones del médico.
El médico introduce el endoscopio en la garganta del paciente y le pide que se lo trague y lo desplace hacia abajo hasta llegar al esófago.
¿Cómo se realiza la gastroscopia nasal?
Antes de realizar el examen, se aplica una sustancia anestésica en la cavidad nasal. Tras examinar las fosas nasales, el médico escoge la más adecuada para introducir el endoscopio.
Ventajas de la gastroscopia transnasal
Las ventajas se corresponden con el tipo de endoscopio utilizado, pues se trata de un instrumento delgado que se puede introducir sin necesidad de anestesia.
El endoscopio tiene un diámetro más pequeño (5-6 mm) que el que se introduce por la boca (8 mm).
Gracias a su tamaño reducido, el endoscopio puede entrar por la nariz, algo que el paciente agradece en comparación a la gastrocospia por la boca.
Por lo general, la introducción del endoscopio a través de la boca se considera una intervención demasiado invasiva.
El problema de la gastroscopia tradicional es que los instrumentos introducidos en la garganta pueden provocar vómitos, dificultades respiratorias, eructos y la sensación de tener un nudo en la garganta.
© fotolia.com
Lista de las ventajas de la gastroscopia transnasal
- No requiere anestesia, por lo que se puede realizar si el paciente es alérgico, o si desea retomar actividades cotidianas como comer y conducir justo después del examen.
- No produce efectos secundarios en el paciente, tales como vómitos o náuseas, ya que el endoscopio no se introduce a través de la boca.
- No hay dolor al deglutir, aunque se siente la presencia de un cuerpo extraño en el tórax.
- La molestia es menor en el estómago, ya que el endoscopio es más flexible.
Diagnóstico de una enfermedad a través de la gastroscopia
Cuando el endoscopio se encuentra dentro del tubo digestivo, si el objetivo de la gastroscopia es diagnosticar una enfermedad específica, se bombea aire dentro del estómago.
Esto permite al médico observar si hay manchas de enrojecimiento, agujeros, grumos, bloqueos u otras anomalías.
Si se detectan anomalías, el médico puede realizar una biopsia (tomar una muestra de tejido de la zona afectada) para enviarla al laboratorio, donde se realiza un examen más detallado con el microscopio. El paciente no siente nada durante la biopsia.
Gastroscopia y biopsia de duodeno para el diagnóstico de la celiaquía
Si se sospecha de celiaquía, tras realizar varios análisis de sangre (como el análisis de anticuerpos específicos), el médico ordena una gastroscopia y un estudio histológico para examinar la pared interna del duodeno.
Clasificación de Marsh de los resultados de la biopsia
Las personas celíacas presentan una alteración en la pared interna del intestino, los resultados pueden ser:
- Marsh 0: la pared del duodeno es normal.
- Marsh 1: aumento de los linfocitos (glóbulos blancos), pero las vellosidades intestinales son normales.
- Marsh 2: aumento del número de linfocitos, las depresiones en la pared duodenal son más profundas de lo normal, pero las vellosidades tienen una longitud normal.
- Marsh 3: acortamiento de las vellosidades.
- Marsh 4: aplanamiento o ausencia total de las vellosidades.
En los adultos, la gastroscopia es fundamental para el diagnóstico de la celiaquía, mientras que para los niños no es necesaria, ya que basta realizar análisis de sangre específicos.
Tratamiento para el sangrado por varices
En caso de sangrado por varices, el médico utiliza en primer lugar el endoscopio para detectar la zona de la hemorragia.
Si las varices que están sangrando se encuentran en el esófago, se pueden tratar a través de una técnica llamada ligadura con banda elástica.
En este procedimiento, se introduce una banda elástica pequeña, junto con el endoscopio, que se utiliza para cerrar la base de las varices con el fin de impedir que la sangre fluya y poder así detener el sangrado.
Si las varices se encuentran en el estómago, se inyecta una sustancia química llamada cianoacrilato en la zona de sangrado.
El cianoacrilato es el principio activo del pegamento extra-fuerte, de venta en las tiendas.
Es muy eficaz para cerrar los agujeros o los cortes del cuerpo.
Tratamiento para el sangrado por úlcera
En caso de sangrado por una úlcera, existen varias técnicas eficaces, como por ejemplo:
- Una sonda puede acceder a través del endoscopio para aplicar calor o pequeñas grapas para detener la hemorragia.
- Se puede inyectar una solución de adrenalina de baja intensidad alrededor de la úlcera para activar el proceso de coagulación. De esta forma, las arterias se contraen y aumenta la coagulación de la sangre.
 Durante estos procedimientos, el médico inyecta un medicamento de acción rápida para reducir el ácido, denominado medicamento inhibidor de la bomba de protones, para evitar hemorragias recurrentes.
Durante estos procedimientos, el médico inyecta un medicamento de acción rápida para reducir el ácido, denominado medicamento inhibidor de la bomba de protones, para evitar hemorragias recurrentes.
Estenosis esofágica
En caso de estenosis esofágica, el médico que realiza la gastroscopia puede introducir algunos instrumentos médicos, junto con el endoscopio, para ensanchar y alargar el esófago.
Estos instrumentos también sirven para introducir un globo o un stent (un tubo de plástico o de metal) para mantener abiertas las paredes del esófago.
¿La gastroscopia es dolorosa?
Generalmente, los pacientes afirman que la gastroscopia es molesta, pero no dolorosa.
Recuperación tras una gastroscopia
La gastroscopia se realiza en 5-10 minutos aproximadamente.
Tras retirar el endoscopio, se conduce al paciente a una habitación, donde permanece hasta que le pasan los efectos de la anestesia.
Después de la gastroscopia, el médico puede ordenar una serie de exámenes para valorar si el tratamiento ha sido eficaz y para detectar posibles complicaciones.
Estos exámenes son los siguientes:
- Radiografía de tórax
- Medir la frecuencia cardíaca
- Prueba de presión arterial
Dependiendo de las condiciones de cada paciente, éste recibe el alta o es trasladado a un departamento hospitalario.
Aunque el paciente esté consciente, el sedante puede permanecer en la sangre hasta 24 horas y provocar somnolencia durante ese tiempo.
El paciente no debe conducir, utilizar máquinas pesadas, ni consumir bebidas alcohólicas durante un día.
Dependiendo del tipo de gastroscopia, puede que pasen muchos días antes de retomar una alimentación normal.
El personal de enfermería de endoscopia proporciona mayor información sobre la dieta que debe seguir el paciente.
© Massimo Defilippo
¿Cada cuánto debe repetirse la gastroscopia?
En caso de esófago de Barrett, se debe seguir el siguiente programa:
- Si no hay displasia, se deben realizar dos gastroscopias durante el primer año, luego una gastroscopia de control cada tres años.
- En caso de displasia de grado bajo, se debe realizar una gastroscopia a los 6 meses y si la displasia no retrocede, el médico recomienda realizar una gastroscopia cada año.
- En caso de displasia de grado alto, se debe realizar una gastroscopia cada 3 meses durante el primer año. Luego, si no se ha desarrollado un cáncer y si la displasia permanece estable, se puede esperar algún tiempo antes de realizar otra gastroscopia.
Si el paciente padece gastritis atrófica grave, debe efectuar una gastroscopia con biopsia cada 2 años.
En caso de metaplasia intestinal, se debe realizar una gastroscopia cada dos años si se trata de un paciente joven o con antecedentes de cáncer de estómago.
En caso de displasia epitelial del estómago de bajo grado, se debe repetir la gastroscopia cada 3 meses durante un año, pero se puede suspender si los resultados de las dos últimas gastroscopias son negativos.
Los pacientes con pólipos en el estómago deben repetir la gastroscopia al cabo de un año para detectar recidivas o pólipos no detectados por el cirujano.
¿Cuáles son efectos secundarios y las complicaciones de una gastroscopia?
La mayoría de las gastroscopias se realizan sin ningún tipo de problema.
Algunas personas padecen un leve dolor de garganta durante uno o dos días.
Puede experimentar un poco de somnolencia durante algunas horas debido al sedante.
Tras una gastroscopia, aumenta levemente el riesgo de contraer una infección torácica o pulmonía.
Ocasionalmente, el endoscopio provoca lesiones en el intestino. Puede provocar hemorragias, infecciones o una perforación.
Si durante las 48 horas posteriores a la gastroscopia se manifiesta uno de los siguientes síntomas, se debe acudir al médico inmediatamente:
- Dolor abdominal, en especial si empeora gradualmente
- Fiebre (aumento de la temperatura corporal)
- Dificultades respiratorias
- Vómitos con sangre
Algunas personas pueden sufrir un ataque cardíaco o un ictus durante o justo después de la gastroscopia. Generalmente, se trata de pacientes ancianos que no gozan de buena salud. Este tipo de complicaciones no es frecuente en la mayoría de personas sanas.
Ocasionalmente, los pacientes pueden sufrir una reacción alérgica a la anestesia.
- Epicondilitis o codo del tenista
- Epitrocleitis o codo de golfista
- Capsulitis adhesiva o hombro congelado

