La definición de lumbociática es: «un conjunto de síntomas que se originan a partir de la raíz nerviosa de una vértebra lumbar o sacra y se presentan a lo largo de todo el trayecto del nervio ciático hasta el pie.»
Si el nervio se comprime causa los síntomas en todas las regiones del cuerpo que atraviesa.
La verdadera lumbociática es muy rara, lamentablemente veo a menudo a pacientes a los cuales se les diagnostica erróneamente, solo porque experimentan dolor localizado entre la espalda y la rodilla.
En realidad, el dolor que se origina en la columna lumbar o en la cadera y desciende a lo largo de la parte posterior del muslo, sin afectar la pantorrilla y el pie, no es causado por una protrusión del disco intervertebral.
La verdadera lumbociática generalmente es una inflamación del nervio ciático causada por el hernia, es decir una parte del disco intervertebral se desliza posteriormente y va a presionar sobre la raíz nerviosa.
Si el disco ejerce presión sobre los osteofitos es decir calcificaciones óseas debidas a la artrosis estamos hablando de hernia dura.
Se habla de lumbociática aguda en los primeros 2-3 días después del inicio, después de este periodo de tiempo los síntomas deberían disminuir hasta desaparecer, pero en un buen porcentaje de pacientes el dolor permanece y el problema se convierte en una lumbociática crónica.
El dolor es persistente desde el primer día porque la presión sobre el nervio es continua.
Si las vértebras están aplastadas, como a menudo informan los pacientes y los médicos, significa que el disco está deshidratado, es decir ha perdido el líquido contenido en el núcleo pulposo o lo ha expulsado.
En algunos casos hay una sacralización o hemisacralización de L5, es decir una malformación ósea congénita en que el espacio fisiológico entre las dos vértebras ha desaparecido y las apófisis transversas de la última vértebra lumbar se han unido al hueso sacro.
Las raíces nerviosas que sobresalen de los agujeros vertebrales se funden juntas y forman troncos nerviosos; el nervio ciático está formado por la unión entre las raíces nerviosas de las últimas tres vértebras lumbares y las primeras tres sacras.
El nervio lleva los estímulos sensoriales (sensibilidad) y los contráctiles (para la contracción muscular), si se comprime por la protrusión discal, su funcionamiento se ve comprometido, entonces se produce:
- Pérdida de fuerza y sensibilidad,
- Dolor
- Hormigueo hasta el pie.
La lumbociática se presenta casi siempre en una sola extremidad, son muy raros los casos en los que es bilateral. Señalo que desde un estudio publicado en PUBMED de 36 sujetos sanos, el 80% tiene al menos un bulging discal y aproximadamente el 30% una protrusión, pero no hay síntomas porque la compresión del nervio no es significativa, además más del 75% de éstos tiene al menos un disco intervertebral roto. Los discos intervertebrales más afectados son entre L5-S1 y entre L4-L5,es decir entre la quinta vértebra lumbar y la primera sacra y entre la cuarta y la quinta vértebra lumbar.
Es más raro encontrar una hernia a niveles superiores a L4, en ese caso, en lugar de causar una lumbociática, se sienten los síntomas de una lumbocruralgia, es decir, dolor a nivel de la ingle y en la parte anterior interna del muslo hasta la rodilla, a lo largo del trayecto del nervio crural.
El embarazo aumenta la carga sobre la columna vertebral, esto puede provocar una presión excesiva para el disco intervertebral y con movimientos en flexión se puede fracturar el disco intervertebral.
La ciática falsa
Este tipo de problema consiste en el dolor a lo largo del nervio ciático que no va más allá de la rodilla.
¿Cuál es la causa de la ciática?

Test de Laségue
© Massimo Defilippo
La causa de la hernia de disco intervertebral es una fuerte presión ejercida sobre el disco intervertebral que produce fisuras en el anillo fibroso posteriormente y empuja el núcleo pulposo hacia la raíz nerviosa.
Al flexionarse hacia adelante sin doblar las rodillas, el peso que se descarga sobre las vértebras aumenta hasta el 600%, las vértebras se aproximan anteriormente y se alejan posteriormente empujando hacia atrás el disco intervertebral.
Una de las causas más frecuentes de hernia de disco es levantar un peso desde el suelo con las piernas extendidas.
Incluso la postura incorrecta al estar sentado con la espalda arqueada hacia adelante y las piernas cruzadas en el largo plazo puede causar esta neuralgia.
Uno de mis pacientes con sobrepeso ha pasado un período en el que trabajaba mucho siempre estando sentado, desde la mañana hasta la noche, y luego un día, al levantarse ha sentido un dolor agudo hasta el pie.
La obesidad unida a la atrofia de los músculos paravertebrales, como consecuencia de la vida sedentaria, ha favorecido la salida del disco.
Una causa menor de la hernia de disco puede ser un trauma, como un accidente de tráfico, aunque es mucho más probable que cause una hernia cervical.
En general, el deporte no causa una lumbociática, pero los esfuerzos excesivos pueden provocar una presión excesiva sobre el disco y si ésto ya está debilitado puede romperse.
¿Cuáles son los síntomas de la ciática?

Ejercicio de flexión hacia delante de la columna vertebral
© Massimo Defilippo
El paciente con lumbociática causada por la hernia de disco siente un dolor insoportable y persistente a lo largo de todo el trayecto del nervio, pérdida de sensibilidad y de fuerza, además de hormigueo en el pie.
Dependiendo del tipo de hernia de disco, el paciente puede caminar cojeando y podría permanecer siempre doblado hacia un lado.
El dolor es continuo y constante, puede empeorar con ciertos movimientos o en ciertas posiciones.
Estos pacientes tienen dificultades incluso a montar en bicicleta.
Muchos pacientes me preguntan: ¿cómo puedo tener la hernia de disco, si no tengo dolor de espalda?
- Señalo que a menudo se encuentran a pacientes con dolor inespecífico que empieza en la nalga y se irradia verticalmente hacia el área posterolateral del muslo hasta la rodilla, En este caso, no se trata de lumbociática, sino de síndrome del músculo piriforme de los rotadores externos de la cadera. En estos sujetos, las pruebas del nervio ciático y femoral son negativas (test de Laségue y Wassermann), es decir, al estar acostados boca arriba se logra levantar la pierna extendida sin dolor de espalda, pero hay algunos movimientos que no se pueden hacer , en particular, la superposición «de hombre» de las piernas: la prueba de Faber. Además de esta área, el dolor se puede mover hacia la ingle, en la zona anterior e interior del muslo o verticalmente hasta la pierna, afectando los antagonistas del piriforme (y de los extrarotatores de la rodilla), es decir los rotadores internos.
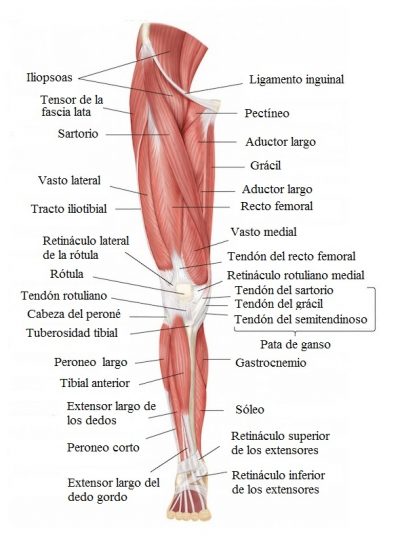
© fotolia.com
-
- Otro tipo de paciente que se presenta a menudo en la clínica tiene dolor inespecífico en la nalga y en la región posterior central del muslo, es decir, a nivel de los flexores de la cadera, que con el paso del tiempo se puede mover también hacia la región de los antagonistas, es decir el cuádriceps . Son pacientes que tienen dificultades para levantar la rodilla hacia el pecho y en los casos más graves caen durante las normales actividades de la vida diaria a causa del colapso de la pierna. La prueba que se hace en estos casos es dar una patada hacia delante y una hacia atrás, normalmente este movimiento exacerba el dolor, pero la prueba de compresión del nervio ciático es negativa. Al estar acostado boca arriba con las piernas elevadas y las rodillas flexionadas, el paciente no logra mantener la cadera flexionada si el terapeuta empuja para extenderla.
- El tercer tipo de paciente, más raro, tiene dolor inespecífico en el exterior de la nalga y del muslo, en el área de los abductores de la cadera, después de unas semanas se puede extender hasta el empeine del pie o en el interior del muslo en la región de los músculos aductores de la cadera (grácil, aductor largo y corto). No se trata de lumbociática, pero el dolor es muy fuerte, se puede sentir durante la noche y especialmente por la mañana al despertar. Estos individuos no logran dar una patada lateral lenta con la pierna afectada e ni siquiera una patada lateral lenta con la extremidad sana porque tienen que mover el peso sobre el miembro enfermo para mantener el equilibrio. Este problema es de tipo muscular o fascial, el test de Lásegue y del nervio femoral son negativos.

Prueba del reflejo rotuliano para evaluar si la lumbociática ha comprometido los reflejos.
© Massimo Defilippo
En estos casos, el tratamiento para la reducción de la hernia del disco fracasa inevitablemente porque no es la hernia o protrusión del disco intervertebral que causa los síntomas.
El paciente sufre de ciatalgia si el dolor se encuentra a lo largo del trayecto del nervio ciático, aunque la espalda no duele o cuando ni a la palpación ni durante los movimientos.
Me he dado cuenta de que a menudo éstos dolores inespecíficos afectan a sujetos que han sufrido procedimientos quirúrgicos, también los fisioterapeutas que han inventado tratamientos manuales tienen en cuenta las operaciones pasadas.
En casos muy raros, los pacientes reportan síntomas bilaterales, pero alguien siente pesadez y debilidad en ambas extremidades inferiores.
Las posibilidades de sufrir de lumbociática izquierda son las mismas que una lumbociática a la derecha.
Algunos pacientes informan que después de haber realizado muchos exámenes, visitas y pruebas, los médicos sospechan que la causa del dolor es psicosomática y dirigen al paciente al neurólogo o prescriben fármacos antidepresivos, a menudo sin beneficio.

Prueba de los reflejos del tendón de Aquiles
© Massimo Defilippo
La lumbociática, también conocida como «ciática», causa síntomas en una determinada región de la espalda y de las extremidades inferiores.
Lo que la diferencia de uno de los tres síndromes dolorosos descritos anteriormente es que la hernia de disco causa síntomas que se irradian a lo largo del trayecto del nervio como una cuerda, mientras que el síndrome del piriforme y los otros problemas musculares causan un dolor generalizado.
En caso de inflamación del nervio ciático el paciente experimenta dolor de espalda, dolor en la pierna, en la nalga, detrás de la rodilla, en la pantorrilla, en el tobillo y en el pie.
Si la protrusión del disco está a nivel de L5-S1 el dolor atraviesa la nalga, el área postero-central del muslo y de la pierna, el área exterior del maléolo y del pie hasta el quinto dedo.
Si la raíz afectada es L4-L5 los síntomas se sienten en la región lateral de la nalga, del muslo y de la pierna hasta la mitad de la pantorrilla, a continuación, se irradia anteriormente hacia el empeine hasta la parte central del pie tanto dorsal como plantar.
Los nervios del plexo lumbosacro atraviesan también la región pélvica: testículos, ovarios, vejiga, etc ..
El paciente con hernia de disco puede sufrir también de incontinencia urinaria o fecal, pero es un evento bastante raro.
El dolor del nervio es terrible, el peor junto con el óseo y del periostio, el paciente tiene una sensación similar a una quemadura.
En caso de lumbociática, en fase aguda los pacientes están bloqueados en la cama y tienen dificultad para levantarse.
Los momentos peores son girarse en la cama, doblarse para ponerse los calcetines y los zapatos, cambiar de posición (sentado, de pie o acostado) y mantener la misma posición durante mucho tiempo.
Las actividades de la vida diaria son muy dolorosas y casi imposibles.
Las rotaciones o la inclinación lateral por un lado son generalmente más dolorosas con respecto al otro.
La lumbociática no causa fiebre, aunque el dolor es muy fuerte.
¿Cómo se diagnostica la lumbociática?
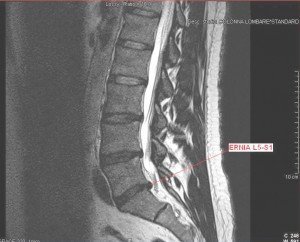
Resonancia magnética de la Columna lumbar con evidenciada la hernia L5-S1.
© Massimo Defilippo
No es suficiente mirar la resonancia magnética de la columna lumbar para diagnosticar la lumbociática, pero si hay una protrusión o hernia de disco que impronta en el saco dural, es posible que una compresión del nervio desencadene los síntomas de una lumbociática.
Hay algunas pruebas importantes como el test de Laségue que consiste en levantar la pierna extendida con el paciente acostado boca arriba, o caminar sobre los talones.
Durante la visita el paciente deberá informar cuales síntomas siente y en qué regiones del cuerpo, la anamnesis es esencial para excluir las enfermedades no ortopédicos, es decir de relevancia oncológica, sistémicas, reumáticas etc.
El paciente debe informar al médico si ha realizado movimientos incorrectos o si ha sufrido traumas.
Si la causa del dolor no es la hernia de disco, sino que es un dolor inespecífico o si el paciente no tiene una hernia, se realizan pruebas motoras porque algunos movimientos provocan el dolor o muestran una excesiva debilidad.
En este caso no se habla más de lumbociática, sino de una alteración del tejido conectivo, es decir, la producción de nuevo colágeno típico de los procesos de reparación.
Como resultado, entre las fibras musculares se forman puentes de colágeno que atrapan o pinzan un nervio, esto causa la pérdida de fuerza y el dolor que en ciertos casos se siente incluso al estar parados.
¿Qué hacer? ¿Cuál es el tratamiento para la ciática?
© fotolia.com
Si el paciente tiene un dolor inespecífico que no se asocia a la lumbociática, los tratamientos de la hernia de disco fallan porque se intenta tratar una lesión que no hay o que no causa el dolor. No existen directrices o un protocolo estándar para tratar este problema, pero dependiendo del tipo de paciente se decide el tratamiento más adecuado.
La ozonoterapia y la cirugía deben realizarse solo en pacientes que presentan síntomas inconfundibles de la hernia de disco. Lamentablemente, hay muchos casos de pacientes operados que continúan experimentando lumbalgia, por lo tanto un buen neurocirujano visita y analiza bien el paciente, no se limita sólo a mirar a la resonancia.
Después de la cirugía, la rehabilitación es bastante larga, para volver a la normalidad son necesarios aproximadamente 2 meses de tratamiento.
Otro error que veo a menudo es el paciente que con con ciatalgia realiza un programa de fortalecimiento de los abdominales en el gimnasio o en casa, el remedio es evitar estos ejercicios hasta que el dolor desaparezca.
Los pacientes a menudo nos preguntan si es mejor aplicar calor o frío en la zona dolorosa, en caso de lumbociática aguda es mejor evitar la termoterapia o la crioterapia, en los días posteriores al calor reduce las contracturas y puede dar alivio al paciente.
La fisioterapia actúa con excelentes resultados en caso de protrusión o bulging discal, es decir si las fibras del anillo fibroso exterior no están completamente rotas.
En el caso en que la hernia es expulsada y migrada, es decir una parte del núcleo pulposo ha salido de su sitio anatómico y se ha movido más allá del anillo fibroso, si el paciente siente mucho dolor, se puede actuar con el láser, la ozonoterapia o la cirugía.
Hoy en día, sólo un paciente de cada 400 con hernia de disco se somete a una cirugía, en todos los demás casos, la fisioterapia u otros tratamientos son suficientes.
Si la lumbociática es causada por una protrusión discal, el tratamiento más adecuado es el método Mckenzie, que por medio de posiciones mantenidas, ejercicios de cuerpo libre o con una sobrepresión del paciente y del terapeuta, empuja el disco intervertebral en su sitio anatómico.
Después de recuperarse, para prevenir las recidivas, el mejor tratamiento es la gimnasia postural y el estiramiento, mientras que hay que evitar la carrera mientras que el nervio ciático esté inflamado.
Los tratamientos instrumentales como la Tecar® y el Láser pueden reducir la intensidad de los síntomas, pero la mejoría puede ser temporal y difícilmente se resuelve el problema.
Si el dolor no es causado por la compresión del nervio ciático, para eliminar la causa del problema, prefiero el tratamiento manual de osteopatía o la manipulación miofascial de L. Stecco.
Este método se utiliza para disolver los puentes de colágeno que atrapan el nervio y causan el dolor.
Consiste en una técnica de masaje o manipulación en algunos puntos del cuerpo durante 5/10 minutos para eliminar los puentes de colágeno en exceso.
Cualquiera que sea el tratamiento debe ir acompañado por una mejoría de la postura, si el dolor es nocturno o en las primeras horas de la mañana, puede ser útil el cambio del colchón o de la red de la cama, además es importante el control de la postura en la silla y en el sofá.
El disco intervertebral no vuelve a ser intacto, pero el paciente deja de sentir dolor.
Los tratamientos instrumentales puede ayudar a eliminar la inflamación de los nervios y posibles contracturas , pero no pueden poner el disco en su lugar, es necesario un tratamiento mecánico.
En general, el médico no prescribe los medicamentos anti-inflamatorios no esteroideos ( como el Neobrufen o Voltaren) porque son demasiado suaves, mientras que aconseja los corticoides.
Los medicamentos a base de cortisona (Bronsal, Orudis, Feldene, etc.) actúan resolviendo la inflamación o la hinchazón interna causada por la ruptura del disco intervertebral, en algunos casos elimina la compresión sobre el nervio, pero no elimina el origen de la enfermedad.
Por lo general, el médico recomienda también los relajantes musculares (por ejemplo el Adalgur) para las contracturas musculares.
El problema de estos medicamentos son las numerosas contraindicaciones y los efectos secundarios.
Los parches con medicamentos anti-inflamatorios son fármacos de liberación lenta que hay que mantener sobre la piel durante muchas horas, pero es un tipo de tratamiento demasiado ligero y poco eficaz, mientras que las inyecciones de cortisona dan mejores resultados.

Infiltración lumbar L4-L5, vision fluoroscopia,
Remedios naturales para la ciática
Entre los tratamientos naturales o alternativos, el shiatsu puede aliviar las contracturas porque tiene un efecto de reequilibrio energético, pero no resuelve la causa del problema y no elimina los síntomas.
Algunas personas recurren a la homeopatía o compran productos en la herboristería, pero no hay efectos científicamente comprobados.
A menudo, el médico prescribe suplementos vitamínicos para sanar más rápidamente , especialmente la B12.
En la fase aguda, no se recomienda caminar mucho tiempo porque aumenta la presión sobre el disco, después de los primeros días se pueden dar algunos paseos, pero con moderación.
La natación es un buen deporte, si se realiza de manera correcta tiende a traccionar la columna vertebral y fortalecer los músculos, puede ayudar a aliviar los síntomas, pero no es un tratamiento definitivo.
Después de la curación, es aconsejable seguir un programa de ejercicios en el gimnasio con ejercicios específicos, yoga o pilates, pero siempre respetando el umbral del dolor.
¿Cuál es el tiempo de recuperación? ¿Cuánto tiempo dura el dolor de ciática?
No hay tiempo de duración de la enfermedad con fechas precisas, cada persona responde de manera diferente a los tratamientos, algunos pacientes se recuperan en pocos días porque la causa es solo la inflamación causada por la fractura del disco intervertebral. Si la protrusión o los osteofitos causan el dolor, el pronóstico puede ser de algunos meses.
- Hiperqueratosis epidermolítica (o en los órganos genitales)
- Insuficiencia hepática aguda o crónica – causas y síntomas
- Esteatosis hepática: clasificación, causas y síntomas


Deja una respuesta
Lo siento, debes estar conectado para publicar un comentario.