Definição de pressão alta durante a gravidez – valores
- Pressão arterial diastólica (mínima) > 90 mmHg em duas ocasiões após 4 horas
- Medição única da pressão diastólica > 110 mmHg
| INDICE |
Classificação
- Leve: 90-100 / 140-149mmHg
- Moderado: 100-109 / 150-159mmHg
- Grave: > 110/160 mmHg
Alterações de circulação durante a gravidez
- Aumento do débito cardíaco,
- Aumento no volume de fluido intracelular e extracelular,
- Redução da pressão arterial, atinge um mínimo a meio caminho da gestação,
- Diminuição da resistência das artérias,
- Vasodilatação renal,
- Estimulação do sistema renina-angiotensina-aldosterona.
A hipertensão crônica não diagnosticada antes da gravidez pode ser mascarada pela queda inicial da pressão.
Isso pode causar um erro de avaliação, por exemplo, o médico pode fazer um diagnóstico de hipertensão gestacional em vez de crônica.
A pressão alta entre as mulheres grávidas é motivo de grande preocupação.
A hipertensão arterial:
- Antes da vigésima semana é chamada de crônica, geralmente o paciente apresentava valores elevados mesmo antes de engravidar.
- Após a vigésima semana é chamada de hipertensão gestacional.
As mulheres que têm pressão alta antes de engravidar são mais propensas a ter pressão alta durante a gravidez.
Classificação da pressão arterial elevada durante a gravidez
| Hipertensão crônica | Hipertensão presente antes da gravidez ou diagnosticada antes da 20ª semana de gestação. |
| Hipertensão gestacional | Hipertensão que ocorre após a 20ª semana de gestação, sem proteínas na urina. |
| Pré-eclâmpsia | Hipertensão e proteinúria significativa; pode afetar pacientes com hipertensão gestacional ou crônica. |
| Pré-eclâmpsia grave | Preeclampsia com hipertensão arterial e/ou sintomas e/ou alterações sanguíneas. |
| Eclampsia | Pré-eclâmpsia e convulsões |
| Síndrome de HELLP | Hemólise, transaminases altas, plaquetas baixas. |
Hipertensão gestacional
Enquanto a hipertensão crônica possa ser tratada com antecedência porque começa antes da gravidez, a hipertensão gestacional é difícil de prevenir porque aparece de repente.
Sintomas de hipertensão gestacional
Podem aparecer no segundo e terceiro trimestres, mas também alguns dias após o parto:
- Rápido aumento de peso (mais de 3 kg em 7 dias),
- Flutuações da pressão arterial,
- Inchaço excessivo,
- Produção de urina reduzida,
- Dor de cabeça,
- Visão turva.
Exames de diagnóstico
Os exames principais a serem feitos são:
- Mapa (Monitorização ambulatorial da pressão arterial) 24 horas avalia as mudanças de pressão,
- Proteinúria de 24 horas, para saber se o paciente também sofre de pré-eclâmpsia,
- Controle dos valores de uricemia e creatininemia que são elevados no caso de pré-eclâmpsia,
- Análise de sangue com albumina – o valor é baixo em caso de dano ao endotélio,
- Hemograma completo – a hemoglobina é reduzida devido à hemólise (destruição de glóbulos vermelhos),
- Ecossonografia (entre as semanas 26 e 28) para avaliar o crescimento do feto.
- Esfregaço de sangue para verificar a hemólise e trombocitopenia (plaquetas baixas).
Uma forma pode ser distinguida:
- Grave (necessita de hospitalização),
- Médio ou leve (gerenciamento ambulatorial).

© Massimo Defilippo
Pré-eclâmpsia
A pré-eclâmpsia é uma síndrome caracterizada por.
- Pressão arterial elevada,
- Proteína na urina,
- Edema (inchaço), especialmente nas mãos e no rosto.
No entanto, de acordo com as diretrizes do American College of Obstetricians and Gynecologists, as proteínas na urina não são um elemento necessário para desenvolver a pré-eclâmpsia.
Na ausência de proteinúria, esta doença é diagnosticada no caso de:
- Redução das plaquetas no sangue,
- Problemas renais ou hepáticos
- Líquido nos pulmões,
- Sinais de distúrbios cerebrais, como convulsões ou distúrbios visuais.
25% das mulheres com hipertensão crônica desenvolve a pré-eclâmpsia.
Pré-eclâmpsia leve
- Pressão arterial diastólica 90-109 e sistólica 150-159 mmHg
- Proteinuria 0,3-5 g / 24 horas
- Ausência de sintomas
Pré-eclâmpsia grave
- PA ≥ 160/110 mmHg
- Proteinúria ≥ 5 g / 24 horas
- Produção reduzida de urina, distúrbios visuais e neurológicos
- Alteração das enzimas hepáticas e das plaquetas
- Redução do crescimento fetal
Pode começar em torno da vigésima semana e pode causar problemas para alguns órgãos da mulher grávida, incluindo:
- Rins,
- Cérebro,
- Placenta,
- Fígado.
Fatores de risco da pré-eclâmpsia
1. Diabetes – 50%
2. Hipertensão crônica – 20%
3. Parto gemelar – 20/30%
4. Nuliparidade – 6-10%
5. Idade> 40 anos
6. Intervalo entre as gravidez superior a 10 anos
7. Outros membros da família sofreram de pré-eclâmpsia
8. Preeclampsia em uma gravidez anterior
9. IMC (índice de massa corporal)> 30 kg/m²
10. Presença de doenças cardiovasculares
11. Doenças renais
Nos casos mais graves, a mãe pode sofrer de pré-eclâmpsia, que pode ser fatal para a mãe e o feto.
© fotolia.com
Riscos da hipertensão arterial durante a gravidez
A pré-eclâmpsia aumenta o risco de desprendimento placentário da parede interna do útero antes do parto.
Um destacamento importante pode causar hemorragias graves que podem pôr em perigo a vida da mulher e do feto.
Dano aos órgãos
A hipertensão pode causar lesões em:
- Cérebro,
- Coração,
- Pulmões,
- Rins,
- Fígado,
- Outros órgãos importantes.
Em casos graves, pode ser mortal.
Riscos da pressão arterial elevada para o feto
A pré-eclâmpsia pode reduzir o fluxo sanguíneo para a placenta. Se a placenta não receber sangue suficiente, o bebê recebe menos oxigênio e nutrientes.
As conseqüências podem ser:
- Baixo peso ao nascer,
- O parto prematuro.
O nascimento pré-termo (entre a 22ª e a 37ª semana) pode causar:
- Problemas respiratórios,
- Aumento do risco de infecção e outras complicações para a criança.
A maioria das mulheres pode dar origem a um bebê saudável se a pré-eclâmpsia for diagnosticada e tratada precocemente.
Consequências da hipertensão arterial durante a gravidez
Descolamento de placenta normalmente inserida
No caso de desprendimento placentário parcial ou total com ou sem perda significativa de sangue dos órgãos genitais ou sofrimento fetal agudo, há uma indicação para parto imediato.
indicação para cesariana em caso de descolamento de placenta da decidua basal após a vigésima semana.
Síndrome de HELLP
A síndrome de HELLP (H: hemólise, EL: enzimas hepáticas elevadas, LP: baixa contagem de plaquetas) é uma doença que ocorre apenas na gravidez em 0,2-0,6% dos casos.
As mulheres em risco são:
- De idade avançada,
- De raça branca,
- Que já deram à luz no passado.
Geralmente ocorre no terceiro trimestre da gravidez.
Fisiopatologia – a anemia hemolítica microangiopática grave pode afetar alguns órgãos: rim fígado, até a insuficiência orgânica múltipla.
Podem ocorrer:
- Trombos formados por plaquetas nos vasos periféricos,
- Hemólise microagiopática – Destruição de glóbulos vermelhos em pequenos vasos sanguíneos.
- Isquemia nos órgãos.
Critérios de diagnóstico
Hemólise:
- Anormalidades do esfregaço periférico
- Bilirrubina total > 1,2 mg/dl
- Lactato desidrogenase (LDH)> 600U/L
- AST (transaminases)> 70 U/L
- Trombocitopenia: plaquetas <100,000 / mm3
Sintomas
- Em 90% dos casos, o paciente sofre de dor abdominal alta,
- Em 50% dos casos tem náusea ou vômito,
- A dor pode se estender para o ombro direito e para trás,
- Ascite,
- Derrame pleural,
- Dispnéia.
A síndrome HELLP está associada a um risco de mortalidade materna de 1%.
As complicações podem ser:
- Edema pulmonar (8% dos casos)
- Insuficiência renal aguda (3%)
- Coagulação intravascular disseminada (CID) (15%)
- Descolamento placentário (9%)
- Insuficiência e hemorragia hepática (1%)
- Síndrome de distress respiratorio do adulto (<1%)
- Sepse (<1%)
- Acidente vascular cerebral (<1%)
Tratamento:
- Plasma fresco
- Cortisona (dexametasona) com dosagem de 20 mg por dia,
- Indução do parto
Eclampsia
O termo “eclâmpsia” significa aparecimento de convulsões (ou coma) em uma mulher grávida apresentando os sinais e os sintomas da pré-eclâmpsia.
No mundo ocidental, o evento tem uma incidência de cerca de 1 cada 2.000 mulheres.
Pode se manifestar:
- Antes do parto (40% dos casos),
- Durante o trabalho de parto (18%),
- Nos primeiros 20 dias após o parto (44%).
90% das ocorrências em gravidez ocorrem após a 28ª semana, cerca de 1% dos casos ocorrem antes da 20ª semana.
Tratamento:
1. Benzodiazepinas + sulfato de magnésio (4g por via intravenosa nos primeiros 15 minutos e depois 1/3g por hora)
2. Manitol 5%
3. Parto induzido.
Retardo/restrição do crescimento fetal (IUGR)
Os parâmetros a considerar são:
- Peso estimado <10º percentil com base na semana de gestação e no gênero, ou
- Redução progressiva da circunferência abdominal e manutenção do crescimento da circunferência cefálica, associada a alterações do fluxo na artéria umbilical.
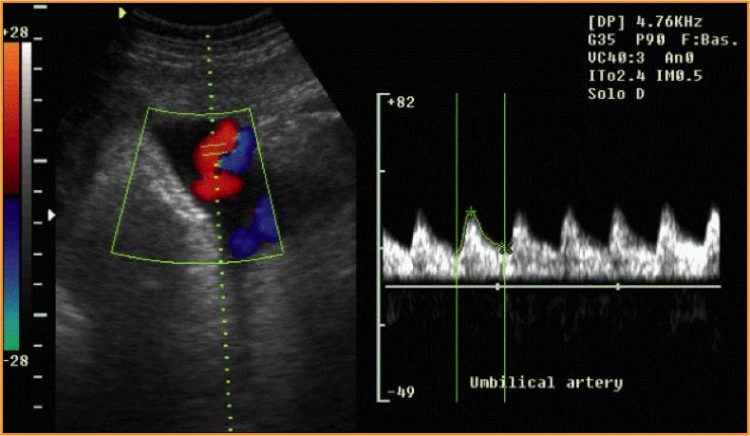
ultrassonografia – Inversão do fluxo da artéria umbilical
© Massimo Defilippo
Diagnóstico
- Doppler da artéria umbilical,
- Biometria fetal (medições com ultra-som) a cada 2 semanas.
Se o diagnóstico confirmar o restrição de crescimento intra-uterino (RCIU), a indução de parto é indicada.
O que fazer? Tratamento para pressão alta durante a gravidez
Drogas para hipertensão crônica
- Primeira escolha: L-alfa-metildopa (Aldomet ®) 250-2000 mg / dia
- Segunda escolha: Labetalol, dose 200-1200 mg / dia. Alguns dados indicam que o uso de Labetalol pode causar atraso no crescimento fetal (Von Dadelszen 2000, Easterling 1999)
- Junto com pré-eclâmpsia: Nifedipina (Adalat ® – contraindicado antes da 20ª semana)
Medicamentos para pré-eclâmpsia
- Primeira escolha: Nifedipina (10-40 mg / dia) ou Labetalol (200-1200 mg / dia)
- Segunda escolha: além de Labetalol, nitroglicerina transdérmica (5-10 mg / dia)
- Terceira escolha: Clonidina (Atensina ®)
O tratamento conservador não é compartilhado na comunidade científica, nos Estados Unidos da América, a indução do parto é precoce.
De acordo com um estudo de K. M. Petersen et all (Departamento de Cardiologia, Rigshospitalet, Hospital Universitário de Copenhague, Copenhague, Dinamarca), durante a gravidez, os betabloqueadores podem causar:
- Crescimento intrauterino restrito,
- Parto prematuro,
- Mortalidade perinatal.
Descanso na cama no lado esquerdo
De acordo com alguns autores, o descanso na cama aumenta o fluxo sanguíneo para os rins e para a circulação sistêmica.
A conseqüência é a diminuição da pressão arterial.
No entanto, os estudos mostram:
- Que não pára a progressão para as formas mais graves de hipertensão na gravidez,
- Aumento do risco de formação de trombos e êmbolos.
Indução do parto
Indicações fetais para a indução do parto
- Ultra-som:
- Oligo-hidrâmnios (redução do líquido amniótico) (AFI < 3)
- Inversão do fluxo diastólico na artéria umbilical
- Crescimento intrauterino restrito gravemente (<5º percentil)
Indicações maternas para a indução do parto
- Valores de pressão que não respondem à terapia (não baixa, apesar do tratamento)
- Presença de sintomas clínicos de eclampsia iminente: cefaleia, escotomas (manchas ou flashes no campo visual), perda de visão em um olho, zumbido, tontura, dor abdominal na parte superior, náusea e vômito, déficits neurológicos periféricos, alterações no estado de consciência).
- Síndrome de HELLP
- Insuficiência cardíaca, edema pulmonar agudo, eventos cerebrovasculares agudos
- Hepatomegalia
- Oligoanúria (redução da excreção de urina) <0,5 ml/kg/h apesar da infusão de líquidos
- Complicações obstétricas (ruptura prematura de membranas, aparência de atividade contrátil uterina, descolamento placentário inesperado, perda de sangue)
O tratamento pode depender da semana de gestação:
- Antes de 24 semanas de gestação, o médico geralmente recomenda a interrupção da gravidez;
- Antre as semanas 24 e 34 de gestação, o tratamento com cortisonas é possível prolongar a gravidez;
- Após a semana 34 de gestação e no nono mês (semanas 35, 36, 37, 38, 39 e 40), o médico recomenda induzir o parto.

© Massimo Defilippo
Dieta e alimentação para pressão alta durante a gravidez
Junto com a atividade física, a alimentação é a cura natural mais importante para a hipertensão.
Alguns alimentos podem aumentar a pressão, enquanto outros ajudam a reduzir os valores.
Que alimentos evitar?
Os produtos processados e preservados contêm sódio e podem causar hipertensão.
Além disso, com base na dieta de tipo sanguíneo:
- A alta pressão arterial sistólica é causada pelo leite, produtos lácteos e carne de porco,
- A pressão diastólica alta é causada por cereais (macarrão, arroz, pizza, pão, milho, etc.)
O que comer?
Os alimentos de origem vegetal (frutas e vegetais) têm um teor de sódio muito baixo e um importante teor de potássio. Isso permite diminuir a pressão.
De acordo com o higienismo, uma dieta vegana com a maioria dos alimentos crus é suficiente para baixar a pressão arterial até os valores normais.

