La hemorragia interna es un sangrado que se puede acumular dentro de tejidos, órganos, o cavidades del cuerpo, como la cabeza, el pecho y el abdomen.
Se produce una hemorragia interna cuando una arteria o una vena permiten que la sangre salga del sistema circulatorio y se deposite en un órgano o en una cavidad corporal.
Causas de la hemorragia interna
Traumatismo contuso
La mayoría de las personas sabe que caer de gran altura o un accidente de coche puede causar una contusión o traumatismo en el cuerpo.
Esta es la causa más común de hemorragia en los niños.
Puede que la persona no sufra lesiones externas o superficiales en el cuerpo, pero puede producirse una compresión de los órganos internos que causa lesiones en los vasos sanguíneos (sobre todo en los capilares) y sangrado.
Si el traumatismo ocurre en la espalda o en el costado (donde se encuentra el riñón) se puede producir una hemorragia retroperitoneal.
El ojo se puede comprimir en la órbita tras un golpe por un puño o una pelota.
Trauma por desaceleración
La desaceleración puede causar el desplazamiento de los órganos en el interior del cuerpo.
Fracturas
El sangrado puede estar causado por una fractura del hueso. Dentro del hueso hay una gran cantidad de vasos sanguíneos por lo que puede producirse un hematoma bastante grande.
Embarazo
El sangrado durante el embarazo nunca es normal, aunque no es raro en el primer trimestre. Puede ser un signo de aborto espontáneo.
En las primeras semanas de embarazo, el sangrado vaginal es un signo potencial de embarazo ectópico (cuando el óvulo fecundado se implanta fuera del útero).
Sangrado espontáneo
La hemorragia interna puede ocurrir sin ninguna razón aparente si el paciente:
- Toma algunos medicamentos anticoagulantes
- Tiene algunas enfermedades, por ejemplo leucemia
Efecto secundario de medicamentos y alcohol
La hemorragia interna puede ser un efecto secundario de medicamentos, especialmente los medicamentos antiinflamatorios no esteroideos (como ibuprofeno), la aspirina o el alcohol.
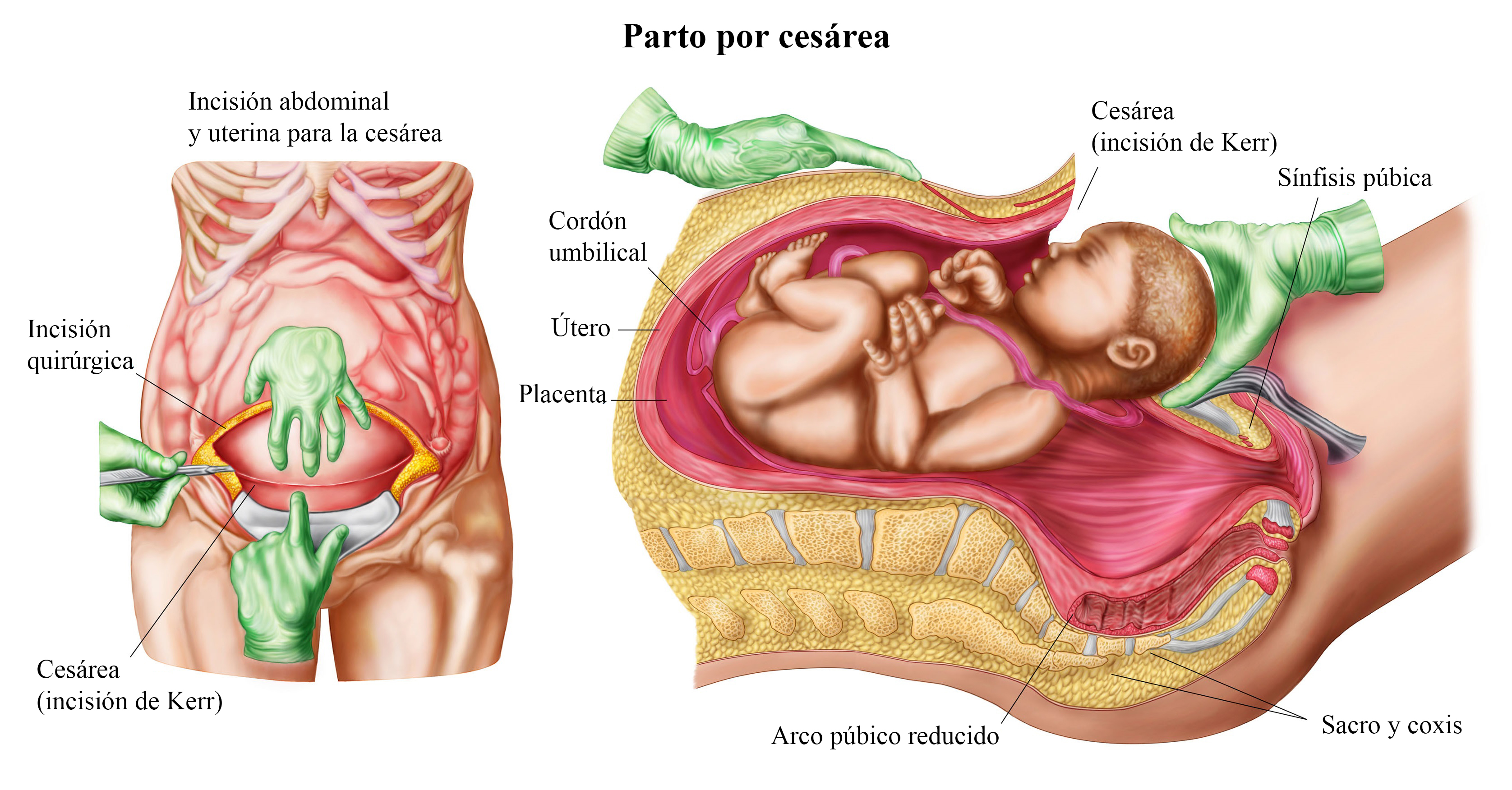
Posparto
Durante el parto se puede producir una hemorragia, en caso de cesárea el riesgo es mayor, sobre todo si la mujer ya ha tenido una cesárea anteriormente.
© alamy.com
Hemorragia uterina
Una hemorragia uterina es un sangrado de los vasos sanguíneos en el interior del útero.
Este sangrado normalmente no está relacionado con el ciclo menstrual, excepto en caso de anovulación, y se considera anormal y una emergencia médica.
En la mayoría de los casos, el sangrado en el útero se debe a neoplasias, embarazo, traumatismo y anovulación.
Las enfermedades infecciosas o crónicas pueden causar una hemorragia uterina.
En la mayoría de los casos, una hemorragia uterina puede durar de dos a siete días.
Las hemorragias relacionadas con el embarazo incluyen:
- Hemorragia post-parto
- Sangrado tras un aborto espontáneo
- Embarazo ectópico
Según un estudio de Muhammad Muzzammil Edhi et all (Liaquat National Medical College, 402, Al Jannat Plaza, M.A. Jinnah road Saed manzil, Karachis, Pakistan), la hemorragia posparto se refiere al sangrado en el que se pierden por lo menos 500 ml de sangre.
Las causas principales de la hemorragia posparto son:
- Anatomía del útero (es la más frecuente). Después de que la mujer expulsa la placenta, la contracción múscular del útero comprime los vasos sanguíneos a los que la placenta estaba adherida. Si la contracción muscular es débil, los vasos sanguíneos continúan sangrando provocando una hemorragia
- Lesión cervical o vaginal
- Placenta accreta (o adherida), la placenta entera o una parte de esta no se desprende después del parto
- Retención de la placenta (permanece dentro de la cavidad uterina después del parto y tras haberse desprendido)
El embarazo ectópico y el aborto espontáneo pueden causar:
- Hemorragia
- Dolores en el bajo vientre
- Calambres fuertes
La sangre en la orina puede estar causada por una hemorragia interna en cualquier zona en el interior del tracto urinario, del riñón a la vejiga.
A menudo, la infección de la vejiga está relacionada con la sangre en la orina, pero otras causas deben ser consideradas en función de los síntomas del paciente, edad e historial médico, especialmente los hombres que pueden haberse sometido a una operación de próstata.
Los hombres y las mujeres que se han sometido a la radioterapia pueden desarrollar una inflamación en la mucosa de la vejiga, lo cual puede causar un sangrado abundante.
Entre las causas de la sangre en la orina por hemorragia interna encontramos la fractura de la pelvis.

© alamy.com
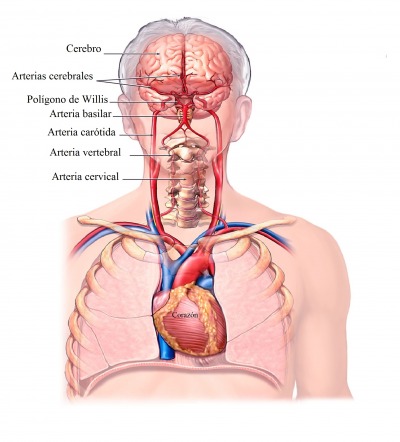
¿Qué es una hemorragia cerebral?
La hemorragia cerebral es el sangrado en el interior o exterior del cerebro.
Las causas de hemorragia cerebral incluyen:
- Presión arterial alta
- Aneurisma
- Medicamentos anticoagulantes
- Traumatismos
Muchas personas que tienen una hemorragia cerebral manifiestan los síntomas del accidente cerebrovascular:
- Pérdida de fuerza en un lado del cuerpo
- Dificultad para hablar
- Sensación de entumecimiento o pérdida de sensibilidad
- Dificultad para realizar las actividades diarias
- Dificultad para caminar
Alrededor del 10% de los accidentes cerebrovasculares estan causados por una hemorragia cerebral.
Hemorragia interna muscular
El sangrado puede ocurrir en la parte más profunda de los músculos después de una lesión.
Por consiguiente esto causa la formación de un hematoma doloroso.
Raramente, se puede producir el síndrome compartimental.
Durante una hemorragia, el sangrado causa hinchazón y aumento de la presión en el interior del compartimiento muscular, la cual se hace más alta que la presión arterial del paciente.
Por lo tanto, la sangre no puede ser bombeada a las células musculares.
Los síntomas del síndrome compartimental incluyen:
- Dolor punzante
- Dificultad para mover las articulaciones
- Pérdida de sensibilidad
Suele ocurrir en caso de lesiones de la pierna y del brazo (especialmente del antebrazo), que pueden estar causadas por una fractura de:
La hemorragia también puede producirse en las articulaciones (hemartrosis), causando dolor y pérdida del rango de movimiento.
Esto se observa con frecuencia en pacientes que toman medicamentos anticoagulantes.
¿Qué hacer? tratamiento de primeros auxilios para la hemorragia interna
Hay que acostar lentamente al paciente y llamar a la ambulancia.
En caso de sangrado de la oreja hay que colocar a la persona en posición lateral, en el lado que sangra. Si la hemorragia sale de la nariz hay que mantener la cabeza inclinada hacia delante.
¿Cuánto dura? Pronóstico para el paciente con hemorragia interna
No se puede determinar el tiempo de la hemorragia sin conocer la gravedad de la lesión de los vasos sanguíneos y las condiciones del paciente.
Cuando el sangrado se detiene, el hematoma tarda dos o tres semanas para reabsorberse, pero en los casos más graves puede ser necesaria una cirugía.

