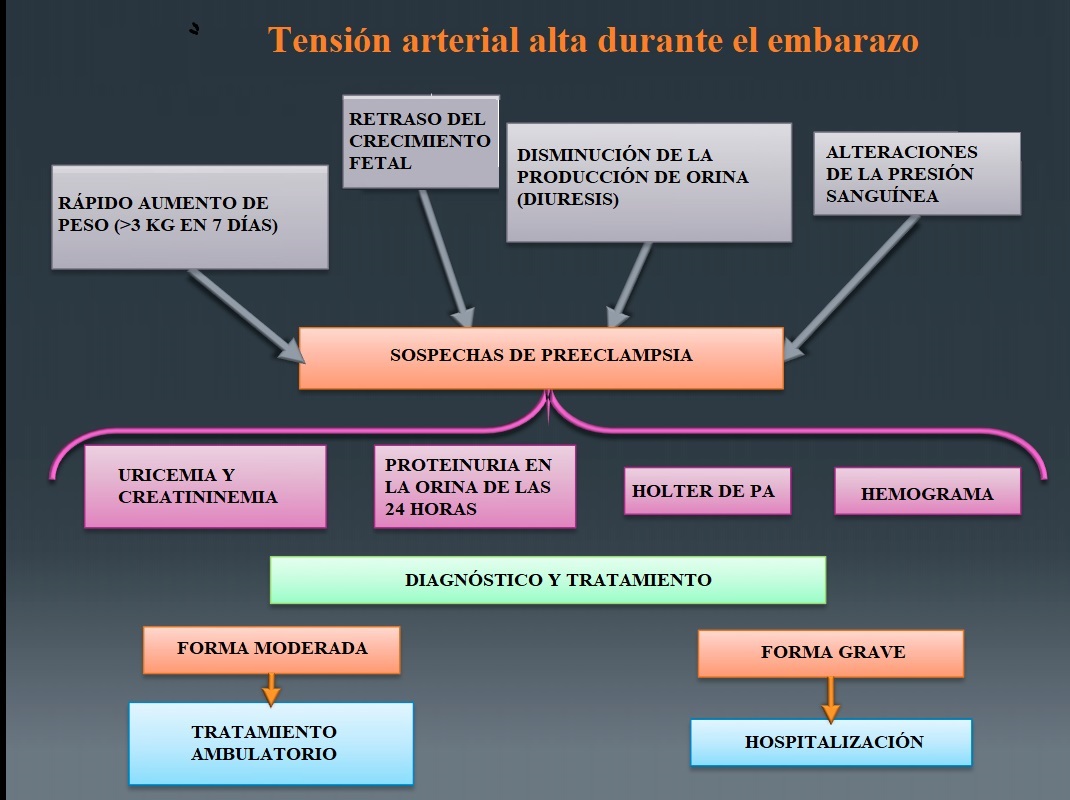
Definición de la presión alta en el embarazo – valores
- Presión arterial diastólica (mínima) > 90 mmHg, en dos mediciones distintas dejando pasar 4 horas entre la primera y la segunda
- Presión diastólica >110 mmHg en una sola medición
Clasificación
- Leve: 90-100 / 140-149 mmHg
- Moderada: 100-109 / 150-159 mmHg
- Grave: >110 /160 mmHg
Problemas circulatorios durante el embarazo
- Aumento del gasto cardíaco
- Aumento del volumen del líquido intracelular y extracelular
- Disminución de la presión arterial, llega al nivel más bajo aproximadamente a mediados del embarazo
- Reducción de la resistencia de las arterias
- Vasodilatación en los riñones
- Estimulación del sistema renina-angiotensina-aldosterona
Una hipertensión crónica no diagnosticada antes del embarazo puede ser difícil de detectar debido a la disminución de presión inicial del embarazo.
Esto puede causar un error en la valoración, por ejemplo el médico puede realizar un diagnóstico de hipertensión por gestación en lugar de diagnosticar la hipertensión crónica.
La presión arterial alta entre las mujeres embarazadas es un motivo de grave preocupación.
La presión alta:
- Antes de la semana 20 de gestación se denomina crónica, los valores de la presión de la paciente suelen ser altos antes de que quede embarazada
- Después de la vigésima semana se denomina hipertensión inducida (o gestacional)
Las mujeres que tienen la presión arterial alta antes de quedarse embarazadas tienen más probabilidades de tener la presión alta durante el embarazo.
| Hipertensión crónica |
Hipertensión que existía desde antes del embarazo o que se diagnostica antes de la semana 20 de gestación |
| Hipertensión inducida |
Hipertensión que se produce después de la semana 20 de gestación, sin proteínas en la orina |
| Preeclampsia | Hipertensión y proteinuria considerables, puede afectar a las pacientes con hipertensión gestacional o crónica. |
| Preeclampsia grave |
Preeclampsia acompañada de presión alta y/o síntomas y/o problemas circulatorios |
| Eclampsia | Preeclampsia y convulsiones |
| Síndrome de HELLP |
Hemolisis, transaminasas altas, plaquetas bajas. |
Hipertensión inducida
La hipertensión crónica puede tratarse con antelación ya que se produce antes del embarazo. Por el contrario, es difícil prevenir la hipertensión inducida debido a que aparece repentinamente.
Síntomas de la hipertensión inducida
Los síntomas pueden manifestarse en el segundo y tercer trimestre del embarazo, pero también pueden aparecer algunos días después del parto:
- Aumento de peso rápidamente (más de 3 kilos en 7 días)
- Variaciones repentinas de la presión arterial
- Hinchazón excesiva
- Producción de orina limitada
- Dolor de cabeza
- Visión borrosa
Exámenes diagnósticos
Los principales exámenes que deben realizarse son:
- Holter de tensión arterial, para examinar los cambios de tensión repentinos
- Proteinuria en orina de las 24 horas, para saber si el paciente también padece preeclampsia
- Medición de los valores de uricemia y creatinina que en caso de preeclampsia son elevados
- Análisis de sangre con albumina – el valor es bajo en caso de endotelio
- Hemograma completo – reducción de la hemoglobina debido a la hemolisis (destrucción de los glóbulos rojos).
- Ecografía (entre las semanas 26 y 28) para monitorear el crecimiento del bebé.
- Frotis de sangre para detectar una posible hemolisis y trombocitopenia (plaquetas bajas).
Se puede distinguir una forma:
- Grave (requiere hospitalización)
- Moderada o leve (tratamiento ambulatorio)
© Massimo Defilippo
Preeclampsia
La preeclampsia es una condición caracterizada por:
- Presión alta
- Proteínas en la orina
- Edema (hinchazón), especialmente en las manos y en la cara
Sin embargo, según las directivas de la American College of Obstetricians and Gynecologists, las proteínas en la orina no son un elemento necesario para el desarrollo de la preeclampsia.
Si no hay proteinuria, el diagnóstico de esta enfermedad se realiza en caso de:
- Reducción de las plaquetas en la sangre
- Problemas renales o hepáticos
- Líquido en los pulmones
- Signos de problemas cerebrales como convulsiones y trastornos de la visión
El 25% de las mujeres con hipertensión crónica desarrolla preeclampsia.
Preeclampsia leve
- PA ≥ 160/110 mmHg
- Proteinuria ≥ 5 g/24 horas
- Ausencia de síntomas
Preeclampsia grave
- PA≥ 160/110 mmHg
- Proteinuria baja en la orina, trastornos de la visión y neurológicos
- Producción de orina limitada, trastornos de la visión y problemas neurológicos
- Alteraciones en los niveles de enzimas hepáticas y de plaquetas
- Reducción del crecimiento del feto
La preeclampsia puede empezar alrededor de la semana 20 y puede causar problemas a algunos órganos de la mujer embarazada, entre los cuales:
- Riñones
- Cerebro
- Placenta
- Hígado
Factores de riesgo de la preeclampsia
- Diabetes, 50%
- Hipertensión crónica, 20%
- Parto gemelar, 20-30%
- Nuliparidad, 6-10%
- Edad > 40 años
- Menos de 10 años entre un embarazo y otro
- Historia familiar de preeclampsia
- Preeclampsia en un embarazo previo
- ICM (índice de masa corporal) > 30 kg/m²
- Enfermedades cardiovasculares
- Enfermedades renales
© fotolia.com
Consecuencias de la presión alta en el embarazo
La preeclampsia aumenta el riesgo de desprendimiento de la placenta de la pared interna del útero antes del parto.
Un desprendimiento grave puede provocar hemorragias abundantes que pueden poner en riesgo la vida de la mujer y del bebé.
Daños en los órganos
La hipertensión puede provocar daños en:
- Cerebro
- Corazón
- Pulmones
- Riñones
- Hígado
- Otros órganos importantes
En los casos más graves puede poner en riesgo la vida de las personas.
Consecuencias de la presión alta para el bebé
La preeclampsia puede reducir el flujo sanguíneo en la placenta. Si la placenta no recibe una cantidad suficiente de sangre, el bebé recibe menos oxígeno y nutrientes.
Por consiguiente, esto puede causar:
- Bajo peso en el recién nacido
- Parto pretérmino
El parto pretérmino (entre las semanas 22 y 37 de gestación) puede causar:
- Problemas respiratorios
- Aumento del riesgo de infecciones y otras complicaciones para el bebé
La mayoría de las mujeres pueden tener un bebé sano si la preeclampsia es diagnosticada y tratada de manera precoz.
Consecuencias de la presión alta en el embarazo
Desprendimiento de la placenta
El desprendimiento parcial o total de la placenta con o sin sangrado genital abundante o sufrimiento fetal agudo, indica la necesidad de parto inmediato.
El parto por cesárea está indicado si la placenta se desprende de la decidua basal después de la semana 20 de gestación.
Síndrome de HELLP
El síndrome de HELLP (por sus siglas en inglés, H: hemolysis, EL: elevated liver enzymes, LP: low platelet count) es una enfermedad que ocurre únicamente durante el embarazo y en el 0,2-0,6% de los casos.
Las mujeres con mayor riesgo son aquellas:
- En edad avanzada
- De raza blanca
- Que han dado a luz anteriormente
Por lo general ocurre en el tercer trimestre del embarazo.
Fisiopatología – una anemia hemolítica microangiopática puede afectar a varios órganos, como el hígado y el riñón, y puede llegar a provocar un cuadro de disfunción orgánica múltiple.
Pueden desarrollarse:
- Trombos formados por plaquetas en los vasos periféricos
- Anemia hemolítica microangiopática – en los vasos sanguíneos pequeños se produce una destrucción de los glóbulos rojos
- Isquemia en los órganos
Criterios diagnósticos
Hemolisis:
- Alteraciones del frotis periférico
- Bilirrubina total >1.2 mg/dl
- Lactato deshidrogenasa (LDH) > 600 U/L
- AST (transaminasa) > 70 U/L
- Trombocitopenia: plaquetas < 100.000/mm3
Síntomas
- En el 90% de los casos, el paciente sufre de dolor abdominal en la parte alta
- En el 50% de los casos, sufre de náuseas y vómito
- El dolor puede extenderse hasta el hombro derecho y la espalda
- Ascitis
- Derrame pleural
- Disnea
El síndrome de HELLP está asociado a un riesgo de mortalidad materna de 1%.
Las complicaciones pueden ser las siguientes:
- Edema pulmonar (8% de los casos)
- Insuficiencia renal aguda (3%)
- Coagulación intravascular diseminada (CID) (15%)
- Desprendimiento de la placenta (9%)
- Insuficiencia y hemorragia hepática (1%)
- Síndrome de distrés respiratorio en los adultos (<1%)
- Sepsis (<1%)
- Ictus (<1%)
Tratamiento
- Plasma fresco
- Cortisona (dexametasona) con una dosis de 20 mg al día
- Inducción al parto
Eclampsia
El término «eclampsia» se refiere a la aparición de convulsiones (o estado de coma) de una mujer embarazada que presenta signos y síntomas de preeclampsia.
En los países occidentales, la incidencia de esta enfermedad es de 1 cada 2.000 personas.
Puede manifestarse:
- Antes del parto (40% de los casos)
- Durante el parto (18%)
- En los primeros 20 días después del parto (44%)
En el 90% de los casos, ocurre después de la semana 28 de embarazo, en el 1% de los casos ocurre antes de la semana 20 de gestación.
Tratamiento
- Benzodiacepinas + sulfato de magnesio (4g intravenal en los primeros 15 minutos y después 1-3 gramos cada ora)
- Manitol 5%
- Parto inducido
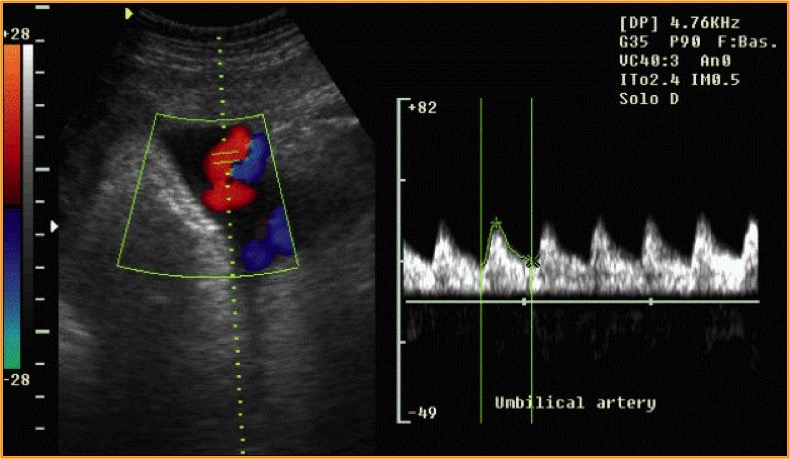
Retraso/detención del crecimiento intrauterino (RCIU)
Los parámetro que se deben considerar son:
- Peso estimado < 10% dependiendo de la semana de gestación y del sexo del bebé, o
- Reducción paulatina de la circunferencia abdominal manteniendo el crecimiento de la circunferencia cefálica, acompañada de cambios del flujo sanguíneo en la arteria umbilical
© Massimo Defilippo
Diagnóstico
- Doppler de la arteria umbilical
- Biometría fetal (diagnóstico por ecografía) cada 2 semanas
El parto inducido está indicado cuando el diagnóstico confirma el retraso del crecimiento del feto.
- Tratamiento para la presión alta en el embarazo y alimentación
- Presión alta: síntomas, causas y valores
- Gestosis preeclampsia y eclampsia

