La bradicardia sinusal se refiere al ritmo cardíaco lento, puede ser fisiológica o patológica (arritmia).
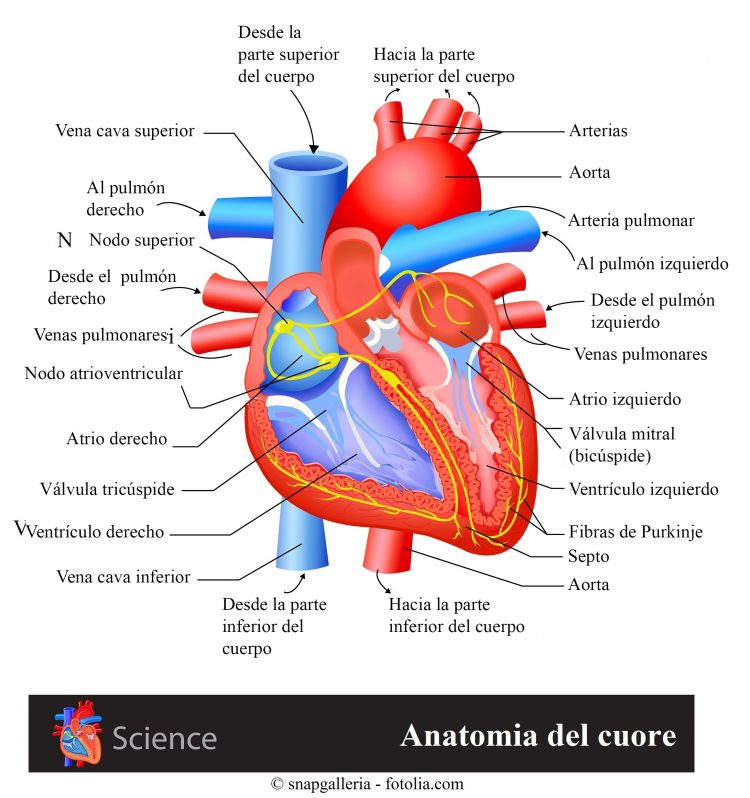
El circuito eléctrico del corazón está compuesto por cuatro cámaras:
- Dos superiores (aurículas)
- Dos inferiores (ventrículos)
© fotolia.com
El ritmo del corazón está monitoreado por un marcapasos natural: el nodo sinusal, situado en la aurícula derecha, produce los impulsos eléctricos que permiten la contracción del músculo cardíaco y por consiguiente el latido.
Desde el nodo sinusal, los impulsos eléctricos viajan a través de las aurículas provocando la contracción y el bombeo de la sangre a los ventrículos.
A continuación, los impulsos eléctricos llegan a un grupo de células denominado nodo atrioventricular (nodo AV).
El nodo AV transmite la señal a unas células especializadas conocidas como haz de His.
Estas células transmiten la señal hacia abajo hasta llegar a:
- Rama izquierda conectada con el ventrículo izquierdo
- Rama derecha conectada con el ventrículo derecho.
Cuando el impulso eléctrico viaja hacia estas ramas, los ventrículos:
- Se contraen
- Bombean la sangre
El ventrículo derecho envía sangre pobre en oxígeno a los pulmones y el ventrículo izquierdo bombea sangre rica en oxígeno a todo el cuerpo.
La bradicardia se produce cuando las señales eléctricas se ralentizan o incluso se bloquean.
En la bradicardia sinusal, la ralentización se produce porque el nodo sinusal del corazón reduce los impulsos eléctricos que genera para hacer latir el corazón.
Los niños, sobre todo los más pequeños, realizan más latidos en situación de reposo en relación a los adultos.
Por ello, la bradicardia de un recién nacido puede establecerse con una frecuencia inferior a 100 latidos por minuto.
Tipo de bloqueo fascicular y significado
Hemibloqueo
La rama izquierda del haz de His se divide en dos haces:
- Fascículo anterior
- Fascículo posterior
Cuando se bloquea la conducción en uno de los haces se denomina hemibloqueo anterior o posterior.
- El hemibloqueo anterior es más común y provoca la desviación axial izquierda en el ECG.
- El hemibloqueo posterior izquierdo provoca la desviación del eje a la derecha del electrocardiograma.
Bloqueo bifascicular
Se trata de la combinación de:
- Bloqueo de rama derecha
- Hemibloqueo posterior o anterior izquierdo
El ECG muestra un bloqueo de rama derecha y un hemibloqueo izquierdo, que puede ser anterior o posterior
Bloqueo trifascicular
Se produce cuando el bloqueo bifascicular tiene su origen en un bloqueo cardíaco de primer grado.
Síntomas de la bradicardia sinusal
Se pueden manifestar los síntomas cuando el nodo sinusal produce una frecuencia cardíaca demasiado lenta para las exigencias del cuerpo.
La bradicardia sinusal no se suele considerar peligrosa excepto si es asintomática.
En caso de ritmo cardíaco lento, el cerebro y los demás órganos no consiguen recibir el oxígeno necesario. Por consiguiente, se pueden manifestar los siguientes síntomas de bradicardia:
- Desmayo (síncope)
- Vértigos
- Debilidad
- Cansancio
- Falta de aliento
- Dolor de pecho
- Problemas de memoria o confusión mental
¿Cuándo es normal la frecuencia cardíaca lenta?
En situación de reposo, una frecuencia cardíaca inferior a 60 latidos por minuto puede ser fisiológica en algunas personas, en particular en adultos sanos, jóvenes y atletas que practican deportes aeróbicos.
Para estas personas, la bradicardia no se considera un problema de salud.
Con frecuencia, los deportistas experimentan una repolarización precoz, es decir que el restablecimiento de la corriente eléctrica del corazón en situación de reposo se produce al cabo de muy poco tiempo después de la contracción.
Esta anomalía del ECG es inofensiva.
Para los demás, si la frecuencia es inferior a 60 puede deberse a:
- Hipertonía vagal (puesto que el nodo atrioventricular es una zona de inervación del nervio vago)
- Algunos fármacos
- Enfermedad
Un latido de 56, 57 o 58 LPM se considera al límite, aunque no por debajo, por lo que puede ser necesario realizar algunas pruebas, ya que puede ser demasiado bajo.
Causas de bradicardia
Muchos trastornos pueden provocar problemas en el sistema eléctrico del corazón, como por ejemplo:
- Daño tisular asociado al envejecimiento
- Enfermedades cardíacas o infarto
- Trastorno cardíaco congénito (cardiopatías congénitas)
- Infección del corazón (miocarditis)
- Complicación de cardiocirugía
- Actividad insuficiente de la glándula tiroides (hipotiroidismo)
- Desequilibrio de electrolitos, minerales y sustancias necesarias para la conducción de impulsos eléctricos (como por ejemplo potasio y calcio)
- Apnea del sueño, interrupciones reiteradas de la respiración durante el sueño
- Enfermedad inflamatoria, como la fiebre reumática o el lupus
- Hipotermia
- Fármacos, como por ejemplo los medicamentos para otros trastornos del ritmo cardíaco, presión arterial alta (beta bloqueadores) y antipsicóticos.
Entre los medicamentos que pueden provocar bradicardia se encuentran:
- Propafenona, Amiodarona, Sotalol, Adenosina (antiarrítmicos)
- Litio (para la depresión)
- Paclitaxel (empleado en la quimioterapia)
- Fentanilo, alfentanilo, sufentanilo (analgésicos opioides)
- Reserpina y clonidina (para la hipertensión)
Origen de la bradicardia
La bradicardia sinusal puede derivarse de:
- Problema en el funcionamiento del nodo sinusal
- Obstrucción atrioventricular
© fotolia.com
Problemas del nodo sinusal
A menudo, la bradicardia comienza en el nodo sinusal. Una frecuencia cardíaca lenta se puede producir si el nodo sinusal:
- Envía los impulsos eléctricos más despacio de lo normal.
- Tiene una pausa y no consigue enviar los impulsos a todo la aurícula de manera uniforme.
- Descarga un impulso eléctrico que se bloquea antes de provocar la contracción de las aurículas.
- En algunas personas, la consecuencia de los problemas del nodo sinusal es la alternancia entre arritmia atrial (fibrilación) y el ritmo cardíaco lento o el pare cardíaco (síndrome de bradicardia- taquicardia).
Bloqueo atrioventricular
La bradicardia también puede producirse porque no se transmiten las señales eléctricas de las aurículas a los ventrículos (bloqueo cardíaco o bloqueo atrioventricular). La interrupción de la señal eléctrica se puede manifestar en:
- Nodo AV
- Haz de His
- Algún punto de las ramas derecha o izquierda que transmiten las señales eléctricas a los ventrículos
Clasificación del bloqueo de la conducción
Bloqueo AV de primer grado. En la forma más leve de bloqueo cardíaco, todas las señales eléctricas de las aurículas llegan a los ventrículos, pero la señal está ligeramente ralentizada.
El bloqueo cardíaco de primer grado provoca síntomas solo en raras ocasiones y en general no se requiere tratamiento si no existen otras anomalías en la conducción de la señal eléctrica.
Bloqueo AV de segundo grado. En el bloqueo cardíaco de segundo grado, no todas las señales eléctricas llegan a los ventrículos. Algunos impulsos se pierden. En consecuencia, el ritmo es más lento y a veces irregular.
Bloqueo cardíaco de tercer grado (completo). En el bloqueo cardíaco de tercer grado, ningún impulso eléctrico consigue pasar de las aurículas a los ventrículos.
Cuando esto ocurre, el haz de His y los demás tejidos del ventrículo sustituyen al marcapasos para los ventrículos. Estos tejidos alternativos son más lentos y a veces envían impulsos eléctricos irregulares, en cuyo caso se denomina arritmia sinusal.
Bloqueo de rama. Se conoce como bloqueo de rama la interrupción de la señal eléctrica que se produce en un punto en las ramas derecha o izquierda del haz de His.
Por lo tanto, el impulso del corazón no se transmite a los dos ventrículos contemporáneamente.
La gravedad del trastorno depende de:
- Si se ven afectadas ambas ramas
- La presencia de otros tipos de bloqueo cardíaco
- Gravedad del daño del tejido cardíaco
Riesgos y complicaciones de la bradicardia
Las complicaciones de una bradicardia no tratada dependen:
- De la lentitud del latido cardíaco
- Del punto en que se produce el problema de conducción eléctrica
- De la gravedad de los daños en el tejido cardíaco
Si la bradicardia es tan fuerte como para provocar síntomas importantes, entre las posibles complicaciones se incluyen:
- Frecuentes desvanecimientos
- Incapacidad del corazón para bombear sangre suficiente (insuficiencia cardíaca)
- Paro cardíaco repentino o muerte repentina
- Presión alta (hipertensión)
Un estudio científico publicado en PubMed (Fuente: Hypertension secondary to bradycardia: blood pressure regulation under the effect of impaired cerebral blood flow and bradycardia. Solti F, Sebestyén M, Szabó Z, Czakó E, Rényi-Vámos F Jr.), 92 pacientes con bradicardia e hipertension registraron una disminución de la presión considerable o la presión regresó a los niveles normales después de haberse sometido a la implantación de un marcapasos.
Embarazo
La bradicardia en las mujeres embarazadas priva a la madre y al feto del oxígeno necesario.
La madre puede presentar síntomas como:
- Desmayos
- Dolor de pecho
- Debilidad
- Cansancio
- Falta de aliento
Si no se trata, puede provocar bradicardia fetal, complicaciones durante el parto, muerte del feto o parto prematuro.
Según un estudio de Laboda LA1, Estroff JA, Benacerraf BR. (First trimester bradycardia. A sign of impending fetal loss), las 5 mujeres embarazadas en las que el feto padecía bradicardia en el primer trimestre sufrieron un aborto espontáneo.
- Bradicardia sinusal: diagnóstico y tratamiento
- Soplo en el corazón: clasificación, causas y síntomas
- Embolia pulmonar: clasificación y síntomas

