El derrame pleural es una enfermedad que se manifiesta mediante la acumulación de una cantidad excesiva de líquido en la cavidad pleural.
El espacio entre la pared torácica y los pulmones, donde se acumula el líquido, se llama espacio o cavidad pleural.
Este espacio está delimitado por las dos pleuras:
- Pleura visceral, es la membrana interna del pulmón
- Pleura parietal, es la capa exterior que se encuentra en contacto con la caja torácica
Entre los pulmones y la pared torácica hay una capa fina de líquido de 10 o 15 ml aproximadamente; este líquido es esencial porque actúa como lubricante al respirar evitando el roce entre el tórax y los pulmones.

Se habla de derrame pleural cuando la cantidad de líquido en el espacio pleural es superior a 200-300 ml.
El derrame puede ser:
- Unilateral (a la izquierda o a la derecha), por ejemplo en caso de embolia pulmonar o de cirrosis hepática,
- Bilateral, puede estar causada por una insuficiencia cardíaca.
Se denomina derrame pleural móvil cuando se desplaza dependiendo de la posición de la persona.
En este caso, se define:
- Basal si se sitúa en la base del pulmón,
- Apical si se encuentra en el ápice (parte superior).
Se denomina derrame organizado cuando el líquido se modifica y se vuelve fibroso, en cuyo caso puede obstaculizar la respiración.
| Origen del líquido en la cavidad pleural – profundización |
Las pleuras son dos membranas semipermeables formadas por:
El líquido pleural se renueva continuamente. La cantidad de líquido depende de la ecuación de Starling:
|
Causas del derrame pleural
Existen dos tipos de derrame pleural:
- Exudado, es un líquido opaco u oscuro que además puede tener:
- Sangre: se denomina exudado hemorrágico.
- Líquido linfático: se denomina quilotórax.
- Pus: se denomina empiema.
- Trasudado, es un líquido aguado o transparente, de color claro.
Las diferencias principales entre el líquido pleural trasudado y el exudado son:
Nivel de las proteínas totales:
- El exudado presenta un nivel de proteínas > 30g/L
- El trasudado presenta un nivel de proteínas < 30g/L
La relación entre la concentración de proteínas totales en el líquido pleural respecto al plasma:
- >0,5 para el exudado
- <0,5 para el trasudado
La relación entre los niveles de LDH (enzima lactato deshidrogenasa) en el líquido pleural y en el plasma:
- El exudado tiene una relación >0,6
- El trasudado tiene una relación <0,6
Las causas dependen del tipo de derrame.
Derrame pleural trasudado
El derrame pleural trasudado está causado por la introducción de líquido en el espacio pleural debido a un cambio en la presión sanguínea de los capilares de las pleuras.
En el derrame pleural trasudado, los capilares permanecen intactos.
Tiene varias causas, pero la más frecuente suele ser una insuficiencia cardíaca en el ventrículo izquierdo.
Causas más frecuentes del derrame pleural trasudado
- Insuficiencia cardíaca e insuficiencia cardíaca (en cuyo caso puede producirse junto al derrame pericárdico)
- Cirrosis con acumulación de líquido en el abdomen (ascitis)
- Hipoalbuminemia (albúmina baja en la sangre)
- Diálisis peritoneal
Causas menos frecuentes
- Hipotiroidismo
- Síndrome nefrótico
- Estenosis mitral
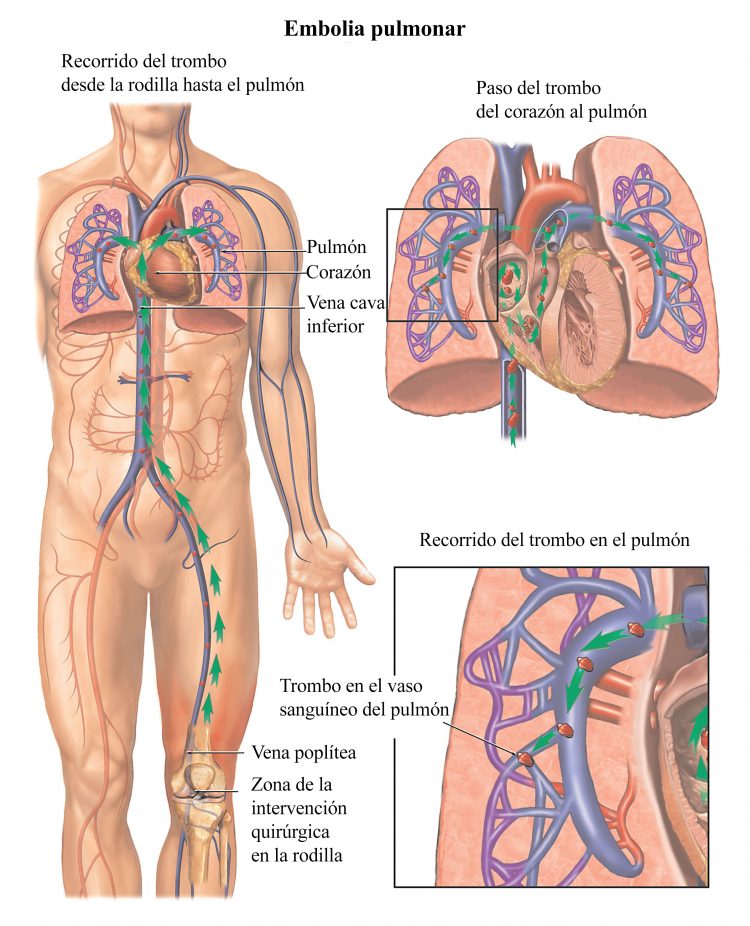
- Embolia pulmonar (el 80% de los casos son exudados y el 20% restante trasudados)
© alamy.com
Causas raras
- Oclusión de la vena cava superior (a menudo, a causa de un tumor o metástasis pulmonar)
- Pericarditis
- Síndrome de hiperestimulación ovárica
- Síndrome de Meigs (tumor benigno de ovario, ascitis y derrame pleural)
Derrame pleural exudado
El derrame pleural exudado tiene su origen en pérdidas en los vasos sanguíneos, debido a lesiones por traumatismos o inflamaciones.
En caso de tumor, se produce una alteración del drenaje linfático.
La causa principal de este sangrado es una enfermedad pulmonar.
El líquido exudado es turbio, opaco.
Causas más frecuentes
- Neumonía bacteriana y viral Alrededor de la mitad de pacientes hospitalizados por neumonía bacteriana desarrolla un derrame pleural paraneumónico (durante una neumonía).
El empiema (acumulación de material purulento) y el derrame pleural paraneumónico se manifiestan principalmente en lactantes y niños. - Embolia pulmonar
- Tumor: en los hombres, suele tratarse de cáncer de pulmón y en las mujeres, cáncer de mama. En caso de neoplasia, el derrame pleural unilateral es el más común.
- Traumatismos: cirugía abdominal y post cirugía cardíaca (por ejemplo, se presenta aproximadamente en la mitad de pacientes operados por bypass coronario)
Causas menos frecuentes
- Infarto pulmonar
- Enfermedad autoinmune, principalmente artritis reumatoide y lupus
- Exposición al amianto y mesotelioma
- Enfermedades de riñón (uremia)
- Pancreatitis
- Complicaciones del infarto de miocardio agudo (síndrome de Dressler)
- Infecciones pulmonares, como por ejemplo la tuberculosis
- Absceso subfrénico (entre el diafragma y el hígado)
Causas raras
- Síndrome de las uñas amarillas, caracterizado por uñas amarillas, linfedema, derrame pleural y bronquiectasias
- Efectos secundarios de algunos fármacos, tales como metotrexato, metisergida, amiodarona, nitrofurantoina y fenitoina
- Infección viral (herpes zóster, morbillivirus, etc.)
- Infección fúngica
Incidencia del derrame pleural
En Estados Unidos, la incidencia del derrame pleural es de aproximadamente 1,5 millones de casos al año.
Síntomas del derrame pleural
Los síntomas asociados al derrame pleural son los siguientes:
- Sensación de opresión en el pecho
- Dolor en el pecho (no siempre), empeora al respirar y al toser
- Falta de aire o respiración jadeante
- Tos seca persistente
- Fiebre con empiema (cuando la causa es una neumonía)
- Disnea (jadeos)
- Derrame pleural: diagnóstico, tratamiento y pronóstico
- Pleuritis: clasificación, causas y síntomas
- Mesotelioma pleural: tipos, causas y síntomas

