Para elegir el tratamiento para la neumonía más adecuado, el médico debe hacer:
- Un diagnóstico correcto
- Los exámenes necesarios para entender la causa.
Directrices para el tratamiento de la neumonía en el adulto
(Protocolo de la Universidad de Módena y Reggio Emilia, Italia)
Diagnóstico y exámenes para la neumonía
El médico necesita conocer la historia clínica, en particular:
- Edad
- Hábitos de vida y de trabajo
- Otras enfermedades
- Alergia a los medicamentos
- Epidemias en el entorno frecuentado
- Condición socio económico
Después el médico realiza el examen físico.
© Massimo Defilippo
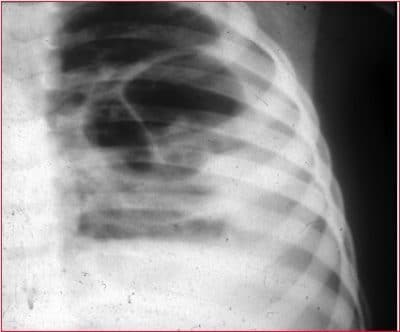
Radiografía de tórax
- En un paciente no hospitalizado, en caso de sospecha de neumonía, la radiografía no es indispensable,
- En un paciente hospitalizado, siempre se recomienda realizar una radiografía de tórax.
Si la evolución de la neumonía es buena, la radiografía torácica de control no es indispensable.
Sin embargo, el médico puede prescribir este examen, pero al menos 2-3 semanas después del inicio del tratamiento antibiótico.
Se recomienda la radiografía (o la TAC) dentro de 6 semanas si:
- Los síntomas no mejoran
- Los pacientes tienen un alto riesgo de cáncer de pulmón (por ejemplo los fumadores, los pacientes mayores de 50 años, etc.)
Análisis de sangre
Al llegar al hospital, los análisis de sangre recomendados son:
- Hemograma completo
- Ìndices de funcionalidad renal y hepática
- Glucemia
- Electrolitos (útiles para calcular la puntuación PORT, es decir una escala de evaluación del paciente)
Exámenes microbiológicos
Para la mayoría de los pacientes tratados en casa, no se recomiendan los exámenes microbiológicos.
Al llegar al hospital, hay que realizar los siguientes exámenes:
- Hemocultivo (antes de iniciar el tratamiento antibiótico), incluso si el paciente no tiene fiebre
- Cultivo de esputo (secreciones del sistema respiratorio) y examen bacterioscópico (examen que se realiza bajo el microscopio para identificar la bacteria responsable).
- Tinción de Gram y eventualmente la búsqueda de bacterias ácido-alcohol resistentes.
El cultivo está indicado sólo si se puede obtener una muestra adecuada de esputo sin retrasar el inicio del tratamiento antibiótico.
Estas pruebas se recomiendan aunque no son siempre útiles para el diagnóstico ya que:
- Son simples
- No cuestan mucho
- El resultado es casi seguro en caso de neumonía por micobacterias, Pneumocystis carini u hongos endémicos
En los pacientes de cuidados intensivos, hay que obtener una muestra apropiada para el diagnóstico, también a través la realización de:
- Una broncoscopia
- Una lavado bronquial
La realización de una sola prueba de sangre no es útil en la elección del tratamiento empírico (no basado en los resultados de exámenes, sino en estadísticas).
La repetición de los análisis de sangre es útil para evaluar la evolución de la neumonía.
Toracocentesis
La toracocentesis se recomienda en todos los pacientes con derrame pleural significativo.
Gasometría arterial
Se recomienda una gasometría arterial (o la saturación de 02) en todos los pacientes en el momento de la hospitalización.
¿Cuándo hospitalizar al paciente con neumonía?
Hay que evaluar:
- Condiciones de salud del paciente
- Contraindicaciones del tratamiento en el hogar
- Gravedad de la neumonía
Hay que tener en cuenta factores de riesgo, por ejemplo:
- Un posible tratamiento con corticoides
- Alcoholismo
- Tratamiento antibiótico
- Residencia en hogar de ancianos
- Edad
Hay score (puntuaciones) para elegir qué hacer sin dudas.

© Massimo Defilippo
Evaluación del paciente con P.S.I. o puntuación PORT
El P.S.I. (Pneumonia severity index) o puntuación PORT es una puntuación que se puede utilizar para evaluar el riesgo de muerte en los pacientes con una neumonía.
La puntuación procede de datos de 38.000 pacientes de un estudio de Coorte del MedisGroup del 1989 basado en un año de encuestas procedentes de 257 hospitales de los Estados Unidos bajo la supervisión del Mediqual Systems.
El sistema de puntuación PORT se utiliza para decidir si los pacientes con neumonía pueden ser tratados:
- En casa
- En el hospital
Los pacientes se dividen en 5 categorías de riesgo que se utilizan para evaluar la supervivencia a los 30 días.
- Un paciente de Clase I puede ser tratado en casa con antibióticos por vía oral.
- Un paciente de Clase II-III puede ser:
- Tratado en casa con antibióticos
- Vigilado durante 24 horas en el hospital
- Un paciente de clase IV-V debería en cambio ser hospitalizado para el tratamiento.
La puntuación se obtiene asignando un valor a 19 variables.
Se realiza la suma y sobre la base del total, el paciente se coloca en una categoría.
Límites de los criterios PORT
- Hay muchos parámetros que hay que evaluar
- No considera la hipoxia del paciente
- No considera los factores sociales
- Parte desde los 50 años
- No tiene en cuenta factores que pueden empeorar las condiciones clínicas del paciente (VIH y enfermedades neuromusculares)
PUNTUACIÓN CURB 65
El CURB 65 es una herramienta de evaluación diseñada para ayudar a los médicos a tratar a los pacientes con una neumonía, según el riesgo de mortalidad:
- Bajo
- Medio
- Alto
El CURB 65 identifica de manera efectiva a los pacientes con una neumonía de alto riesgo de mortalidad, pero no a los pacientes de bajo riesgo que pueden ser tratados en casa.
El CURB 65 evalúa estos factores de riesgo:
- Confusión mental
- Urea superior a 7 mmol / l
- Frecuencia Respiratoria mayor de 30 actos por minuto
- Presión arterial sistólica (máxima) inferior a 90 mmHg y diastólica (mínima) inferior a 60 mmHg
- Paciente con más de 65 años de edad
La puntuación asigna 1 punto para cada factor de riesgo presente, por lo tanto va de 0 a 5.
Los datos proceden de 3 estudios principales en 1.068 pacientes que se han combinado para obtener y validar el CURB 65.
En los pacientes en los que no ha sido posible obtener información sobre el nivel de urea en la sangre, se puede recurrir al CuRB – 65, que no tiene en cuenta precisamente el nivel de urea en la sangre.
Uso de la escala de evaluación CURB 65
Escala de 0 a 5
- 0-1- El paciente puede quedarse en casa
- 2 – el paciente debe ser hospitalizado
- 3 – alto riesgo de mortalidad
- 4-5 – Hospitalización en cuidados intensivos
Aumento del riesgo de muerte según el CURB 65
| Puntuación total | Aumento del riesgo de muerte % |
| 0 | 0,7 |
| 1 | 3,2 |
| 2 | 13 |
| 3 | 17 |
| 4 | 41,5 |
| 5 | 57 |
Instrucciones para la hospitalización inmediata
- Saturación de oxígeno <90%
- Inestabilidad hemodinámica (problemas de circulación sanguínea)
- Falta de fiabilidad del paciente
- El paciente sufre de otras enfermedades por lo tanto se recomienda la hospitalización
Para todos los demás pacientes, se debe establecer la gravedad de la enfermedad de acuerdo con la puntuación port.
Otros factores que indican la necesidad de hospitalización son:
- Presencia de ciertos microorganismos (como el Staphylococcus aureus)
- Factores pronósticos desfavorables
- Implicación de por lo menos dos lóbulos pulmonares
- Complicaciones infecciosas (por ejemplo, un empiema o una artritis séptica)
- Algunos signos, por ejemplo la hipotensión o la hipoxemia (bajo nivel de oxígeno en la sangre) en pacientes que si no los tuvieran pertenecerían a las clases I, II y III
- Dificultad para certificar la respuesta al tratamiento no hospitalario y asistencia inadecuada en el domicilio
- La decisión de dar de alta al paciente debe basarse en consideraciones similares
Criterios para hospitalizar al paciente con neumonía
Criterios clínicos
- Frecuencia respiratoria igual o superior a 30 por minuto
- Frecuencia cardíaca igual o superior a 120 latidos/minuto
- Presión sistólica igual o menor de 90 mm Hg y presión diastólica igual a o menor de 60 mmHg
- Confusión mental de reciente aparición
Si el paciente tiene al menos 2 criterios clínicos, la neumonía es grave.
Tratamiento para la neumonía

Hay dos tipos de tratamiento:
Específico: Si conozco el microorganismo responsable con certeza.
El tratamiento específico se realiza de la siguiente manera:
- Se toma una muestra de las secreciones del sitio de la infección
- Envío del material al laboratorio de microbiología
- Aislamiento del microorganismo
- Prueba de sensibilidad al antibiótico (antibiograma)
Empírico: cuando el médico no conoce la causa de la neumonía.
Existen parámetros que permiten entender el tipo de microorganismo responsable incluso sin análisis.
Dependiendo del cuadro clínico, de la estacionalidad, etc., se trata de enmarcar la neumonía y se usa un tipo de antibiótico adecuado para ese contexto (la elección del antibiótico cambia especialmente si el paciente está hospitalizado o vive en casa).
La elección del antibiótico depende de:
- Lugar de la infección
- Paciente hospitalizado o residente en casa
- Signos, síntomas y evolución de la neumonía
- Temporada del año
- Características del paciente
De acuerdo con las directrices, el médico debería prescribir el antibiótico de acuerdo con la tipología, la etiología de la neumonía, es importante comenzar el tratamiento antibiótico a pesar de no haber aislado el patógeno.
Tratamiento antibiótico para la neumonía
Tratamiento en un paciente con neumonía adquirida en la comunidad
- Sujeto sano – Macrólido (azitromicina o claritromicina) o fluoroquinolona
- Sujeto en riesgo con otros problemas (enfermedad cardiopulmonar, enfermedad hepática, alcoholismo, neoplasia, falta de bazo, etc.) – macrólido + β-lactámico (amoxicilina / ácido clavulánico y ceftriaxona) o solo fluoroquinolona
Generalmente, en el sujeto en riesgo, se realiza un tratamiento intravenoso.

© fotolia.com
Tratamiento en un paciente hospitalizado en un departamento médico
- Sujeto de bajo riesgo – Macrólido (primera elección: Azitromicina sola 500 mg por vía intravenosa durante 5 días luego 7-10 días por vía oral)
- Sujeto en riesgo – macrólido por vía intravenosa + ß-lactámico (cefotaxima, ceftriaxona, y ampicilina / sulbactam, o amoxicilina / ácido clavulánico), o solo fluoroquinolona por vía intravenosa.
Tratamiento para la neumonía adquirida en la comunidad, paciente en cuidados intensivos
Se realiza principalmente para:
- Streptococcus pneumoniae
- Legionella
- Haemophilus Influenzae
1) Sujeto sin riesgo de infección por pseudomonas
- Macrólido + β-lactámico ambos por vía intravenosa (ampicilina / sulbactam, amoxicilina / clavulanato y cefalosporina de segunda y tercera generación)
- Quinolona + β-lactámico por vía intravenosa (ampicilina / sulbactam, amoxicilina / clavulanato y cefalosporina de II – generación III)
2) Si hay un riesgo de infección por pseudomonas (bronquiectasias o fibrosis quística)
- β-lactámico antipseudomonas por vía intravenosa (ceftazidima, cefepime, imipenem, meropenem y piperacilina / tazobactam) + quinolona antipseudomonas por vía intravenosa (ciprofloxacino)
- β-lactámico + aminoglucósido o azitromicina
- β-lactámico + aminoglucósido o quinolona
Advertencia: el aminoglucósido puede ser tóxico para el riñón.
3) Sujeto con infección por un sarm (Staphylococcus aureus resistente a la meticilina)
Se puede añadir la vancomicina (es necesaria una consulta con el infectólogo)
Tratamiento de la neumonía nosocomial (adquirida en el hospital)
β-lactámico + aminoglucósido + fluoroquinolona
- Pseudomonas aeruginosa: β-lactámico anti-pseudomonas + fluoroquinolona anti-pseudomonas
- Staphylococcus aureus resistente a la meticilina: vancomicina o teicoplanina
- Legionella: macrólido o fluoroquinolona
- Anaeróbicos: clindamicina o β-lactámicos
Tratamiento para la neumonía en los pacientes inmunodeprimidos
El tratamiento empírico de asociación para gram positivas y gram negativas (si no hay el antibiograma)
o
β-lactámicos (cefalosporinas de tercera generación) con o sin aminoglucósido
- Gram-positivas resistentes a la meticilina: vancomicina
- Pneumocystis: cotrimoxazol
- Neumonía viral: antivirales
- Neumonía fúngica (en el paciente trasplantado): antifúngicos
Duración del tratamiento para la neumonía
Generalmente, el tratamiento antibiótico comienza dentro de las 8 horas de la hospitalización.
Tres días después, se debe evaluar el cuadro clínico para ver si hay mejoras.
Si el tratamiento funciona, desde el tercer día se pueden ver los resultados:
- Reducción de la fiebre y / o de la leucocitosis (glóbulos blancos en exceso)
- Reducción de los valores de la PCR
En los otros casos, es necesario reevaluar el tratamiento.
La duración del tratamiento depende:
- Del microorganismo responsable
- De la rapidez de respuesta al tratamiento inicial
- De la presencia de otras enfermedades
- De las complicaciones
No debe ser inferior a 5 días.
La duración del tratamiento farmacológico es:
- En caso de una neumonía neumocócica, 3-5 días después de la desaparición de la fiebre, el tratamiento por lo general dura 10 días
- En el caso de microorganismos más peligrosos (mycoplasma, clamidia o legionella), la duración del tratamiento puede llegar hasta 2-3 semanas
Se comienza con el tratamiento antibiótico indicado según los síntomas del paciente y el microorganismo responsable, incluso sin la identificación de la bacteria.
Criterios de suspensión del tratamiento para la neumonía
- Temperatura ≤ 37 ° C durante al menos 48-72 horas
- Frecuencia cardíaca ≤ 100 latidos por minuto
- Frecuencia respiratoria ≤ 24 actos por minuto
- Saturación de oxígeno ≥ 90%
- Presión arterial ≥ 90 mmHg
- Nutrición e hidratación adecuadas
- Estado mental normal o al nivel anterior
- Ausencia de otras enfermedades por las que el paciente debe ser hospitalizado.
Estos parámetros indican que el paciente es estable, por lo tanto, es posible:
- Suspender el tratamiento
- Darle el alta
El criterio más importante sigue siendo el primero: el paciente debe estar sin fiebre desde hace al menos 2-3 días.
¿Inyección de antibióticos o píldora para la neumonía?
En el paciente hospitalizado, se comienza de inmediato el tratamiento antibiótico por vía intravenosa cuando
- El paciente es grave
- El antibiótico adecuado no está disponible por vía oral
- El paciente tiene problemas para tomar o absorber el medicamento por vía oral
Después de 3 días de tratamiento por vía intravenosa, se puede administrar el fármaco por vía oral, si:
- Ha habido una mejora clínica y una reducción de los glóbulos blancos
- La temperatura es ≤ 38 ° C
- No hay problemas gastrointestinales (malabsorción, oclusión)
Tratamiento empírico para la neumonía no funciona en los siguientes casos
- Error de diagnóstico – el paciente podría tener otras enfermedades, por ejemplo:
- Neoplasia
- Embolia
- Atelectasia
- Vasculitis
- Neumopatía por radiaciones o por medicamentos
- Insuficiencia cardíaca congestiva
- Sarcoidosis
- Factores dependientes del paciente, por ejemplo la obstrucción o la presencia de cuerpos extraños
- Respuesta inadecuada al tratamiento para la inmunodepresión
- Aparición de complicaciones: empiema, absceso, sepsis o shock séptico
- Microorganismo resistente al tratamiento
- Antibiótico equivocado:
- Vía de administración
- Principio activo
- Dosis
- Interacción entre fármacos
Resistencia a los antibióticos para la neumonía
- 11% de las cepas de Streptococcus pneumoniae resistentes a la penicilina
- 28,6% de las cepas de Streptococcus pneumoniae resistentes a la eritromicina
- 24,3% de cepas de Streptococcus pneumoniae resistentes a la tetraciclina
- Ninguna cepa resistente a la ceftriaxona o al ofloxacino
- ¿Cuándo hay que tomar un antibiótico? ¿Cómo funcionan?
- Neumonía en los niños: causas y síntomas
- Clasificación de los antibióticos, efectos colaterales y interacciones

