| ÍNDICE |
A estomatite aftosa é a inflamação da mucosa da boca, pode afetar:
- Bochechas,
- Gengivas,
- Língua,
- Lábios
- Palato.
Tipos de estomatite
A estomatite micótica (também chamada de candidíase oral) é uma infecção por cândida na boca e na garganta.
Nos recém-nascidos é muito comum e nos adultos pode ocorrer especialmente após um ciclo de antibióticos.
As pessoas com um sistema imunológico debilitado são mais suscetíveis a estomatite.
A estomatite de nicotina é causada pela fumaça de cigarro, charuto e cachimbo. Pode ser identificada pela presença de protuberâncias vermelhas no palato.
A estomatite herpética ou gengivoestomatite é causada por uma infecção viral da boca e é caracterizada pela presença de vesículas que depois se tornam úlceras em:
- Língua,
- Gengivas,
- Lábios.
A estomatite herpética é uma doença que geralmente afeta as crianças entre 6 meses e 5 anos.
É uma infecção causada por Herpes Simplex vírus 1 (HSV-1), o mesmo vírus que causa herpes labial na superfície externa dos lábios em adultos.
O vírus HSV-2 causa herpes genital e está relacionado com o vírus HSV-1, mas não é o mesmo.
A estomatite aftosa (chamada de afta) provoca a formação de pequenas úlceras:
- Dentro da boca,
- Na língua,
- Nas bochechas.
A gravidez é um fator de risco para esta doença.
A estomatite aftosa recorrente é uma doença sem uma causa conhecida que pode causar pelo menos uma úlcera dolorosa e superficial nas membranas mucosas.
A estomatite ulcerativa crônica é uma doença caracterizada por:
- Dor
- Úlceras recorrentes cobertas por uma pátina branca a nível das gengivas e no interior dos lábios.
- Febre,
- Linfonodos cervicais aumentados,
- Mau hálito.
A estomatite urêmica é uma complicação rara da uremia, que pode ocorrer devido a insuficiência renal avançada.
A estomatite urêmica é uma manifestação oral da uremia e causa:
- Erupções de diferentes gravidade,
- Exsudato (acúmulo de líquido inflamatório),
- Úlceras,
- Redução da salivação,
- Sangramento,
- Mau hálito (cheiro de amônia),
- Sensação de queimação.
A estomatite angular é a inflamação da superfície do lábio que provoca:
- Inchaço,
- Cortes,
- Descamação,
- Úlceras em ambos os lados da boca.
A estomatite gangrenosa é causada por desnutrição ou doenças particularmente debilitantes (por exemplo, malária). As consequências são ulceração dos tecidos da boca até expor as partes internas da boca como os dentes.
Quais são as causas da estomatite?
Lista de possíveis causas:
Infecção bacteriana
- Doença periodontal necrosante,
- Infecção por mycoplasma,
- Sífilis,
- Gonorréia,
- Raramente: Actinomicose, tuberculose.
Infecção fúngica
- Infecção por Candida albicans (candidíase oral, sapinho),
- Raramente: Blastomicose, criptococose, zigomicose.
Infecção viral
- Infecção pelo vírus da herpes simplex,
- Infecção por herpes zóster ou catapora,
- Infecção por enterovírus – Doença de mão pé e boca ou herpangina,
- Infecção por vírus Epstein-Barr ou mononucleose infecciosa,
- Sarampo pode causar manchas na boca.
Doenças sistêmicas
- Desnutrição, deficiência de ferro e deficiência de vitaminas do complexo B (pelagra) e C (escorbuto),
- Doença inflamatória intestinal (como a doença de Crohn),
- Escarlatina,
- Doença de Behçet,
- Síndrome de Kawasaki,
- Eritema multiforme,
- A necrólise epidérmica tóxica e a síndrome de Stevens–Johnson.
Medicamentos
- Estomatite por nicotina,
- Quimioterapia,
- Radioterapia,
- Erupção liquenoide.
Irritação física
- Queimaduras,
- Estomatite por uso de prótese (por exemplo, causada por aparelho ortodôntico, movimentação excessiva da dentadura, próteses inadequadas ou com bordas que cortam).
Contágio da estomatite
Dependendo da causa, a estomatite pode ser contagiosa ou não.
A estomatite herpética é considerada contagiosa.
As crianças podem ser expostas através:
- Beijos,
- Compartilhar alimentos
- Brincar em estreito contato com outras crianças infectadas.
A incubação da estomatite herpética tem uma duração entre 2 e 12 dias.
A criança é contagiosa cerca de 2 dias antes de aparecerem as vesículas e enquanto estiverem presentes.
A estomatite aftosa não é contagiosa.
Sintomas da estomatite
- Bolhas na boca, frequentemente na língua ou nas bochechas;
- A criança chora e come menos, mesmo com fome;
- Dificuldade para engolir (disfagia);
- Baba na boca.
- Febre alta (até 40°) pode ocorrer 1-2 dias antes do aparecimento das bolhas e das úlceras;
- Irritabilidade;
- Dor na boca mesmo durante a mastigação, ao falar ou movendo os lábios;
- Gengivas inchadas que sangram;
- Úlceras na boca, frequentemente na língua ou bochechas, geralmente se formam após o aparecimento das bolhas.
Como diagnosticar a estomatite aftosa?
A estomatite aftosa normalmente é diagnosticada com base na história clínica e no exame físico.
Para o diagnóstico, basta a avaliação do médico.
Normalmente aparece uma única úlcera.
Para confirmar as suspeitas de estomatite e excluir outras causas de úlcera, o médico pode prescrever os seguintes exames:
1. Exame de sangue para saber os valores de zinco, ferritina, ferro sérico, ácido fólico e vitamina B12.
2. Biópsia da úlcera, quando se remove um pequeno pedaço de tecido e se analisa no microscópio.
Qual é o tratamento para estomatite?
Os objetivos do tratamento para as úlceras aftosas recorrentes ou recidivantes são:
- Aliviar os sintomas,
- Reduzir o tempo de tratamento,
- Realizar a profilaxia para evitar futuros episódios.
A estomatite geralmente desaparece sem tratamento.
Seu médico pode prescrever medicamentos para colocar nas feridas.
Alguns episódios podem ser prevenidos evitando os fatores irritantes, por exemplo alguns alimentos, tais como: nozes e abacaxi.
O tratamento para úlcera aftosa recorrente deve ser específico de acordo com a gravidade da doença.
Os pacientes relatam frequentemente dor severa mesmo se o exame clínico revelar uma pequena úlcera de menos de 1-2 mm de diâmetro.
Além disso, a frequência e a intensidade dos sintomas apontam para a terapia mais adequada.
Medicamentos para estomatite
Entre os medicamentos mais prescritos estão:
1. Anti-inflamatórios não-esteroides (por exemplo, benzidamina) ou corticoides e medicamentos imunomoduladores (tais como a ciclosporina) na primeira fase. Os anti-inflamatórios estão disponíveis sob a forma de:
- Antissépticos bucais (enxaguantes),
- Cremes,
- Pastas,
- Óleos,
- Sprays (Tantum Verde)
- Gel tópico.
Em caso de infecção viral o médico prescreve um medicamento para combater o vírus (Antiviral). O Aciclovir é o remédio usado mais frequentemente.
2. Os antissépticos bucais ou enxaguantes reduzem as bactérias, assim, em caso de infecção por bactérias:
- Diminuem a inflamação,
- Aceleram o tratamento.
Entre estes, existe o gluconato de clorexidina,
A lidocaína tópica ou benzocaína são anestésicos tópicos utilizados para reduzir a dor.
3. Um gel concentrado bioaderente (Gelclair ®) é uma substância que cria uma camada protetora para reduzir a dor.
4. O paciente pode precisar de um medicamento para tratar a dor e a febre. Use paracetamol (como Tylenol).
Tratamento para Estomatite herpética
Na estomatite herpética que afeta uma criança, a parte mais importante do tratamento é realizada pelos pais, que devem dar muitos líquidos ao bebê, como de costume.
Os líquidos mais leves são mais fáceis de beber, por exemplo:
- Água,
- Suco de maçã.
Chupar um picolé ou um sorvete pode aliviar a dor.
Em caso de estomatite severa, seu médico pode injetar fluidos intravenosos para prevenir a desidratação.
O médico pode prescrever o paracetamol se a febre subir acima de 38,5 ° C.
Medicamentos que adormecem a boca, tais como a lidocaína ou anestésicos tópicos fazem efeito apenas por um curto período, além disso a criança pode morder ou prejudicar as úlceras porque perde a sensibilidade.
Os antibióticos não servem para estomatite causada por herpes ou cândida. No entanto, nos casos mais graves, o médico pode prescrever um medicamento antiviral como o Aciclovir nos primeiros dias. Este medicamento pode ajudar a curar mais rapidamente.
Tratamento para estomatite aftosa
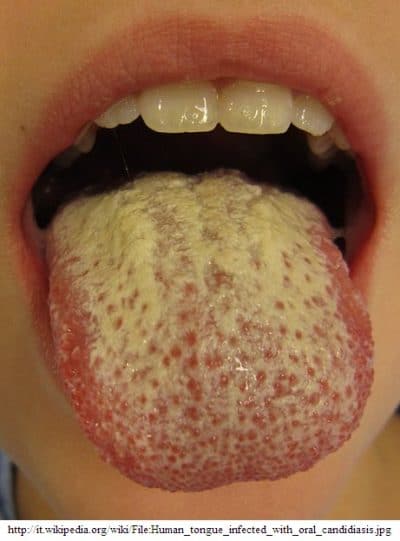
© wikipedia.org
Geralmente não é necessário o tratamento farmacológico para estomatite aftosa, exceto nos seguintes casos: Se as aftas
1. Forem maiores que um centímetro;
2. Durarem mais de duas semanas. Nestes casos, é preciso ter a avaliação do médico para o tratamento.
O medicamento prescrito geralmente é a tetraciclina oral ou tópica (Antibiótico).
No entanto, a tetraciclina não é prescrita durante o desenvolvimento dos dentes permanentes porque eles aderem irreversivelmente à dentina e causam uma alteração da cor, que tende a cinza, amarelo ou marrom.
Um delicado bochecho com água salgada ou enxaguante bucal sem receita pode ajudar.
Uma medicação tópica sem receita aplicada na área ulcerada pode reduzir o desconforto e acalmar a área.
Para evitar infecções bacterianas nas crianças, os pais devem incentivar as crianças a escovarem os dentes e a usarem fio dental todos os dias.
Remédios caseiros para estomatite aftosa e herpética e prevenção
- Para todos os tipos de estomatite, a limpeza local e a boa higiene bucal é essencial.
Lave as mãos e as da criança antes de comer.
Faça a criança beber líquidos frios para aliviar a dor na boca.
Também podem ser usados cubos de gelo. Se a criança tiver bolhas nos lábios ou língua, é recomendável usar um canudo. - Enxágue a boca da criança com água morna depois de comer.
- O médico pode recomendar fazer bochechos ou fazer gargarejos com água salgada ou com bicarbonato de sódio.
- Use uma escova de cerdas macias, dentes e gengivas precisam ser escovados com cuidado.
- Aplique algumas gotas de óleo de tea tree com um cotonete sobre a afta, duas vezes por dia.
Entre as plantas medicinais ou medicamentos fitoterápicos estão:
- A malva, de acordo com a dieta do grupo sanguíneo é adequada a todos e atua no estômago, intestino, boca e garganta. Deixe de molho um punhado de flores e folhas durante toda a noite. Aqueça em fogo baixo, sem ferver, coe e beba.
- A própolis é um antibiótico natural e tem propriedades cicatrizantes. A dose recomendada é de 20 gotas de tintura-mãe três vezes ao dia.
O que comer? Dieta e alimentação para a estomatite
- Não beba sucos de laranja e limonada ou bebidas carbonatadas (refrigerante). Podem piorar a dor na boca.
- A criança terá menos dificuldade em comer alimentos moles.
Alguns alimentos adequados em caso de estomatite são:- Iogurte,
- Purê de batatas,
- Molho de maçã e mingaus
- Sorvetes de fruta, sem glúten e leite,
- Evite alimentos picantes, duros e salgados.
Evite alimentos cortantes como amendoins, batatas fritas e tacos.
Dependendo da dieta do tipo sanguíneo, a estomatite e herpes labial podem ser causados por:
- Carne de porco ou frios (enchidos).
- Leite e produtos lácteos, por exemplo, iogurte, queijo e chocolate ao leite.
- Um excesso de frutas com casca e sementes.
A medicina natural de Lezaeta e a higiene natural recomendam uma dieta baseada em alimentos de origem vegetal, dos quais pelo menos 50% crus.
A estomatite pode ser uma válvula de escape, ou seja, a maneira pela qual o corpo se livra de toxinas.
Também pode acontecer:
- Durante o jejum,
- No caso de emagrecimento,
- Quando você muda a dieta e você começa a comer alimentos crus e naturais.
O organismo tem mecanismos de defesa naturais e eficazes para se desintoxicar.
Com base nesta teoria, não devemos agir contra o corpo, mas esperar que ele se cure sozinho, sem uso de medicamentos ou cremes.
Depois de quanto tempo a estomatite cura?
O prognóstico para a resolução de estomatite baseia-se na causa da doença.
Muitas úlceras da boca são benignas e passam sem tratamento específico.
No caso de estomatite herpética, espera-se a recuperação completa dentro de dez dias sem tratamento.
O Aciclovir pode acelerar a recuperação.
Na maioria dos casos, a duração da estomatite aftosa é curta, as exacerbações são raras e duram apenas alguns dias.
Possíveis complicações da estomatite
A ceratoconjuntivite herpética é uma infecção secundária no olho que pode se desenvolver como resultado da estomatite herpética.
Esta doença é considerada uma emergência médica, pois pode causar cegueira.
O paciente, sobretudo se criança, pode ficar desidratado se se recusar a comer e a beber para não sentir dor na boca.

