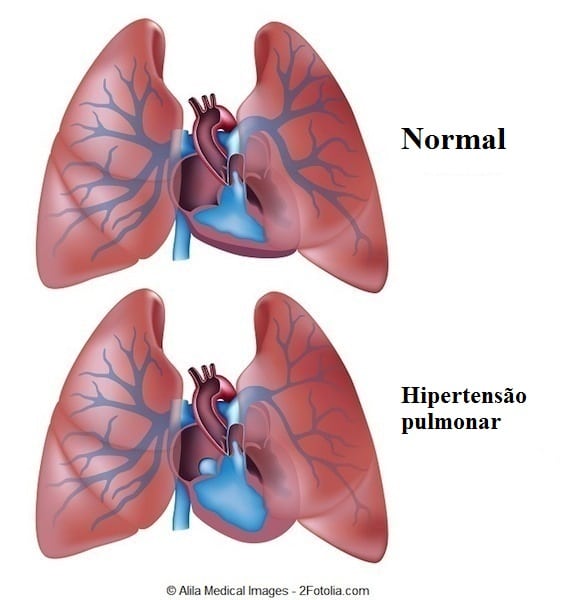
A hipertensão arterial pulmonar ocorre quando a pressão dentro das artérias pulmonares (que vão do coração ao pulmão) excede 25mmHg.
| INDICE |
Esta doença não significa pressão arterial elevada na corrente sanguínea geral, são dois sistemas independentes.
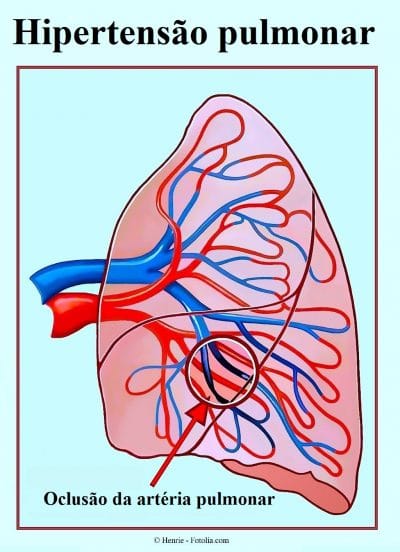
A hipertensão pulmonar é uma doença que ocorre quando as pequenas artérias e vasos capilares dos pulmões tornam-se:
- Estreitos,
- Entupidos,
- Danificados.
A consequência é que o sangue tem dificuldade para circular através dos pulmões e aumenta a pressão dentro das artérias pulmonares.
Quando a pressão aumenta, o ventrículo direito do coração tem que trabalhar mais para bombear o sangue para os pulmões.
© fotolia.com
O resultado é que o músculo do coração está sobrecarregado e no final é incapaz de bombear o sangue.
A hipertensão pulmonar é uma doença grave que progressivamente se agrava e às vezes é mortal.
As mulheres com hipertensão pulmonar têm um risco elevado de mortalidade durante a gravidez.
O médico deveria recomendar para evitar a gravidez às mulheres com hipertensão pulmonar por causa de:
- O risco de mortalidade elevado,
- Os riscos para o bebê.
Valores normais da pressão arterial pulmonar
Os valores de referência (ou valores normais) da pressão arterial pulmonar são de 18-25 mmHg, enquanto a pressão arterial normal na aorta é de 80-120 mmHg.
Classificação da hipertensão arterial pulmonar
1. Hipertensão aguda é causada pela síndrome do desconforto respiratório agudo (SDRA) ou por uma embolia pulmonar.
2. Hipertensão crônica é dividida em primária e secundária.
- A hipertensão primária é causada por anormalidades estruturais das artérias e veias pulmonares que retardam e dificultam o fluxo de sangue.
- A hipertensão secundária resulta de doenças cardíacas, respiratórias ou da circulação, por exemplo, o tromboembolismo pulmonar.
Graus de hipertensão arterial pulmonar
Os graus da hipertensão pulmonar baseiam-se nos valores da pressão
- Hipertensão pulmonar leve se a pressão for entre 25 e 35mmHg
- Hipertensão pulmonar moderada se a pressão for entre 35 e 45mmHg
- Hipertensão pulmonar grave se a pressão for superior a 45 mmHg
Tipos de hipertensão pulmonar
A organização mundial de saúde (OMS) tem dividido a hipertensão pulmonar em cinco categorias
Grupo 1– hipertensão arterial pulmonar (HAP). Este grupo inclui:
- HAP em que a causa é desconhecida (idiopática), é muito rara
- HAP familiar ou hereditária
- HAP persistente no recém-nascido
- HAP associada com doença do tecido conjuntivo, doença cardíaca congênita, doença grave do fígado, infecção pelo HIV ou o uso de certos medicamentos para a dieta.
Grupo 2- é a hipertensão pulmonar causada pela doença cardíaca do lado esquerdo do coração como:
- Doenças do átrio e ventrículo esquerdo: insuficiência cardíaca,
- Defeitos da válvula aórtica ou mitral.
Grupo 3- é causada por doenças pulmonares que determinam hipóxia (redução do oxigênio no sangue) como:
- DPOC (doença pulmonar obstrutiva crônica),
- Doença intersticial pulmonar,
- Apneia do sono.
Grupo 4- está relacionado com embolia pulmonar recorrente. Os coágulos nas artérias pulmonares liberam substâncias que causam vasoconstrição.
Grupo 5- é causada por outras doenças como:
- A sarcoidose,
- Doenças raras, como a linfangioleiomiomatose (LAM),
- Fibrose mediastinal.
Esse tipo também pode ser causado por um tumor que aumenta a pressão sobre as artérias pulmonares.
Hipertensão pré-capilar e pós-capilar
1. A hipertensão pulmonar pré-capilar ocorre ao nível das arteríolas pulmonares e é caracterizada por aumento da resistência ao fluxo de sangue.
2. A hipertensão pulmonar pós-capilar diz respeito ao sistema venoso e à área esquerda do coração, pode ser um defeito do músculo do coração esquerdo ou das válvulas.
Este distúrbio é dividido em:
- Hipertensão pulmonar passiva se a diferença entre a pressão arterial pulmonar e a pressão no átrio esquerdo (gradiente da pressão transpulmonar) for inferior a 12 mmhg,
- Hipertensão pulmonar reativa (ou out of proportion) se o gradiente for superior a 12 mmhg
Hipertensão pulmonar persistente do recém-nascido e crianças
Antes do nascimento, os valores da pressão aórtica e pulmonar fetal são os mesmos.
Os pulmões do feto não precisam de muito sangue porque ele não respira.
Através do cordão umbilical, o feto:
- Recebe oxigênio,
- Elimina o dióxido de carbono.
Assim, os vasos sanguíneos dos pulmões têm pequeno calibre.
Após o parto, quando a criança começa a respirar, os pulmões do bebê devem trazer oxigênio para o sangue.
Isso pode acontecer se:
- O fluido que estava nos alvéolos do feto é substituído pelo ar,
- As artérias dilatam-se e transportam sangue para os pulmões que se expandem,
- A pressão arterial nas artérias pulmonares diminui mais de 50% rapidamente.
Depois de algumas semanas ou meses, o bebê reduz gradualmente a pressão pulmonar até os níveis dos adultos, mas se este fenómeno não ocorre, a criança desenvolve a hipertensão arterial persistente.
A hipertensão arterial persistente é uma grave doença mais comum entre os bebês de termo ou pós-termo. Esta doença é devida à falta de dilatação dos vasos sanguíneos dos pulmões.
As consequências são:
- Pressão arterial elevada nos pulmões (hipertensão pulmonar),
- Fluxo sanguíneo pulmonar insuficiente,
- Pouca oxigenação do sangue: a pele tem uma cor azulada (cianose).
Entre as causas da hipertensão pulmonar persistente estão:
- Sofrimento fetal durante o parto,
- Insuficiência respiratória, especialmente por doenças pulmonares,
- Drogas tomadas durante a gravidez (altas doses de aspirina).
Sintomas de hipertensão pulmonar
Na fase inicial, o paciente pode não ter sintomas.
Quando a doença progride, os sintomas se manifestam e pioram progressivamente.
Os sintomas de hipertensão pulmonar incluem:
- Falta de ar (dispneia), inicialmente durante a atividade física e em casos graves também em repouso
- Fadiga
- Tontura ou desmaios (síncope)
- Dor no peito (angina pectoris) ou sensação de opressão
- Tornozelos inchados, pernas inchadas e inchaço no abdômen (ascite)
- Lábios e pele de cor azulada (cianose)
- Palpitações cardíacas
- Taquicardia (batimento cardíaco rápido)
- Tosse seca,
- Hemoptise (expulsão de sangue através da tosse).
Causas da hipertensão pulmonar
- Doenças do fígado. A hipertensão pulmonar pode ocorrer devido a cirrose hepática porque provoca um aumento da pressão na veia porta (que leva o sangue do trato digestivo e outros órgãos para o fígado)
- Doenças reumáticas como esclerodermia, artrite reumatoide ou lúpus eritematoso sistêmico (lúpus);
- Doenças pulmonares, incluindo câncer de pulmão, enfisema, fibrose cística ou mucoviscidose e doença pulmonar obstrutiva crônica (DPOC).
- Doenças cardíacas. Por exemplo, os distúrbios da válvula aórtica, a insuficiência cardíaca esquerda, a insuficiência cardíaca congestiva, problemas da válvula mitral e doença cardíaca congênita.
- Doença tromboembólica. Um coágulo de sangue em uma grande artéria do pulmão pode provocar o desenvolvimento de hipertensão pulmonar.
- Anemia hemolítica: por exemplo a anemia falciforme.
- Situações com deficiência de oxigênio. Estas incluem: viver em alturas e apneia do sono.
- Predisposição genética. A hipertensão pulmonar é hereditária em alguns casos.
- Infecção pelo HIV
- Uso de drogas ilegais (cocaína, metanfetamina)
- Medicamentos que acalmam o apetite (fenfluramina, dexfenfluramina).
Quando nenhuma causa pode ser identificada, a doença é chamada de hipertensão arterial pulmonar idiopática. Este tipo é mais grave porque tem uma taxa de mortalidade mais alta.
Diagnóstico de hipertensão pulmonar
Durante a consulta, o médico realiza o exame objetivo:
- Ouvir sons cardíacos anormais, por exemplo um barulho forte da válvula pulmonar,
- Exame da veia jugular no pescoço para verificar a presença de inchaço que indica problemas cardíacos (por exemplo, insuficiência cardíaca) e do pulmão (DPOC),
- Controle do abdome, pernas e tornozelos para entender se há retenção de líquidos.
- Análise do leito ungueal, para ver se ele tem uma cor azulada.
Exames para o diagnóstico de hipertensão pulmonar
- Eletrocardiograma (ECG): registra a atividade elétrica do coração, pode detectar anomalias no ritmo cardíaco
- Ecocardiografia (ou ecocardiograma bidimensional com doppler): usa ondas sonoras para mostrar a funcionalidade do ventrículo direito, para medir o fluxo de sangue através das válvulas do coração e em seguida calcular a pressão sistólica da artéria pulmonar.
- Cateterismo do coração direito: este exame mede a pressão arterial (ou seja, dentro das artérias pulmonares e aquela que vem do lado esquerdo do coração) e detecta quaisquer vazamento entre os lados esquerdo e direito do coração.
Outros exames que o médico pode prescrever são:
Exames de laboratório
- Exames de sangue para avaliar a função hepática e renal.
- Análise de auto anticorpos no sangue, por exemplo, ANA e a ESR para as doenças autoimunes.
- Hormônio estimulante da tireoide (TSH).
- HIV: Um controle para o vírus da imunodeficiência humana.
- Gasometria arterial: determina o nível de oxigênio no sangue arterial.
- Hemograma completo: exame para anemia, hemoglobina elevada e infecção.
- Peptídeo natriurético do tipo B (BNP): um indicador para a insuficiência cardíaca.
Testes de esforço físico
- Teste de caminhada de seis minutos: determina o nível de tolerância do exercício físico e o nível de saturação de oxigênio no sangue durante a caminhada.
Teste de respiração
- Espirometria e outros exames de funcionalidade respiratória: avalia as outras doenças como a doença pulmonar obstrutiva crônica, a fibrose pulmonar idiopática, etc..
- Polis sonografia (ou monitoramento cardiorrespiratório) ou oximetria noturna: são exames para a apneia do sono (medição dos níveis de oxigênio durante a noite).
Exames radiológicos
- Radiografia do tórax (rx): mostra se o ventrículo direito e as artérias pulmonares são dilatadas.
- Cintilografia pulmonar: detecta obstruções das artérias pulmonares.
- Tomografia computadorizada do tórax: é necessária para encontrar coágulos de sangue e outras doenças pulmonares que podem contribuir a piorar a hipertensão pulmonar.
Tratamento para a hipertensão pulmonar
O tratamento depende do indivíduo e das doenças subjacentes, mas geralmente inclui:
1. Tomar medicamentos;
2. Fazer mudanças de estilo de vida e nutrição;
3. Cirurgia.
© fotolia.com
O tratamento depende da gravidade da hipertensão pulmonar e da tolerância individual aos medicamentos.
O tratamento padrão para pacientes com hipertensão pulmonar inclui:
- Oxigenoterapia — recuperação de saturação de oxigênio no sangue.
- Anticoagulantes ou “fluidificantes do sangue” como o Coumadin — impedem a formação de coágulos de sangue.
- Diuréticos, como furosemida (Lasix ®), espironolactona (Aldactone ®) — removem o excesso de líquido dos tecidos, reduzem o inchaço e facilitam a respiração.
- Potássio (como K-dur ®) — restaura o potássio que é perdido com o aumento da micção, quando se tomam os diuréticos.
Dependendo da gravidade da hipertensão, os médicos podem prescrever outros medicamentos, incluindo:
- Vasodilatadores bloqueadores dos canais de cálcio como a nifedipina (Adalat ®), Diltiazem e óxido nítrico — reduzem a pressão arterial pulmonar e pode melhorar a pressão gerada pelo ventrículo direito do coração.
- Medicamentos contra hipertensão pulmonar como:
- Antagonistas dos receptores de endotelina – Bosentana (Tracleer ®) são usados para bloquear a ação da endotelina, uma substância que provoca estreitamento dos vasos sanguíneos do pulmão.
- Prostanoides – Epoprostenol (Flolan ®) expande as artérias pulmonares e ajuda a prevenir a formação de coágulos de sangue.
- Inibidores da fosfodiesterase-5 – Revatio (citrato de sildenafila) relaxa os musculos lisos pulmonares e provoca a dilatação das artérias pulmonares.
Tratamento de bebê com hipertensão pulmonar
- Administração de oxigênio, para dilatar as artérias pulmonares,
- Ventilação, para facilitar a expansão dos pulmões,
- Oxigenação extracorpórea de membrana (ECMO) em neonatos que não respondem à terapia.
Operação cirúrgica para hipertensão arterial pulmonar
- Tromboendarterectomia pulmonar: se houver um grande coágulo na artéria pulmonar pode ser removido cirurgicamente para melhorar a função do pulmão e o fluxo sanguíneo.
- Transplante de pulmão: atualmente, esta é a única cura para a hipertensão pulmonar primária.
O transplante é reservado para hipertensão pulmonar avançada que não responde à terapia medicamentosa.
O lado direito do coração geralmente retorna ao normal após a cirurgia. - Transplante de coração/pulmão: este tipo de transplante duplo é muito raro, mas é necessário para pacientes que têm insuficiência cardíaca e pulmonar.
Remédios naturais para hipertensão arterial pulmonar
Dieta e alimentação
Os médicos recomendam:
- Uma dieta pobre de sal (sódio)
- Não beber álcool,
- Comer devagar,
Mudanças de estilo de vida
Os médicos aconselham:
- Fazer atividade física suave,
- Verificar o peso corporal,
- Não fumar, o fumo causa estreitamento dos vasos sanguíneos.
- Evitar de ir às montanhas porque há menos oxigênio, especialmente acima de 2500 metros.
Quanto tempo se vive? O prognóstico
A expectativa de vida em casos de hipertensão pulmonar depende da causa.
Algumas doenças que causam hipertensão pulmonar podem melhorar com o tempo e com o tratamento.
A hipertensão arterial pulmonar idiopática é uma doença muito grave e progressiva, de fato a sobrevida de 5 anos é de 40%.