Para escolher o tratamento mais adequado para a pneumonia, o médico deve fazer:
- Um diagnóstico correto,
- Os exames necessários para entender a causa.
Diretrizes para tratar pneumonia em adultos
(Protocolo da Universidade de Modena e Reggio Emilia, Itália)
Diagnóstico e exames para a pneumonia
O médico precisa conhecer o histórico clínico, em particular:
- Idade,
- Hábitos de vida e trabalho,
- Outras doenças,
- Alergia a medicamentos,
- Epidemias no ambiente frequentado,
- O estado socioeconômico.
Depois o médico faz o exame físico.
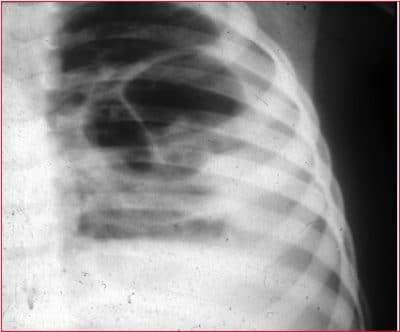
© Massimo Defilippo
Radiografia do tórax
- Em um paciente não hospitalizado, em caso de suspeita de pneumonia, a radiografia não é indispensável.
- Em um paciente internado, é sempre recomendável realizar uma radiografia do tórax.
Se o curso da pneumonia for bom, a radiografia de controle do tórax não é indispensável.
No entanto, o médico pode prescrever este exame, mas pelo menos 2-3 semanas após o início da antibioticoterapia.
A radiografia (ou tomografia) é recomendada em 6 semanas se:
- Os sintomas não melhorarem,
- Em pacientes que têm alto risco de câncer de pulmão (por exemplo, os fumantes, pacientes com mais de 50 anos, etc..).
Exames de sangue
Na admissão hospitalar (quando o paciente chega ao hospital), os exames de sangue recomendados são:
- Hemograma completo,
- Os índices de função renal e hepática,
- A glicemia,
- Eletrólitos (úteis para calcular o escore PORT, ou seja, uma escala de avaliação das condições do paciente).
Exames microbiológicos
Para a maioria dos pacientes tratados em casa, não são aconselhados exames microbiológicos.
À entrada do hospital, os seguintes exames devem ser realizados:
- Hemocultura (antes de iniciar a antibioticoterapia), mesmo se o paciente estiver sem febre
- Cultura do escarro (secreções respiratórias) e exame bacterioscópico (exame microscópico para identificar a bactéria responsável)
- A coloração de Gram e eventualmente a pesquisa de bactérias resistentes ao álcool e ácido.
O cultivo só é útil se uma amostra de escarro adequada puder ser obtida sem adiar o início da antibioticoterapia.
Esses exames são aconselhados embora nem sempre sejam úteis para o diagnóstico, porque:
- São simples,
- O custo é baixo,
- O resultado é quase certo no caso de pneumonia causada por micobactérias, Pneumocystis carini ou fungos endêmicos.
Em pacientes na unidade de cuidados intensivos, deve ser obtida uma amostra apropriada para o diagnóstico, também através da execução de:
- Uma broncoscopia,
- Uma lavagem brônquica.
Realizar um único exame de sangue não é útil para a escolha da terapia empírica (não baseada em resultados de exames, mas em estatísticas).
A repetição dos exames de sangue é útil na avaliação do curso da pneumonia.
Toracocentese
A toracocentese é recomendada em todos os pacientes com derrame pleural significativo.
Gasometria arterial
A gasometria arterial (ou a leitura da saturação de 02) é recomendada em todos os pacientes na admissão hospitalar.
Quando internar o paciente com pneumonia?
É preciso avaliar:
- Condições de saúde do paciente,
- Contraindicações do tratamento domiciliar,
- Gravidade da pneumonia.
Os fatores de risco devem ser levados em consideração, por exemplo:
- Um possível tratamento com cortisona,
- Alcoolismo,
- Uma terapia antibiótica,
- A residência em um lar de repouso,
- A idade.
Existem escores (pontuações) para escolher o que fazer sem dúvidas.

© fotolia.com
Avaliação do paciente com pontuação I.S.P. ou PORT
O I.S.P. (Índice de Severidade da Pneumonia) ou escore PORT é um escore (pontuação) que pode ser usado para avaliar o risco de morte em pacientes com pneumonia.
A pontuação deriva dos dados de 38.000 pacientes de um estudo de Coorte do MedisGroup de 1989 com base em um ano de pesquisas em 257 hospitais dos EUA sob a supervisão do Mediqual Systems.
O sistema de pontuação I.S.P. é usado para decidir se os pacientes com pneumonia podem ser tratados:
- Em casa,
- No hospital.
Os pacientes são divididos em 5 categorias de risco que são usadas para avaliar a sobrevivência aos 30 dias.
- Um paciente da Classe I pode ser tratado em casa com antibióticos orais.
- Um paciente das Classes II-III pode ser:
- Tratado em casa com antibióticos,
- Monitorado por 24 horas no hospital.
- Um paciente das Classes IV-V deve ser hospitalizado para o tratamento.
O escore é obtido atribuindo um valor a 19 variáveis.
Faz-se a soma e, com base no valor total, o paciente é colocado em uma categoria.
Limites dos critérios de PORT
- Há muitos parâmetros a serem avaliados,
- Não considera a hipoxia do paciente,
- Não considera os fatores sociais,
- Começa desde a idade de 50 anos,
- Não leva em consideração fatores que podem piorar a condição clínica do paciente (HIV e doenças neuromusculares)
Escore de avaliação CURB-65
CURB 65 é uma ferramenta de avaliação projetada para ajudar os médicos a gerenciar pacientes com pneumonia com base no risco de mortalidade:
- Baixo,
- Intermediário,
- Alto.
O CURB 65 identifica de forma eficaz os pacientes com pneumonia com alto risco de mortalidade, mas não os pacientes de baixo risco que podem ser tratados em casa.
O CURB 65 avalia esses fatores de risco:
- Confusão mental,
- Ureia superior a 7 mmol/l,
- Frequência respiratória maior que 30 por minuto,
- Pressão arterial sistólica (máxima) inferior a 90 mmHg e diastólica (mínima) inferior a 60 mmHg,
- Paciente com mais de 65 anos de idade.
A pontuação atribui 1 ponto para cada fator de risco e, portanto, vai de 0 a 5.
Os dados provêm de 3 grandes estudos sobre 1.068 pacientes que foram combinados para obter e validar o CURB 65.
Em pacientes dos quais não se conseguiu obter informações sobre o nível de ureia no sangue, é possível recorrer ao CuRB-65, que não leva em consideração o nível de ureia no sangue.
Uso da escala de avaliação CURB 65
Escala de 0 a 5
- 0-1- O paciente pode ficar em casa,
- 2 – o paciente deve ser hospitalizado,
- 3 – alto risco de mortalidade,
- 4-5 – cuidados intensivos.
Aumento do risco de morte com base no CURB 65
| Pontuação total | Aumento do risco de morte % |
| 0 | 0,7 |
| 1 | 3,2 |
| 2 | 13 |
| 3 | 17 |
| 4 | 41,5 |
| 5 | 57 |
Indicações para a internação imediata
- Saturação de oxigênio <90%,
- Instabilidade hemodinâmica (problemas de circulação sanguínea),
- A falta de confiabilidade do paciente,
- O paciente sofre de outras doenças para as quais a hospitalização é recomendada.
Para todos os outros pacientes, a gravidade da doença deve ser estabelecida de acordo com o Índice de Severidade da Pneumonia.
Outros fatores que indicam a necessidade de hospitalização são:
- A presença de certos micro-organismos (como Staphylococcus aureus),
- Fatores de prognóstico adversos,
- Envolvimento de pelo menos dois lobos pulmonares,
- Complicações infecciosas (por exemplo, um empiema ou artrite séptica),
- Alguns sinais, como hipotensão ou hipoxemia (pouco oxigênio no sangue) em pacientes que pertenceriam às classes I, II e III,
- Dificuldades em atestar a resposta ao tratamento ambulatorial e ao apoio domiciliar inadequado;
- A decisão de dar alta ao paciente deve basear-se em considerações semelhantes.
Critérios para internação de pacientes com pneumonia
Critérios clínicos
- Frequência respiratória igual ou maior que 30 por minuto,
- Frequência cardíaca igual ou superior a 120 batimentos por minuto,
- Pressão sistólica igual ou inferior a 90 mmHg e pressão diastólica igual ou inferior a 60 mmHg,
- Confusão mental que apareceu recentemente.
Se o paciente tiver pelo menos 2 critérios clínicos, a pneumonia é grave.
Tratamento para a pneumonia
Existem dois tipos de tratamento:
Específico: se o médico conhece o micro-organismo responsável com certeza.
O tratamento específico é realizado da seguinte maneira:
- A coleta das secreções do local da infecção,
- Envio do material para o laboratório de microbiologia,
- Isolamento do micro-organismo,
- Teste de sensibilidade aos antibióticos (antibiograma).
Empírico: quando o médico não conhece a causa da pneumonia.
Existem parâmetros que permitem compreender o tipo de micro-organismo responsável mesmo sem análises.
De acordo com o quadro clínico, a sazonalidade, etc.., é possível enquadrar a pneumonia e usar um tipo de antibiótico adequado naquele contexto (a escolha dos antibióticos muda principalmente se o paciente for hospitalizado ou viver em casa).
A escolha do antibiótico depende de:
- Local da infecção,
- Paciente internado ou residente em casa,
- Sinais, sintomas e curso de pneumonia,
- Época do ano,
- Características do paciente.
De acordo com as diretrizes, o médico deve prescrever o antibiótico com base na tipologia, na etiologia da pneumonia; recomenda-se começar a terapia antibiótica mesmo não tendo isolado o patógeno.
Tratamento antibiótico para a pneumonia
Tratamento em pacientes com pneumonia adquirida em comunidade
- Indivíduo saudável – Macrolídeo (azitromicina ou claritromicina) ou Fluoroquinolona
- Indivíduo em risco com outras doenças (doença cardiopulmonar, do fígado, alcoolismo, neoplasia, falta de baço, etc.) – Macrolídeo + β-lactâmico (amoxicilina / ácido clavulânico e ceftriaxona) ou apenas Fluoroquinolona.
Geralmente, no indivíduo em risco, é feito o tratamento intravenoso.

© fotolia.com
Terapia em paciente hospitalizado em um departamento médico
- Indivíduo de baixo risco – macrolídeo (primeira escolha: Azitromicina 500 mg por via intravenosa durante 5 dias e depois 7 a 10 dias por via oral)
- Indivíduo em risco – macrolídeo intravenoso +β-lactâmico (cefotaxima, ceftriaxona e ampicilina / sulbactam ou amoxicilina / ácido clavulânico) ou Fluoroquinolona sozinha por via intravenosa.
Tratamento para a pneumonia adquirida em comunidade, paciente em terapia intensiva
É feito principalmente para:
- Streptococcus pneumoniae,
- Legionella,
- Haemophilus influenzae.
1) Indivíduo sem risco de infecção por pseudomonas
- Macrolídeo +β-lactâmico ambos por via intravenosa (ampicilina / sulbactam, amoxicilina / clavulanato e cefalosporina de segunda e terceira geração),
- Quinolona + β-lactâmico por via intravenosa (ampicilina / sulbactam, amoxicilina / clavulanato e cefalosporina de segunda e terceira geração).
2) Se houver risco de infecção por pseudomonas (bronquiectasias ou fibrose cística)
- β-lactâmico antipseudomonas por via intravenosa (ceftazidima, cefepima, imipenem, meropenem e piperacillina) + quinolona antipseudomonas intravenosa (ciprofloxacina)
- β-lactâmico + aminoglicosídeo ou azitromicina
- β-lactâmico + aminoglicosídeo ou quinolona
Aviso: o aminoglicosídeo pode ser tóxico para o rim.
3) Indivíduo com infecção por uma mrsa (Staphylococcus aureus resistente à meticilina)
A vancomicina pode ser adicionada (é necessário o conselho do infectivologista)
Tratamento para a pneumonia nosocomial (adquirida no hospital)
β-lactâmico + aminoglicosídeo + fluoroquinolona
- Pseudomonas aeruginosa: anti-pseudomonasβ-lactâmico + anti-pseudomonas fluoroquinolônicas,
- Staphylococcus aureus resistente à meticilina: vancomicina ou teicoplanina,
- Legionella: macrolídeo ou fluoroquinolona,
- Anaeróbico: Clindamicina ou β-lactâmico.
Tratamento para a pneumonia em pacientes imunodeprimidos
Tratamento empírico de associação para gram positivos e gram negativos (se não houver antibiograma)
ou
β-lactâmico (cefalosporinas de terceira geração) com ou sem aminoglicosídeo
- Gram positivos resistentes à meticilina: vancomicina,
- Pneumocystis: cotrimoxazole,
- Pneumonia viral: antivirais,
- Pneumonia fúngica (no paciente transplantado): antifúngicos.
Duração do tratamento para a pneumonia
Geralmente, o tratamento antibiótico começa dentro de 8 horas após a admissão.
Três dias depois, é preciso avaliar o quadro clínico para ver se houve melhorias.
Se o tratamento funcionar, a partir do terceiro dia é possível ver os resultados:
- Redução da febre e/ou da leucocitose (glóbulos brancos excessivos),
- Redução de valores de PCR.
Em outros casos, é necessário reavaliar a terapia.
A duração da terapia depende:
- Do micro-organismo responsável,
- Da rapidez da resposta ao tratamento inicial,
- Da presença de outras doenças,
- Das complicações.
Não deve ser inferior a 5 dias.
A duração do tratamento medicamentoso é:
- No caso de pneumonia pneumocócica, 3-5 dias após o paciente não ter febre, a terapia geralmente dura 10 dias,
- No caso de micro-organismos mais perigosos (micoplasma, clamídia ou legionela), a duração da terapia também pode atingir 2-3 semanas de tratamento.
O tratamento começa com a antibioticoterapia indicada com base nos sintomas do paciente e no micro-organismo responsável, mesmo sem a identificação da bactéria.
Critérios de suspensão da terapia para pneumonia
- Temperatura ≤ 37 °C durante pelo menos 48-72 horas
- Frequência cardíaca ≤ 100 batimentos por minuto
- Frequência respiratória menor que 24 por minuto
- Saturação de oxigênio ≥ 90%
- Pressão arterial ≥ 90 mmHg
- Nutrição e hidratação adequadas
- Estado mental normal ou ao nível anterior
- Ausência de outras doenças para as quais o paciente deve ser hospitalizado.
Estes parâmetros indicam que o paciente está estável, então:
- É possível parar o tratamento.
- O paciente tem a alta médica hospitalar.
O critério mais importante permanece o primeiro: o paciente deve estar sem febre por pelo menos 2-3 dias.
Injeção de antibióticos para pneumonia ou pílula?
No paciente hospitalizado, o tratamento antibiótico começa por via endovenosa imediatamente quando:
- O paciente estiver grave,
- O antibiótico certo por via oral não estiver disponível,
- O paciente tiver problemas para tomar ou absorver a medicação oral.
Após 3 dias de terapia endovenosa, o medicamento pode ser administrado por via oral se:
- Houve uma melhora clínica e uma redução nos glóbulos brancos,
- A temperatura for ≤ 38 ° C,
- Não houver problemas gastrointestinais (má absorção, oclusão, etc…).
O tratamento empírico para a pneumonia não funciona nos seguintes casos
- Erro de diagnóstico, o paciente pode ter outras doenças, por exemplo:
- Neoplasia,
- Embolia,
- Atelectasia,
- Vasculite,
- Pneumopatia por radiação ou medicamentos,
- Insuficiência cardíaca congestiva,
- Sarcoidose.
- Fatores dependentes do paciente, como obstrução ou presença de corpos estranhos
- Resposta inadequada ao tratamento para imunodepressão
- Início das complicações: empiema, abscesso, sepse ou choque séptico
- Micro-organismos resistentes ao tratamento
- Antibiótico errado:
- Princípio ativo,
- Doses,
- Via de administração.
- Interação entre medicamentos.
Resistência a antibióticos para pneumonia
- 11% de cepas de Streptococcus pneumoniae resistentes à penicilina
- 28,6% de cepas de Streptococcus pneumoniae resistentes à eritromicina
- 24,3% de cepas de Streptococcus pneumoniae resistentes à tetraciclina
- Nenhuma cepa é resistente à ceftriaxona ou ofloxacina

