| ÍNDICE |
Diagnóstico da pancreatite
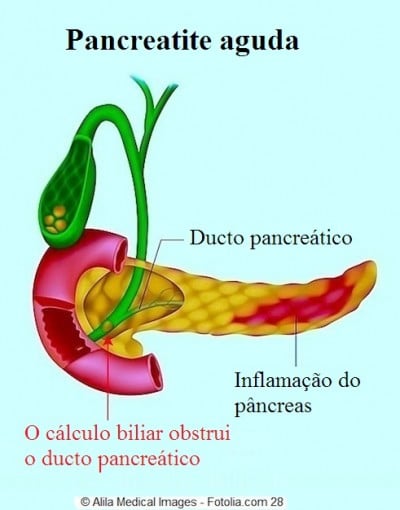
Pancreatite aguda
O médico especializado é o gastroenterologista.
No exame físico, o médico controla:
- A febre,
- Pressão arterial,
- Respiração,
- Batimento cardíaco.
Se realizam exames de sangue para detectar os níveis de amilase e lipase séricas, além de níveis de amilase na urina.
A amilase e a lipase são enzimas digestivas produzidas no pâncreas.
Os níveis de amilase e lipase aumentam na pancreatite aguda.
Se a leucocitose, altas amilases e o aumento da PCR persistirem, a formação de pseudocistos é provável.
© fotolia.com
Níveis de lipase na pancreatite
Os níveis de lipase indicam a gravidade da pancreatite.
O que é a lipase e qual é o seu papel?
A lipase é uma enzima produzida pelo pâncreas e liberada para o intestino, onde ajuda a transformar a gordura em ácidos graxos.
Quebra os lipídios como triglicérides em glicerol e ácidos graxos livres.
Além disso, existem outros exames laboratoriais como:
- Hemograma completo,
- O exame da glicemia e da calcemia.
Os exames de imagem são usados para detectar:
- As alterações nas células do pâncreas,
- Os cálculos biliares que bloqueiam os ductos biliares e também podem causam icterícia.
Geralmente, o paciente chega na sala de emergência com dor abdominal intensa.
O primeiro exame que o médico prescreve é a radiografia para excluir o bloqueio intestinal.
Este exame também mostra:
Subsequentemente, a ultra-sonografia do trato biliar e do pâncreas é realizada.
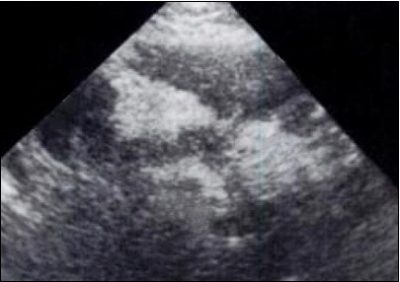
Ultrassonografia – pancreatite aguda edematosa
© Massimo Defilippo
O ultra-som mostra bem os sinais externos, ou seja, as situações que podem ter causado a pancreatite:
- Dilatação do trato biliar,
- Cálculos para a vesícula biliar ou trato biliar.
Além disso, pode mostrar os sinais característicos de pancreatite:
- Aumento no volume do órgão,
- Presença de fluido inflamatório.

Ultrassonografia- pancreatite aguda hemorrágica necrosante,
© Massimo Defilippo
O exame que permite diagnosticar a pancreatite com certeza é a tomografia abdominal com contraste dentro de 48-72 horas da admissão.
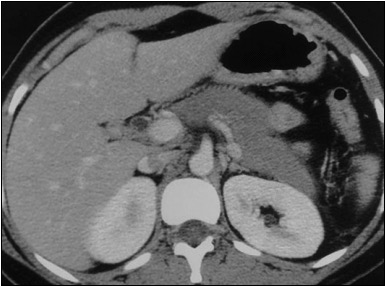
© Massimo Defilippo
Este exame é indicado nestes casos:
- Abdômen não tratável com enzimas pancreáticas elevadas, desequilíbrio de eletrólitos no sangue e choque.
- Os sintomas do paciente não correspondem ao relatório de ultra-som.
- Suspeita de inflamação fora do pâncreas.

Tomografia – pancreatite aguda necrótica hemorrágica
© Massimo Defilippo
Na imagem à direita vemos uma situação muito séria: pancreatite aguda necrótica hemorrágica.
Há uma alteração importante na estrutura do pâncreas:
- É maior,
- Tem um abscesso.
Critérios de Ranson (4)
Na entrada
- Mais de 55 anos de idade
- Conta dos glóbulo brancos maiores de 16000/mm3
- Açúcar no sangue mais de 200 mg/dl
- Lactato desidrogenase > 350 UI / l
- Aspartato aminotransferase > 250 U/l
Após 48 horas
- Redução do hematócrito pelo menos de 10%
- Valores de azotemia no sangue > 5 mg/dl
- Cálcio < 8 mg/dl (os valores de referência são 8,9 – 10.1 mg/dl)
- Pressão parcial do oxigênio 60 mmHg < (pode ser causada por derrame pleural ou edema pulmonar)
- Deficit de bases > 4 mmol/l
- Acúmulo de fluido > 6 l
Cada ponto positivo vale 1 ponto, portanto até uma pontuação global de 3 se pode esperar um decurso não-complicado.
- De 3 a 4 pontos a taxa de mortalidade é de 15%.
- De 5 a 6 pontos a mortalidade é de 40%.
- Além dos 6 pontos a mortalidade é de 100%.
Pancreatite crônica
O diagnóstico da pancreatite crônica envolve alguns exames como o teste quantitativo de gordura fecal e os exames de sangue, como a dosagem no sangue:
- Da amilase,
- Da lipase,
- Do tripsinogênio.
Também pode ser efetuada uma tomografia computadorizada abdominal, ultrassonografia e a colangiopancreatografia retrógrada endoscópica (CPRE).
Geralmente, uma pessoa com pancreatite crônica tem:
- Sinais de desnutrição,
- Baixos níveis de pré-albumina, albumina, colesterol e triglicerídeos,
- Anemia por deficiência de vitamina ou sideropenia.
- Muitas vezes sofrem de diarréia que não responde ao tratamento.
Os exames que permitem fazer o diagnóstico são:
- O ultra-som,
- A tomografia computadorizada de abdome.
A tomografia computadorizada mostra as calcificações (claramente visíveis na imagem abaixo) e as alterações da glândula, que podem ser reduzidas ou maiores.
Além disso, as áreas com degeneração fibroadiposa podem ser vistas.
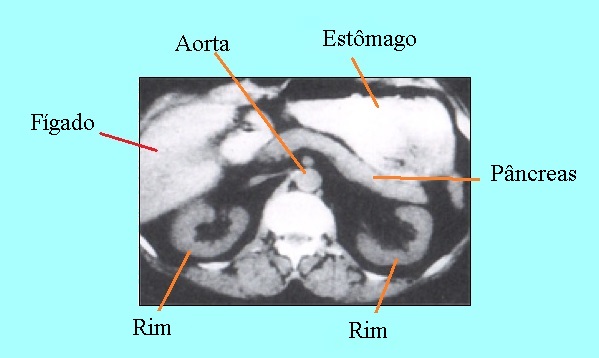
© Massimo Defilippo
Diagnóstico diferencial
- Perfuração de uma víscera abdominal
- Colecistite aguda (inflamação da vesícula biliar) ou cólica biliar
- Bloqueio intestinal,
- Obstrução da artéria mesentérica,
- Cólica renal,
- Infarto do miocárdio,
- Aneurisma causado por dissecção da aorta,
- Colagenopatia (doença do colágeno) com vasculite,
- Pneumonia,
- Cetoacidose diabética.
Possíveis complicações se a pancreatite não é curada
Geralmente, pancreatite aguda edematosa não causa consequências.
Se não tratada, a pancreatite aguda necrosante e a crônica, podem causar algumas complicações graves.
- A pancreatite aguda pode desenvolver problemas respiratórios (por exemplo, derrame pleural) devido a algumas alterações químicas no corpo.
Isso pode afetar o funcionamento dos pulmões. - Por causa da pancreatite aguda aumenta o risco de infecção bacteriana no pâncreas.
- A pancreatite aguda também pode causar o acúmulo de líquidos e detritos dentro do pâncreas, provocando à formação de um pseudocisto grande.
Forma-se uma pseudo-parede fibrosa que contém o tecido degenerado do pâncreas. Na maioria dos casos, os pseudocistos são reabsorvidos, mas podem se expandir comprimindo o pâncreas, outros órgãos e vasos sanguíneos. Além disso, os pseudocistos podem causar muita dor. Em alguns casos, podem se infectar e causar um abscesso. - Pancreatite obstrutiva crônica: em casos de pancreatite aguda recorrente, podem ocorrer cicatrizes e estreitamento do ducto de Wirsung. A conseqüência é a pancreatite obstrutiva crônica.
- Trombose da veia esplênica (8), a consequência é a hipertensão na veia porta.
- O paciente pode desenvolver ascite, ou seja, uma acumulação de fluido no abdómen.
- A pancreatite crônica pode causar danos às células que produzem a insulina no pâncreas.
Isso pode causar o aumento dos níveis de açúcar no sangue que provoca o diabetes. - A pancreatite crônica é considerada um fator de risco para o câncer de pâncreas (câncer pancreático).
- A pancreatite aguda e crônica pode levar à desnutrição e perda de peso devido à inadequada digestão dos alimentos e da má absorção das substâncias nutrientes.
- Insuficiência renal.
Tratamento para pancreatite
Não há droga que possa resolver a pancreatite aguda.
A somatostatina é um medicamento que bloqueia a secreção enzimática, mas na realidade não é útil porque quando as enzimas começaram a digerir o pâncreas, é ineficaz.
- Durante o período inicial, o paciente não pode comer para promover a recuperação do pâncreas. Sucessivamente, o paciente deve seguir uma dieta composta de alimentos com baixo teor de gordura.
- O tratamento médico envolve a administração de analgésicos, como paracetamol (Tylenol).
- O tratamento da pancreatite depende da causa subjacente.
- O tratamento para a inflamação do pâncreas causado por cálculos biliares é uma cirurgia para a remoção da vesícula biliar.
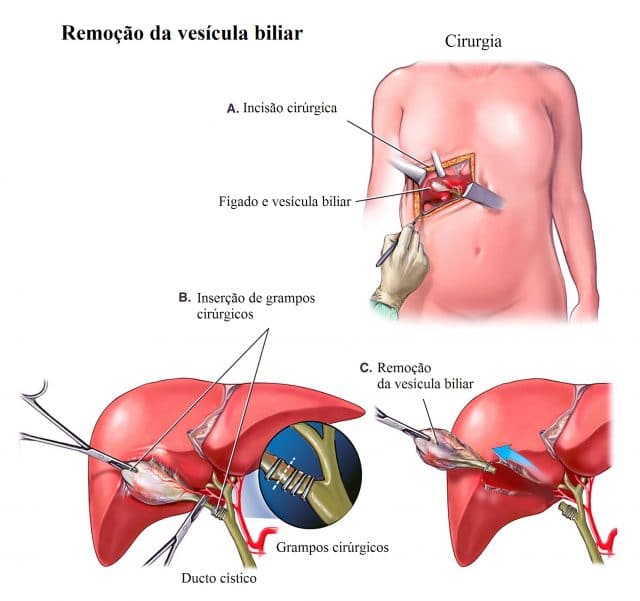
© alamy.com
- Se um ducto biliar é obstruído ou bloqueado, é necessário efetuar a colangiopancreatografia retrógrada endoscópica (CPRE) para ampliar o duto.
- Os antibióticos só são indicados em caso de infecção (se a PCR e / ou leucócitos no sangue continuam a aumentar) ou abscesso.
- Se a pancreatite é causada por abuso de álcool, a pessoa deve evitar rigorosamente o álcool.
Tratamento para pancreatite crônica
O tratamento consiste em:
- Na integração de enzimas pancreáticas ausentes, por via oral,
- Na redução da dor.
O médico pode prescrever:
- Altas doses de enzimas pancreáticas,
- Anti-inflamatórios não esteróides,
- Analgésicos (drogas que reduzem a dor)
- Anticolinérgicos,
- Antagonistas do receptor H2,
- Inibidores da bomba de prótons,
- Somatostatina
Se a dor é forte e não responde ao tratamento, existem opções cirúrgicas:
- A criação de uma ligação entre o jejum (a parte central do intestino delgado) e o ducto pancreático.
- Drenagem ou remoção de pseudocistos,
- Remoção do pâncreas, pode ser parcial ou total.
Dieta e alimentação para a pancreatite
A dieta é o melhor remédio para esta doença.
Na pancreatite aguda leve ou moderada, a retomada da alimentação com alimentos macios (moles) pode ser considerada segura e reduz o tempo de internação (5).
É essencial seguir uma dieta rica em carboidratos e proteínas para promover o funcionamento do pâncreas.
Por outro lado, no caso de pancreatite é necessário eliminar completamente ou reduzir a ingestão de alimentos contendo gordura.
A ingestão diária de gordura deve ser menos que 30 a 40 gramas.
Os alimentos ricos em proteínas e carboidratos podem reduzir a carga sobre o pâncreas e ajudar a curar a doença rapidamente.
Na dieta para a pancreatite é possível comer regularmente sopas e saladas de fruta ou legumes frescos.
É necessário evitar os doces.
A pancreatite pode causar a desidratação e é importante beber bastante água todos os dias.
Alimentos seguros
Entre os alimentos mais seguros em caso de pancreatite estão:
- Salada
- Farinha de aveia
- Arroz
- Batata
- Batata-doce
- Perú
- Tofu
- Scos de fruta fresca
- Sopas de legumes e caldos
- Peixe magro
- Abóbora
- Leite de soja
Alimentos para evitar
Na dieta para a pancreatite aguda e crônica, é necessário evitar todos os alimentos picantes, fritos e processados.
Os alimentos gordurosos também devem ser evitados.
Entre os alimentos e bebidas para evitar estão:
- Ovos
- Queijo
- Bacon
- Feijão
- Salsicha
- Crustáceos (camarões, caranguejos e lagostas)
- Manteiga
- Chá
- Açúcar
- Café
- Cafeína
- Bebidas energéticas
- Vinho
- Cerveja
- Pizza
Quanto tempo dura a pancreatite? O prognóstico
O tempo para a cura da pancreatite aguda edematosa é entre uma e duas semanas e a taxa de mortalidade é inferior a 2 %.
A pancreatite necrótica hemorrágica aguda tem uma taxa de mortalidade entre 30 e 50% dos casos.
Em um estudo científico sobre pacientes com pancreatite aguda, os resultados mostraram que:
- Pacientes com necrose pancreática têm uma taxa de mortalidade de 23%,
- Pacientes sem necrose têm uma taxa de mortalidade de 0%.
Leia também
Bibliografia
1. Ranson JH, Rifkind KM, Turner JW. Prognostic signs and nonoperative peritoneal lavage in acute pancreatitis. Surg Gyne Ob. 143:209, 1976. PubMed ID: 941075
2. Sathiaraj E, Murthy S, Mansard MJ et al. Clinical trial: oral feeding with a soft diet compared with clear liquid diet as initial meal in mild acute pancreatitis. Aliment Pharmacol Ther 2008;28:777–781.
3. Balthazar, EJ, Robinson, DL, Megibow, AJ, et al. Acute pancreatitis: Value of CT in establishing prognosis. Radiology 1990;174:331–336.
4. Mitchell L. Ramsey, Darwin L. Conwell, and Phil A. Hart Complications of Chronic Pancreatitis Dig Dis Sci. 2017 Jul; 62(7): 1745–1750.


Deixe um comentário
Você precisa fazer o login para publicar um comentário.