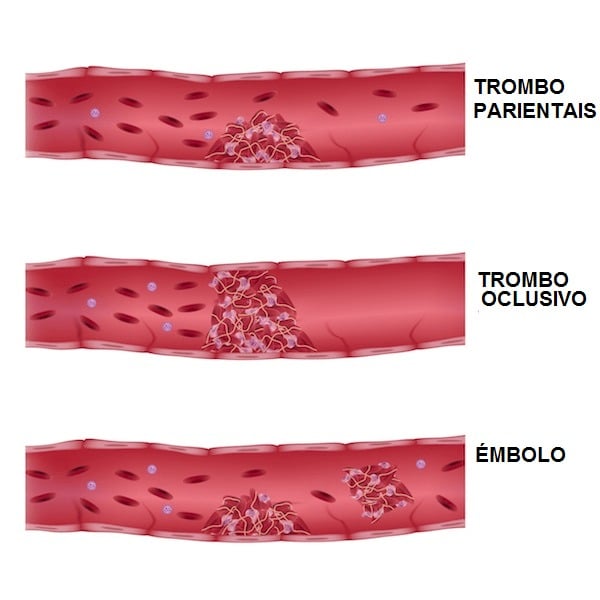
Diagnóstico de la trombosis venosa profunda
El típico dolor en la pantorrilla en la flexión dorsal del pie (signo de Homans) es una prueba eficaz, pero sólo está presente en la mitad de los pacientes con TVP.
La molestia en los músculos de la pantorrilla en la dorsiflexión forzada del pie con la rodilla estirada se ha definido como el signo de la TVP.
Sin embargo, el signo de Homans se observa en al menos el 50% de los pacientes sin TVP.
La tromboflebitis superficial se caracteriza por la presencia de un segmento venoso palpable, endurecido, subcutáneo y similar a una cuerda.
El cuarenta por ciento de los pacientes con tromboflebitis superficial sin venas varicosas u otras causas obvias (por ejemplo catéteres intravenosos, el abuso de drogas por vía intravenosa, lesiones de tejidos blandos, etc.) tiene una TVP.
Los pacientes con tromboflebitis superficial, que se extiende a la unión safeno-femoral tienen un mayor riesgo de TVP asociada.
Las pruebas diagnósticas realizadas con mayor frecuencia incluyen: venografía, ecografía Doppler y la resonancia magnética nuclear (RMN).
La venografía se utiliza muy poco, es una prueba obsoleta.
Eco-Doppler
El Eco-Doppler puede ser muy preciso en la identificación de los coágulos de sangre.
Las ondas sonoras rebotan desde las estructuras internas de la pierna y crean imágenes que revelan eventuales anomalías.
Un médico especialista comprueba el área del dolor y las venas que desarrollan trombosis más fácilmente:
- Vena Safena,
- Vena Poplítea,
- Vena Gemelar (zona distal de la pierna),
- Vena Ilíaca (miembro inferior parte proximal),
- Vena Femoral.
Resonancia magnética
La resonancia magnética es particularmente eficaz en el diagnóstico de trombosis venosa profunda en la pelvis y el muslo.
Esta técnica se utiliza cada vez más, ya que no en invasiva y permite la visualización simultánea de ambas extremidades inferiores.
Diagnóstico diferencial la trombosis venosa profunda
El médico debe excluir las siguientes enfermedades:
- Tendinitis de Aquiles,
- Artritis,
- Calambre, contractura o lesión muscular,
- Hematoma,
- Lesiones de tejidos blandos,
- Fractura de estrés,
- Enfermedad hepática,
- Insuficiencia renal,
- Síndrome nefrítico,
- Linfedema
Tratamiento de la trombosis venosa profunda
Al principio hay que estar en reposo, evitar la actividad física y los deportes, pero es necesario mantener la pierna en movimiento.
Cuando se reducen los síntomas, se puede comenzar con los deportes ligeros, como la natación y la bicicleta estática.
El médico prescribe medicamentos para diluir la sangre (anticoagulantes) o la aspirina.
Esto evita la formación de coágulos o ampliar los existentes.
El tratamiento con medicamentos no puede disolver los coágulos que ya están presentes.
Generalmente, el primer medicamento que el médico suele recomendar es la heparina.
Si se administra heparina intravenosa es necesario permanecer en el hospital.
Las formas más recientes de heparina se pueden tomar con una inyección una vez o dos veces por día.
Puede no ser necesario permanecer en el hospital cuando se toma este nuevo tipo de heparina.
Por lo general, un medicamento llamado warfarina (aldocumar) se toma junto con la heparina.
La warfarina se toma por vía oral.
La dosificación del anticoagulante debe ser determinada por el médico de acuerdo con el “tiempo de protrombina”.
En general, hay que tomar la warfarina de uno a tres meses, pero en lo casos graves, la duración del tratamiento anticoagulante es más largo o incluso para toda la vida.
Cuando se toma warfarina, es más probable desarrollar una hemorragia, también llevando a cabo actividades que se realizan todos los días.
Si se está tomando warfarina en casa:
- Tomar el medicamento sólo con los tiempos y las dosis indicadas por el médico,
- Preguntar al médico qué hay que hacer si se olvida de tomar una dosis,
- Hacer análisis de sangre con frecuencia para asegurarse de que se está tomando la dosis correcta,
- Aprender cómo y cuándo tomar otros fármacos para evitar efectos secundarios.
Remedios naturales para la trombosis venosa profunda
El médico puede recomendar una media de compresión elástica para llevar en una pierna o ambas, así como otras instrucciones con el fin de mantener las piernas en reposo.
La media de compresión mejora el flujo de sangre en las piernas y reduce el riesgo de complicaciones de coágulos de sangre. Es importante llevarla todos los días.
El vendaje de compresión es muy útil para reducir los síntomas y el tiempo de recuperación, el objetivo es aplicar un vendaje de compresión que contrarreste la presión en las venas.
Cirugía
En raras ocasiones, puede ser necesaria la cirugía si los medicamentos no funcionan.
Hay dos tipos de operaciones quirúrgicas:
- Inserción de un filtro en la vena más grande del cuerpo para evitar que los émbolos viajen a los pulmones;
- Eliminación del trombo de la vena.
Pronóstico de la trombosis venosa profunda
A menudo la TVP desaparece sin consecuencias, pero puede reaparecer. Algunas personas pueden tener dolor e hinchazón en la pierna durante mucho tiempo llamado síndrome de flebitis.
Entre los efectos secundarios, se puede ver un cambio en el color de la piel.
Estos síntomas pueden aparecer enseguida, aunque también pueden darse después de un año.
El uso de medias apretadas (de compresión) incluso después de que la TVP haya pasado puede ayudar a prevenir este problema.
Los coágulos de sangre en el muslo son los que se rompen más fácilmente y viajan a los pulmones (que provocan la embolia pulmonar) en comparación con los trombos de la parte inferior de la pierna, las extremidades superiores u otras partes del cuerpo.
La muerte se produce en aproximadamente el 6% de los casos de TVP y en 12% de los casos de embolia pulmonar dentro de un mes tras el diagnóstico.
El resultado a largo plazo es generalmente bueno si no se asocia con un tumor maligno.
El tiempo de recuperación es largo, el tratamiento farmacológico debe continuar durante al menos 2/3 meses.
Hay que hacer análisis de sangre hasta que el tiempo de protrombina (TP) es alto.
Prevención de la trombosis venosa profunda
Prevenir la trombosis venosa profunda es mucho más fácil que tratarla después de que se haya producido.
Algunas medidas preventivas incluyen los siguientes recursos:
La dieta es fundamental para ayudar a prevenir la formación de trombos, los omega-3 son ácidos grasos que reducen el nivel de colesterol y triglicéridos en la sangre, además los alimentos ricos en fibra reducen la absorción de grasas en el intestino y dan una sensación de saciedad.
Es importante seguir una alimentación rica en antioxidantes (Vitaminas A, C, E) con muchas frutas y verduras para preservar los vasos sanguíneos.
Hay que saber la cantidad de vitamina K que se consume cuando se toman anticoagulantes.
La vitamina K puede afectar la función de los fármacos como la warfarina. Los alimentos ricos en vitamina K son las verduras de hoja verde y los aceites de colza o soja.
Tomar los medicamentos prescritos exactamente como indique el médico.
Si se somete a un procedimiento quirúrgico, tal como una operación ortopédica es probable que necesite tomar anticoagulantes durante la estancia en el hospital.
Realizar ejercicios con los músculos de la pantorrilla si se está sentado por mucho tiempo. Siempre que sea posible, hay que levantarse y caminar.
Si no puede ponerse de pie y dar un paseo, se pueden levantar y bajar los talones manteniendo los dedos de los pies en el suelo y luego se pueden subir los dedos del pie mientras los talones permanecen en contacto con el suelo.
La movilización pasiva es inútil, porque la contracción muscular es necesaria para propulsar la sangre venosa hacia el corazón.
Movimiento. Si se pasa mucho tiempo en la cama debido a cirugía o por otras razones, cuanto antes se mueva, menor es el riesgo de desarrollar coágulos de sangre.
Cambios de estilo de vida. Bajar de peso, dejar de fumar y controlar la presión arterial. La obesidad, el tabaquismo y la hipertensión aumentan el riesgo de trombosis venosa profunda.