Autor: Dr. Giovanni Defilippo
La pancreatitis (aguda y crónica) es una enfermedad grave caracterizada por la inflamación del páncreas.
El páncreas es una glándula grande situada detrás del estómago y cerca del duodeno, es decir, la parte inicial del intestino delgado.
Fisiopatología (desarrollo) de la pancreatitis
Durante el proceso normal de digestión, las enzimas pancreáticas inactivas se liberan en el intestino delgado a través de ducto pancreático.
Las enzimas se vuelven activas en el duodeno.
En caso de pancreatitis, las enzimas se vuelven activas dentro del páncreas y comienzan a digerir los tejidos pancreáticos.
Este proceso se conoce como autodigestión y puede provocar la inflamación del páncreas y necrosis (muerte de las células).
En condiciones normales, el páncreas cuenta con los siguentes mecanismos de defensa:
- Las enzimas del páncreas se encuentran en orgánulos y están inactivos.
- En el páncreas y en la sangre hay ciertos inhibidores, como por jemplo:
- Inhibidores de tripsina
- Alfa2-macroglobulina
- El flujo pancrático continuo evita la estasis que puede activar las enzimas
- El esfínter de Oddi impide el reflujo de jugos digestivos hacia el páncreas.
En la papila duodenal, el conducto pancreático se encuentra al lado del duodeno (a veces puede estar unido a este).
Por lo tanto, los jugos del páncreas se mezclan con la bilis en el duodeno.
El jugo pancreático tiene un pH alcalino (7,9 – 8,6) y está compuesto por:
- Agua y electrolitos (97%)
- Bicarbonato, es el principal elemento segregado y aumenta el pH
- Proteínas: enzimas digestivas (3%)
Esto es necesario para educir la acidez de los alimentos que son digeridos en el estómago, ya el que los jugos digestivos son muy ácidos.
El pH alcalino del duodeno crea un entorno ideal para la actividad de las enzimas.
Componente proteica
|
Enzimas proteolíticas |
|
|
Enzimas glicolíticas |
α-amilasa |
|
Enzimas lipolíticas |
Lipasa pancreática |
Generalmente, las enzimas se activan mientras están pasando desde el páncreas hasta el duodeno. Sin embargo, cuando el páncreas está inflamado, las enzimas se activan cuando aún se encuentran en el tejido pancreático.
Esto mimo ocurre con otras ezimas.
Hipocalcemia y pancreatitis
En la circulación sanguínea, una parte del hidrógeno y del calcio está unida a la albúmina.
Las personas que padecen pancreatitis sufren de vómito y esto puede causar alcalosis (aumento del pH de la sangre).
La reacción del cuerpo consiste en separar los iones de hidrógeno de la albúmina para restaurar el nivel adecuado del pH de la sangre.
Por lo tanto, queda una mayor cantidad de albúmina libre que puede unirse al calcio.
De esta manera, disminuye la cantidad de calcio libre en la sangre.
Las enzimas proteolíticas (que descomponen las proteínas) pueden destruir a las hormonas parotiroideas en circulación, además, la glándula parótida no consigue producir una cantidad suficiente de hormonas.
Estas se consideran las causas principales de la hipocalcemia persistente en caso de pancreatitis aguda (4).
Clasificación de la pancreatitis
La pancreatitis puede ser de dos tipos: aguda y crónica.
- La pancreatitis aguda se refiere a la inflamación del páncreas de manera repentina debido a la activación de las enzimas prancreáticas que se encuentran ene ese órgano
- La forma crónica consiste en la inflamación recidiva (reiterada) y en la fibrosis en el páncreas(formación de tejido conectivo fibroso que remplaza el tejido específico del órgano)
La pancreatitis crónica se divide en:
- Alcohólica
- No alcohólica
- Asociada a alteraciones anatómicas
Entre las formas de pancreatitis no acohólica se encuentran:
- Tropical
- Hereditaria
- Metabólica
- Autoinmune (PAI), es una enfermedad inflamatoria que ocurre debido a que el sistema inmunitario ataca al páncreas por error.
La pancreatitis aguda puede ser de dos tipos (1):
- Pancreatitis edematosa (forma leve)
Es la forma más leve y la más común. Se caracteriza por una inflamación y a veces por la presencia de una pequeña zona de necrosis lipoidica (focal). El tamaño del órgano aumenta la liberación de enzimas no provoca alteraciones considerables. - Pancreatitis necrohemorrágica aguda (forma grave)
La pancreatitis necrohemorrágica aguda es una enfermedad grave y es mortal. Se producen alteraciones anatómicas considerables y la tasa de mortalidad puede llegar hasta 60-70% de los pacientes. También puede causar insuficiencia en otros órganos.
Algunos signos de la pancreatitis hemorrágica aguda son:
- Vómito
- Cardiopatías
- Shock cardiógeno
- Necrosis pancreática aguda, es decir, la destrucción de los islotes de Langerhans en el páncreas
Causas de la pancreatitis
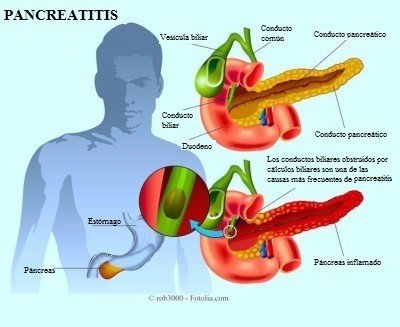
© fotolia.com
Existen dos causas principales de la pancreatitis, es decir, la formación de cálculos biliares (2) y el alcoholismo (3), estas dos causas representan alrededor del 80-90 % de los casos.
La pancreatitis por alcoholismo ocurre debido al consumo prolongado de bebidas alcohólicas.
El alcohól:
- Estimula la producción de enzimas encargadas de digerir las proteínas
- Reduce la secreción de bicarbonato
- Provoca la disminución de inhibidores de las enzimas pancreáticas
La formación de cálculos biliares en la vesícula biliar puede bloquear el conducto pancreático provocando una acumulación de jugos gástricos en el páncreas.
La obstrucción de los conductos biliares provoca la unión entre el coledoco (conducto que lleva la bilis) y el conducto pancreático y además, provoca reflujo de la bilis en los conductos pancreáticos.
La bilis ataca a los lípidos de la membrana celular provocando lesiones.
Otro de los factores de riesgo es fumar, por lo tanto, se recomienda dejar de fumar.
Otras causas:
- Enfermedades vasculares con presión baja
- Trasplante de riñón
- Traumatismos
- Hiperparatiroidismo con hiperglucemia
- Posoperatorio de colecistectomía o de otras intervenciones, por ejemplo en el estómago, en el páncreas o después de un bypass coronario
La pancreatitis puede desarrollarse por varios motivos, dependiendo de si se trata de pancreatitis aguda o crónica.
Pancreatitis aguda
Las causas principales de la pancreatitis aguda son:
- Cálculos biliares
- Enfermedades de la colecistitis
- Alcoholismo
También puede estar causada por:
- Exámamenes diagnósticos o por una intervención quirúrgica conducto biliar
- Lesiones por traumatismos que provocan una lesión en los conductos pancreáticos o biliares
- Estructura anormal del páncreas
- Factores genéticos
- Hipertrigliceridemia (niveles elevados de lípidos en la sangre)
- Algunos medicamentos como los corticoides, los diuréticos tiazídicos, ácido valproico, salicilatos y los estrógenos pueden causar pancreatitis.
- Algunas infecciones bacterianas o virales como la parotiditis, la neumonía por mycoplasma y el virus de Coxsackie B
- Sustancias tóxicas: veneno de escorpión, pesticidas anticolinesterásicos
- Causa idiopática (se desconoce la causa)
Generalmente, en los niños (5) la pancreatitis aguda está causada por:
- Fibrosis quística
- Parotiditis u otras infecciones
- Traumatismo abdominal
- Síndrome de Reye
- Enfermedad de Kawasaki
- Artritis reumatoide juvenil
- Lupus
- Sepis
- Púrpura de Henoch-Schönlein
- Anorexia nerviosa
- Alergia alimentaria
- Enfermedad inflamatoria intestinal
- Hipercalcemia
- Diabetes
- Deficiencia de alfa antitripsina
- Malnutrición
- Deficiencia de vitamina A y D
- Síndrome hemolítico urémico
Pancreatitis crónica
A menudo, la pancreatitis crónica está causada por el exceso de bebidas alcohólicas a largo plazo.
Algunas enfermedades pueden causar pancreatitis crónica, como por ejemplo:
- Estrechamiento o la obstrucción del ducto pancreático debido a traumatismos
- Formación de pseudoquistes
- Hiperparatiroidismo
- Hipercalcemia (puede favorecer la formación de calcificaciones)
- Hiperlipidemia
- Malnutrición
- Enfermedad autoinmune
- Enfermedad genética (hereditaria)
En algunos casos es idiopática (no se conoce la causa).
Síntomas de la pancreatitis
Pancreatitis aguda
Los síntomas más comunes de la pancreatitis aguda son:
- Dolor de estómago que puede extenderse y se puede llegar a percibir dolor de espalda
- Vómito
- Náuseas
- Fiebre
El dolor abdominal se percibe como un dolor entre ombligo y las costillas.
El dolor de espalda se puede percibir en una franja horizontal justo debajo de las escápulas.
Frecuencia de los síntomas y signos
| Dolor abdominal | 95% |
| Vómito | 60% |
| Ileo paralítico * | 50% |
| Dolor al palpar el abdomen | 40% |
| Fiebre | 60% |
| Ictericia y subictericia ** | 10-15% |
| Masa palpable | 10% |
| Shock e hipotensión | 30% |
| Necrosis adiposa/tromboflebitis | <1% |
*Obstrucción del flujo del contenido intestinal.
**En caso de edema (hinchazón) de la cabeza del páncreas, puede haber una compresión del conducto coledoco. Por consiguiente, se produce ictericia y subictericia.
Pancreatitis crónica
Muchos de los síntomas de la pancreatitis crónica son similares a los de la pancreatitis aguda, pero pueden manifestarse otros síntomas cuando la inflamación del páncreas es persistene y empeora a medida que pasa el tiempo.
Los síntomas de la pancreatitis crónica incluyen:
- Dolor abdominal
- Dolor de espalda
- Inapetencia
- Hinchazón
- Pérdida de peso
- Problemas de absorción
- Pancreatitis: diagnóstico y tratamiento
- Tumor de páncreas
- Pancreatitis: diagnóstico y tratamiento
Bibliografía
1. Thoeni RF. – The revised Atlanta classification of acute pancreatitis: its importance for the radiologist and its effect on treatment – Radiology. 2012 Mar;262(3):751-64. doi: 10.1148/radiol.11110947.
2. Jovicic I, Petronijević L, Denić L, Golubović G, Kontić M. Epidemiology of acute pancreatitis in Belgrade. Pancreatology. 2009;9:510.
3. Munsell MA, Buscaglia JM. Acute Pancreatitis. J Hosp Med. 2010;5:241–250.
4. Condon JR, Ives D, Knight MJ, Day J. – The aetiology of hypocalcaemia in acute pancreatitis Br J Surg. 1975 Feb;62(2):115-8
5. Mitsuyoshi Suzuki, Jin Kan Sai, and Toshiaki Shimizu. Acute pancreatitis in children and adolescents. World J Gastrointest Pathophysiol. 2014 Nov 15; 5(4): 416–426.

