Tipos de esclerosis múltiple
© fotolia.com
- EM remitente-recurrente
Es el tipo más común, está compuesto por ataques o fases en las cuales la actividad neurológica va empeorando.
Estos ataques (recaídas) se producen después de una recuperación parcial o completa (remisión o enfermedad sin síntomas) en la cual los síntomas mejoran parcial o completamente y no hay un desarrollo patente de la enfermedad (Weiner – 2008).
En esta fase, la EM no es incapacitante. - EM secundaria progresiva
Este tipo es una evolución de la EM remitente-recurrente.
La mayoría de las personas tiene una evolución constante (aunque no sea más rápida) con o sin recaídas. - EM primaria progresiva
La actividad neurológica va empeorando de manera constante desde el principio.
La rapidez de esta enfermedad puede ir cambiando a lo largo del tiempo. - EM progresiva recurrente
Es el tipo menos común y se caracteriza por una progresión constante de la enfermedad desde el principio y por exacerbaciones en su evolución.
Los pacientes con este tipo de EM pueden recuperarse después de los ataques; la enfermedad sigue avanzando sin remisiones.
No hay que confundir esta enfermedad y la esclerosis lateral amiotrófica (ELA) que produce la parálisis:
- De las extremidades,
- De los músculos para deglutir y de la fonación (que son útiles para hablar).
Al contrario de la EM que no suele producirlas, la ELA también produce fasciculaciones.
Causas de la esclerosis múltiple
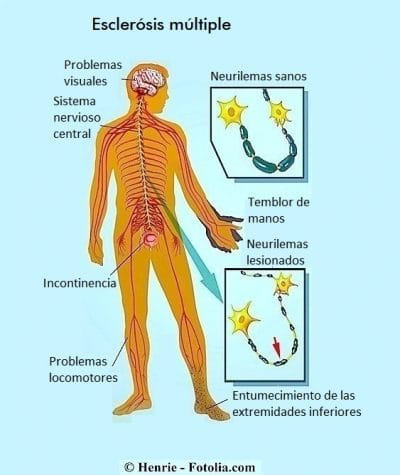
Desconocemos la causa de la esclerosis múltiple. Según los especialistas, es una enfermedad autoinmunitaria: el sistema inmunológico ataca los tejidos del cuerpo. En la EM, los anticuerpos destruyen la mielina. La mielina es una lipoproteína que constituye y protege las fibras nerviosas del cerebro y de la médula espinal.
Factores de riesgo
Estos factores pueden hacer que aumente la posibilidad de desarrollar la esclerosis múltiple:
- Edad: la EM puede producirse en cualquier momento aunque es más frecuente entre los 20 y los 40 años.
- Sexo: las mujeres tienen una posibilidad dos veces más alta con respecto a los hombres de sufrir de EM.
- Herencia: si uno de los padres o de los hermanos ha sufrido de EM, el riesgo de estar afectado por esta enfermedad sube.
- Infecciones: muchos virus resultan asociados a la EM. Los agentes patógenos son los siguientes: Epstein–Barr, el virus quel leva a la mononucleosis infecciosa.
- Raza: los blancos, sobre todo los caucásicos tienen un riesgo más alto de desarrollar la EM.
- Clima: la EM es mucho más común en los países con temperaturas cálidas (por ejemplo en el Canadá del sur), en los Estados Unidos, en Nueva Zelanda, en Australia y en Europa.
- Enfermedades autoinmunitarias: las personas afectadas por enfermedades autoinmunitarias tienen más posibilidades de estar afectados por EM. Las enfermedades de la tiroides también, la diabetes tipo 1 o las enfermedades inflamatorias del intestino (enfermedad de Crohn y colitis ulcerativa) pueden hacer que suba la posibilidad de sufrir de EM (Kosmidou et al. – 2017).
- Alimentación: esudios muestran que el riesgo es menor en las personas que solo comen pescado (SWANK et al. – 1952), mientras que es mayor en las personas que consumen una gran cantidad de grasa animal.
- Fumadores: los fumadores tienen más posibilidad de tener la EM con respecto a los que no fuman.
- Esclerosis múltiple: primeros síntomas y complicaciones
- Esclerosis múltiple: tratamiento y pronóstico
- Diagnóstico de esclerosis múltiple y terapia medicamentosa
Bibliografía:
- Loren A. Rolak, M.D. Multiple Sclerosis: It’s Not The Disease You Thought It Was. Clin Med Res. 2003 Jan; 1(1): 57–60.
- Ingrid Loma and Rock Heyman. Multiple Sclerosis: Pathogenesis and Treatment. Curr Neuropharmacol. 2011 Sep; 9(3): 409–416. doi:10.2174/157015911796557911
- Weiner HL. A shift from adaptive to innate immunity: a potential mechanism of disease progression in multiple sclerosis. J Neurol. 2008 Mar; 255 Suppl 1():3-11.
- Kosmidou M, Katsanos AH, Katsanos KH, Kyritsis AP, Tsivgoulis G, Christodoulou D3, Giannopoulos S. Multiple sclerosis and inflammatory bowel diseases: a systematic review and meta-analysis. J Neurol. 2017 Feb;264(2):254-259. doi: 10.1007/s00415-016-8340-8.
- Kimura K1, Hunter SF, Thollander MS, Loftus EV Jr, Melton LJ 3rd, O’Brien PC, Rodriguez M, Phillips SF. Concurrence of inflammatory bowel disease and multiple sclerosis. Mayo Clin Proc. 2000 Aug;75(8):802-6.
- SWANK RL, LERSTAD O, STRØM A, BACKER J. Multiple sclerosis in rural Norway its geographic and occupational incidence in relation to nutrition. N Engl J Med. 1952 May 8; 246(19):722-8.
- Alter M, Yamoor M, Harshe M. Multiple sclerosis and nutrition. Arch Neurol. 1974 Oct; 31(4):267-72.
- Nazem Ghasemi, Ph.D, Shahnaz Razavi, Ph.D,,* and Elham Nikzad, B.Sc. Multiple Sclerosis: Pathogenesis, Symptoms, Diagnoses and Cell-Based Therapy. Cell J. 2017 Apr-Jun; 19(1): 1–10. doi: 10.22074/cellj.2016.4867
Este artículo contiene información general que no se sustituye al examen médico, no se puede utilizar para diagnosticar o establecer un tratamiento. Hable con su médico antes de seguir las instrucciones contenidas en el sitio.

