El infarto agudo de miocardio (IM) se refiere a la muerte del tejido muscular del corazón causada por una reducción del flujo sanguíneo arterial y, por lo tanto, por una deficiencia de oxígeno y sustancias nutritivas.
En la mayoría de los casos, el infarto se debe al deterioro del endotelio (capa más interna de las arterias) en la zona en que se encuentra una placa aterosclerótica inestable.
Allí se forma un trombo que bloquea el flujo sanguíneo arterial por lo menos en una de las arterias coronarias.
Por consiguiente, se reduce el aporte de oxígeno es una parte del corazón y, por lo tanto, se produce necrosis (muerte) del tejido.
¿Qué hacer? Tratamiento para el infarto de miocardio
En la fase aguda, el tratamiento sirve para restablecer el flujo hemático lo antes posible. Las opciones de tratamiento varían según la gravedad del daño en el tejido muscular cardíaco. Los pacientes que han tenido un ataque cardíaco leve no deberían necesitar una intervención quirúrgica para restablecer la normal circulación.
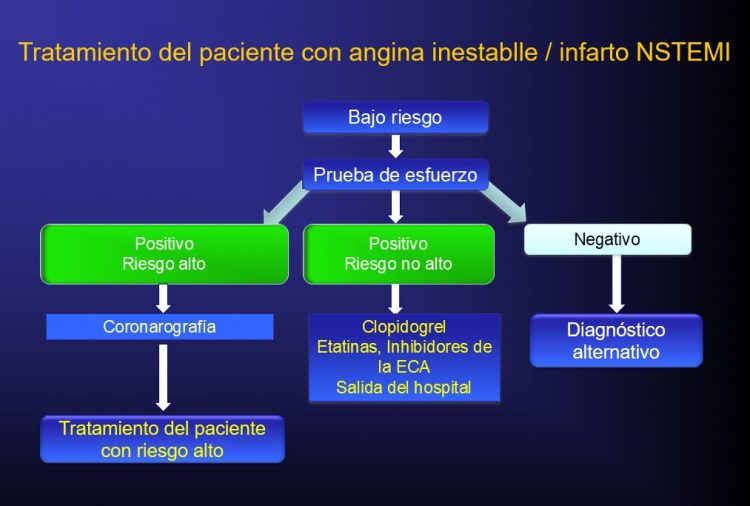
Es fundamental realizar una valoración del riesgo cardíaco para optar por el tratamiento más adecuado.
La escala que se emplea con mayor frecuencia para esta valoración se conoce como escalas TIMI, que incluye 7 factores de riesgo:
-
- Edad ≥ 65 años
- Por lo menos 3 factores de riesgo de enfermedad coronaria:
- Hipertensión
- Hipercolesterolemia
- Diabetes
- Antecedentes familiares de enfermedad coronaria
- Tabaquismo
- Estenosis (estrechamiento) de la coronaria ≥ 50%
- Tomar aspirina desde 7 días antes
- Angina severa (por lo menos dos episodios en las últimas 24 horas)
- Segmento ST elevado en el electrocardiograma ≥ 0.5mm
- Aumento de las enzimas cardíacas en la sangre
Fuente: cardiology.org
Cada uno de los factores tiene un valor de 1 punto, por lo tanto, el puntaje va de 0 a 7.
Tabla de valoración del riesgo según la escala TIMI
| Puntaje | Riesgo |
| 0-2 | Bajo |
| 3-4 | Moderado |
| 5-7 | Alto |
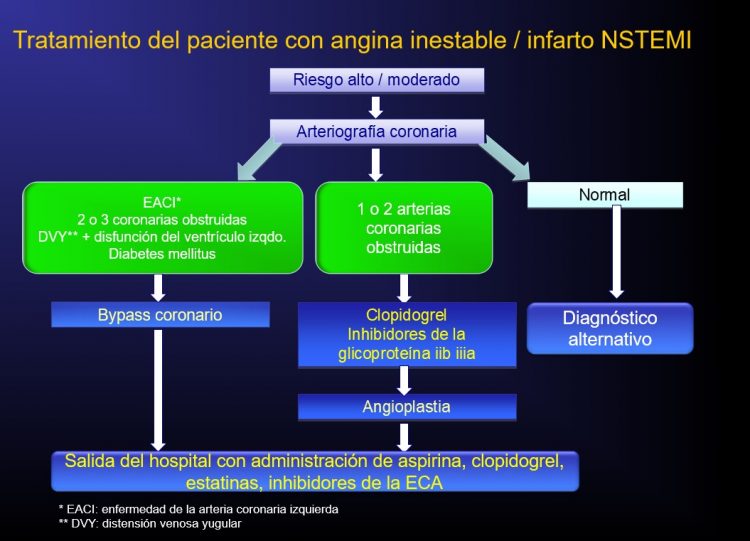
Dependiendo del riesgo cardíaco y de los resultados de los exámenes, el médico puede recomendar un tratamiento o una intervención quirúrgica, incluso si el paciente tiene síntomas leves o si es asintomático.
© Massimo Defilippo
© Massimo Defilippo
Tiempo de intervención útil
Realizar una trombolisis farmacológica a más tardar 4 horas después de la aparición de los síntomas proporciona más beneficios que un tratamiento tardío.
El tratamiento es mucho más eficaz se realiza a más tardar dos horas después de que se manifiestan los síntomas.
Sin embargo, solo algunos pacientes con infarto reciben la trombolisis a más tardar 2- 4 horas después.
Tratamiento farmacológico
En caso de infarto reciente, la primera opción de tratamiento que ayuda a restablecer el flujo sanguíneo normal hacia el corazón incluye los siguientes fármacos:
Antiplaquetarios
La aspirina es un medicamento anticoagulante plaquetario. Interfiere con la acción de las plaquetas, las células de la sangre que forman coágulos.
Los medicamentos antitrombóticos como la aspirina reducen sustancialmente el tamaño del coágulo de sangre, promueven el normal flujo sanguíneo al corazón. El tratamiento a base de aspirina por un período de tiempo establecido reduce al mínimo la probabilidad de infarto en futuro.
Trombóticos y fibrinolítico
Cuando se trata de disgregar o de disolver los coágulos de sangre, se pueden administrar los fibrinolíticos como la Anistreplasa. Estos medicamentos rompen el coágulo y remueven eficazmente la obstrucción de las arterias o de la venas.
Los trombóticos tienen el objetivo de desbloquear las arterias y de prevenir la formación de nuevos coágulos.
Un tratamiento temprano con estos medicamentos puede aumentar la esperanza de vida de los pacientes que padecen:
- Infarto agudo de miocardio
- Embolia pulmonar
- Trombosis venosa profunda grave
Medicamentos para el infarto agudo de miocardio, antes de la cirugía o para prevención
- Infarto agudo de miocardio: trombolisis+heparina (o warfarina)+ácido acetilsalicílico (AAS). Primero, el médico administra trombolíticos para eliminar la oclusión trombótica coronaria. Después, hay que proteger los vasos sanguíneos para que no se vuelvan a obstruir. Por lo tanto, es necesario iniciar un tratamiento antitrombótico de prevención.
- Prevención en la cirugía de bypass de la aorta o de las coronarias: AAS+dipiridamol (inhibidor de la fosfodiesterasa).
- Prevención en la cirugía de angioplastia coronaria percutánea transluminal: heparina+AAS+abciximab
- Prevención secundaria de la tromboembolia arterial (pacientes con historial clínico de infarto de miocardio, accidente isquémico transitorio, ictus o angina inestable): AAS, sulfinpirazona, inhibidores de la tromboxano sintasa, dipiridamol + AAS, ticlopidina o heparina.
Otros medicamentos para la fase no aguda
Beta-bloqueantes
Los beta-bloqueantes como el acebutolol se utilizan frecuentemente en el tratamiento para la hipertensión arteriosa. Con la disminución de la tensión sanguínea, el corazón requiere menos sangre y oxígeno para funcionar adecuadamente. También aumenta la capacidad del corazón de relajarse, esto es beneficioso para el bienestar general.
Vasodilatadores
Como sugiere el nombre, los vasodilatadores están formulados para dilatar los vasos sanguíneos y mejorar la circulación del corazón.
Al aumentar del flujo sanguíneo, aumenta incluso el aporte de oxígeno al corazón.
Estos cambios positivos en el flujo sanguíneo son útiles para mejorar la condición del corazón y reducir los posibles daños.
Estatinas
Para reducir los niveles de colesterol en la sangre, los médicos prescriben las estatinas. Estos medicamentos reducen el colesterol malo.
Operación quirúrgica para el infarto de miocardio y primeros auxilios
Un ataque de corazón grave requiere una intervención quirúrgica porque los medicamentos no son suficientes para expandir las arterias obstruidas. Aquí abajo se encuentran los procedimientos quirúrgicos:
© fotolia.com
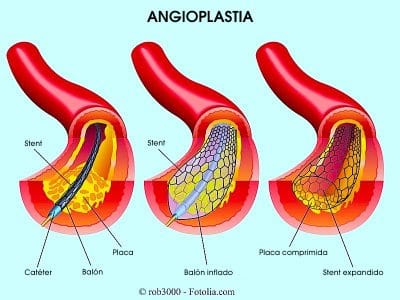
Angioplastia coronaria
Este procedimiento implica el uso de un tubo largo y delgado (catéter) para desbloquear la arteria. Antes de empezar la intervención quirúrgica, los médicos deben localizar la obstrucción.
Esto se efectúa con el angiograma (radiografía que proporciona las imágenes de lo que pasa dentro de las arterias).
Cuando se detecta la posición de la obstrucción, se introduce el catéter a través de la arteria femoral (arteria de la pierna). Luego se empuja el catéter hasta llegar al punto en que se forma el coágulo de sangre.
El catéter sirve como guía para introducir otro catéter más delgado que tiene un globo en la punta.
Sucesivamente, se expande el globo que ayuda a remover la obstrucción.
Durante este procedimiento, se puede posicionar uno stent de red metálica en la zona del bloqueo.
La malla de la red impide el estrechamiento de aquella parte de la arteria reduciendo las probabilidades de problemas cardíacos en futuro.
Además, puede introducirse un stent medicado, es decir, que libera medicamentos antitrombóticos.
Según un estudio publicado en el European Heart Journal, el riesgo de estenosis, trombosis por stent o muerte en los dos años sucesivos a la cirugía se ha reducido considerablemente gracias al uso de stent de última generación.
© alamy.com
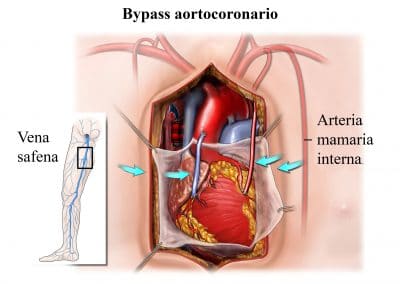
Bypass coronario
En este procedimiento quirúrgico, el recorrido de la circulación de la sangre se desvía para evitar una obstrucción.
Se extrae una vena de otra parte del cuerpo y se introduce en una posición específica para desviar la sangre evitando la obstrucción, de esta manera, la sangre llega hasta la región con deficiencia de oxígeno.
Esta cirugía puede realizarse como medida preventiva, especialmente en las personas que ya tienen por lo menos un bypass. Como las arterias puede obstruirse, el médico suele realizar más de un bypass.
De esta manera, el bypass puede:
- Prevenir un infarto en las personas con placas ateromatosas de grandes dimensiones
- Realizarse después de un infarto o en puede introducirse en las zonas en las que no ha habido daños pero que están en riego
Por lo general, si se han desarrollado placas ateromatosas y el paciente sufre un infarto, esto altera todo el sistema de las arterias coronarias.
Hoy en día también es frecuente realizar una cirugía robótica.
TECAB (Da Vinci), ventajas:
- Alta precisión
- No es necesario abrir el pecho del paciente porque se realiza con circulación extracorpórea por vía percutánea (de la vena y la arteria femoral)
- Corrige el temblor fisiológico no intencional de la mano del cirujano

Indicaciones del bypass
- Estenosis del tronco arterial común (50% del vaso sanguíneo)
- Estenosis de la coronaria descendente proximal o de la coronaria circunfleja (entidad de la estenosis 70%). En este caso es necesario un bypass porque la oclusión es demasiado grande.
- Isquemia de tres coronarias (isquemia generalizada / disfunción de ventrículo izquierdo).
La angioplastia se realiza en los vasos uno a uno, además al dilatar una coronaria (durante la angioplastia) se produce un espasmo en todos los otros vasos. Esto puede empeorar las condiciones de las coronarias que no han sido sometidas al tratamiento quirúrgico por angioplastia. - estenosis de 1 o 2 vasos, incluida la coronaria descendente anterior proximal (isquemia generalizada /disfunción del ventrículo izquierdo)
¿Cuáles arterias o venas se emplean para el bypass?
- Vena grande safena – es la rama más importante de la circulación venosa superficial. El en bypass, se extrae una porción suficiente de la vena safena y una de sus extremidades se une a la coronaria, mientras que la otra extremidad de une a la aorta.
- Arteria mamaria interna (in situ o injerto libre) – se sitúa a lo largo de la parte interna de la pared torácica, en el margen esternal de la caja torácica. El cirujano puede extraer toda la arteria o puede dejar una parte en la zona de la subclavia. Este es el método más adecuado porque al dejar la arteria unida a la vena y a nervio, la arteria permanece viva, simplemente cambia su recorrido. Por el contrario, con la técnica del injerto libre, la arteria se desconecta en la parte de arriba y de abajo, se trata como fuera un vena. Esto puede ocasionar problemas, debido a que la arteria está muerta por lo que pierde algunas características y se obtienen resultados menos satisfactorios.
- Arteria radial (injerto libre): el problema consiste en que se separa de sus sede, el resultado del bypass con esta arteria es igual al que se obtiene utilizando una vena.
- Arterio gastro-omental derecha (in situ y por injerto libre) – se deja unido el origen de esta arteria (tronco celíaco) y el otro extremo de la arteria se introduce a través del diafragma.
Por lo general, se emplea para el bypass de la coronaria derecha. Hoy en día, casi nunca se utiliza esta arteria porque al cambiar su recorrido puede tener espasmos recurrentes. Además, la circulación del estómago se dilata y se produce reflujo gástrico.
¿Cómo se utiliza la vena safena para el bypass?
Existen dos maneras de extraer la vena safena:
- Incisión única – en este caso, no suele ser adecuado cerrar la herida quirúrgica porque el tejido subcutáneo está formado por una gran cantidad de tejido adiposo. A menudo se producen complicaciones, como: hematomas, infecciones y otras.
- Incisión múltiple -después de extraer la vena, se dilata por medio de una solución de heparina con sangre, esta solución provoca menos lesiones en la túnica íntima de la vena.
Vena safena
Dura relativamente poco, aproximadamente 10 años.
La vena safena se introduce en la dirección opuesta para aprovechar al máximo el funcionamiento de las válvulas.
Si la coronaria que se debe sustituir es de alto flujo, la posibilidad de que se obstruya en el futuro es menor.
En algunos casos, el bypass con esta vena puede durar más de 10 años.
La probabilidad de obstrucción de la vena safena es mayor respecto a la de la arteria mamaria.
Arteria mamaria interna
La arteria mamaria tiene una característica especial: tiene un menor riesgo de aterosclerosis respecto a las demás, no se sabe con exactitud por qué. Probablemente, esto se debe al hecho de que se trata de una arteria de alto flujo, de hecho tiene 12 colaterales.
El cirujano puede dejar una de las extremidades de esta arteria unida, por lo tanto la arteria permanece viva.
Esta arteria presenta las siguientes características:
- Muy raramente se produce aterosclerosis
- La pate elástica es mucho mayor respecto a la parte muscular (entre más elástica la arteria mejor se adapta al flujo sanguíneo)
En el 90% de los casos, permanece hasta 10 años sin obstrucciones.
La cirugía más común consiste en un bypass con:
- Vena para coronaria derecha
- Vena para la arteria circunfleja
- Arteria mamaria para la coronaria descendente anterior
La arteria mamaria se une a la coronaria descendente anterior, que es la más importante.
En caso de obstrucción completa de la coronaria circunfleja y de la coronaria derecha, el paciente puede sobrevivir si la coronaria descendente está libre.
Ventajas y desventajas del bypass y de la angioplastia
| Bypass | Stent |
Indicado en caso de:
|
Indicado en caso de:
Una, dos o 3 arterias obstruidas
|
Desventajas:
|
Ventajas:
|
|
|
Rehabilitación cardíaca y prevención del infarto de miocardio
Es importante efectuar la rehabilitación cardíaca después de un infarto para favorecer la vuelta a las actividades cotidianas.
En el primer episodio después de un infarto hay que evitar el deporte, sin embargo, se recomienda realizar actividades físicas leves, en cuanto el médico lo permita, por ejemplo:
- Caminar
- Nadar
- Montar en bicicleta
Dieta y alimentación para el infarto del miocardio
La mejor prevención del infarto consiste en llevar una alimentación saludable para evitar la formación de placas ateromatosas.
Según un estudio publicado en PUBMED (Nutritional Recommendations for Cardiovascular Disease Prevention), una alimentación saludable se refiere a consumir varios tipos de alimentos y a mantener un peso adecuado.
Se recomiendan los alimentos frescos o congelados sin:
- Azúcar añadida
- Sal
- Condimentos fuertes
Hay que utilizar un método de cocción que permita preservar los nutrientes de los alimentos.
La dieta debe incluir sobre todo:
- verduras y frutas
- Legumbres
- Cereales integrales
- Pan integral
- Alimentos con bajo contenido de sal
- Alimentos ricos en fibras
Se deben reemplazar las grasas animales por aceites vegetales (sobre todo el aceite de oliva o de colza, pero se debe evitar el consumo de aceite de palma o de coco).
Otros alimentos beneficiosos para prevenir los infartos son:
- Aguacate
- Nueces
- Almendras
- Productos lácteos con bajo contenido de grasas
- Té verde
- Dos o tres porciones de pescado graso a la semana
Se recomienda evitar el consumo de:
- Carne con alto contenido de grasa (especialmente carne procesada con alto contenido de grasa y sodio)
- Margarina
- Productos de pastelería ricos en grasas hidrogenadas
- Alimentos con alto contenido de sodio y azúcar
Se recomienda beber mucha agua y reducir el consumo de:
- Bebidas azucaradas
- Jugos de fruta fresca
Dieta según la medicina natural
Según la dieta del grupo sanguíneo, el colesterol alto y la formación de placas se derivan de una alimentación rica en carbohidratos y almidones, sobre todo:
- Cereales integrales o refinados (arroz, maíz, pasta, pizza, pan, cebada, espelta, cous-cous y otros)
- Golosinas y goma de mascar (debido a los edulcorantes)
- Maltodextrina
- Patatas
Muchas personas piensan que la causa del colesterol elevado son los alimentos ricos en grasas, pero en realidad, estos alimentos se descomponen en el aparato digestivo antes de entrar en la circulación sanguínea.
Por el contrario, los cereales pueden provocar un aumento del colesterol y el hígado graso, de hecho, se utilizan en la ganadería para engordar a los animales.
Según un estudio de Sieri S et Al. (Dietary glycemic load and index and risk of coronary heart disease in a large italian cohort: the EPICOR study), una dieta con un alto índice glucémico y con un alto contenido de carbohidratos con alto índice glucémico aumenta el riesgo de desarrollar enfermedades coronarias en las mujeres.
Los quesos, los productos de charcutería y la carne roja provocan el aumento de los triglicéridos, pero no del colesterol.
Según el higienismo, para reducir el colesterol es necesario seguir una dieta vegana con la mayoría de los alimentos crudos.
N recomienda cocinar los alimentos debido a que esto provoca la degradación de las vitaminas.
De acuerdo con este tipo de alimentación, los alimentos proteicos no son beneficiosos debido a que el organismo los digiere muy lentamente y esto produce desechos perjudiciales para la salud.
La alimentación debe consistir en el consumo de:
- Fruta bien madura
- Verdura cruda, en especial la verdura de hoja verde
- Brotes
- Patatas
- Fruta de cáscara y semillas
- Algas
- Castañas
- Miel
¿Cuánto dura? Pronóstico para el paciente con infarto de miocardio
| Arterias | Tasa de supervivencia a 10 años |
| Una coronaria | 70% aproximadamente |
| Dos coronarias | 50-55% |
| Tres coronarias ** | 22-25% |
**En este caso se ve afectado el tronco arterial común de la coronaria derecha.
El tronco arterial común es la rama izquierda principal, cuando se ve afectado significa que la obstrucción bloquea la coronaria:
- Descendente anterior
- Circunfleja
Por lo general, los pacientes con un infarto o una recidiva que bloquea por lo menos el 50% del ventrículo izquierdo no sobreviven, debido al choque cardiogénico.
En los infartos de tipo anterior la obstrucción suele ser más más grande y el pronóstico es más desfavorable respecto al del infarto de tipo inferoposterior.
La mortalidad es elevada, se estima que casi el 8% de las muertes totales estén causadas por infarto agudo de miocardio.
- Infarto intestinal o isquemia: causas y síntomas
- Cáncer de hígado: tratamiento y esperanza de vida
- Absceso dental: tipos, causas y síntomas

