El electrocardiograma (o ECG) es un examen simple e indoloro que registra la actividad eléctrica del corazón.
Para entender el ECG es necesario saber cómo funciona el corazón.
Con cada latido del corazón, la señal eléctrica se transmite desde la parte superior del corazón hacia la parte inferior.
Durante este proceso, esta señal provoca la contracción del corazón, que bombea la sangre. El proceso se repite en cada latido del corazón.
Las señales eléctricas del corazón determinan el ritmo cardíaco.
El electrocardiograma es un examen que no duele y no es perjudicial durante el embarazo.
No hay que estar en ayunas antes de someterse a este examen.
El electrocardiograma permite detectar:
- Si el ritmo cardíaco resulta acelerado (taquicardia) o lento (bradicardia)
- Si el ritmo cardíaco resulta regular o irregular
- La fuerza y la duración de las señales eléctricas que pasan por todas las partes del corazón
El electrocardiograma para recién nacidos (durante el primer mes de vida) es diferente del de un adulto porque tiene en cuenta la situación cardíaca en el periodo fetal.
¿Por qué se realiza el electrocardiograma?
© Massimo Defilippo
El ECG es necesario para:
-
- Monitorear la actividad eléctrica del corazón
- Detectar la causa de un dolor inexplicable en el pecho, que podría deberse a:
- Infarto de miocardio
- Pericarditis
- Angina de pecho
- Detectar la causa de los síntomas de una cardiopatía, tales como:
- Falta de aliento
- Vértigo
- Desmayo
- Ritmo cardíaco acelerado o irregular (palpitaciones)
- Saber si unos medicamentos están funcionando y si están causando efectos secundarios en el corazón
- Revisar si los dispositivos mecánicos implantados en el corazón, tales como los marcapasos, están funcionando para mantener normal el ritmo cardíaco
- Examinar la salud del corazón si el paciente padece de otras enfermedades o factores de riesgo cardiovascular, tales como:
- Hipertensión arterial
- Hipercolesterolemia
- Diabetes
- Predisposición genética a la cardiopatía precoz
- Fumar cigarrillos
Este examen también está indicado para los niños, sobre todo si hacen deportes.
Tipos de ECG
-
- ECG estándar (normal) se define también ECG en reposo. Se realiza cuando el paciente está en reposo. El paciente está tumbado. No se puede mover durante este examen, ya que los impulsos eléctricos que otros músculos generan podrían afectar los que genera el corazón. Normalmente este tipo de ECG dura alrededor de 5-10 minutos.
- ECG de esfuerzo: se realiza mientras el paciente hace ejercicio. Este examen permite observar cómo funciona el corazón bajo estrés. Puede ayudar a diagnosticar la cardiopatía isquémica (obstrucción de las arterias coronarias o aterosclerosis).
En caso de cirugía de corazón reciente o infarto, el ECG de esfuerzo puede ayudar el médico a decidir los ejercicios más seguros para el paciente. Se emplea para registrar el electrocardiograma cuando el paciente utiliza una bicicleta estática o camina/corre en una cinta de correr. Este tipo de ECG dura alrededor de 15-30 minutos. - ECG monitoreo Holter: se utiliza un registrador portátil que el paciente tiene que llevar durante al menos 24 horas.
Muestra la actividad del corazón de día y de noche. Es útil para detectar la arritmia ocasional.
Se puede utilizar durante más de 24 horas si hace falta.
El paciente puede moverse normalmente cuando el dispositivo está conectado.
Se realiza este tipo de ECG para los pacientes que tienen síntomas ocasionales que el ECG en reposo podría no detectar.
Por lo general, el paciente anota los síntomas y la hora en un diario, para luego poderlos comparar con los resultados del ECG.
- Registradores de eventos cardíacos pueden grabar el ritmo cardíaco durante un largo periodo de tiempo. Se destacan dos tipos de registradores. Los registradores portátiles de eventos cardíacos son dispositivos que se pegan al pecho del paciente y que se encienden cuando hay síntomas.
Los registradores de bucle implantable son dispositivos que se colocan debajo de la piel del pecho. Estos monitorean continuamente los latidos del corazón y los últimos modelos pueden durar hasta 3 años.
Los registradores de bucle implantable son útiles para grabar los síntomas que ocurren con frecuencia, tales como vértigo y desmayos.
© fotolia.com
¿A qué tipo de ECG hay que someterse?
Depende de lo que se quiere medir.
Por lo general, se realiza un ECG cuando el paciente está en reposo.
Si los síntomas se deben a la cardiopatía coronaria, el paciente se somete al ECG de esfuerzo utilizando una bicicleta estática o una cinta de correr.
También se puede emplear el ECG para evaluar el éxito del tratamiento farmacológico o de la revascularización coronaria después de la cirugía de:
Puede hacer falta someterse a otros exámenes además del ECG, como por ejemplo la gammagrafía perfusional.
Esta técnica utiliza un rastreador radiactivo para destacar las zonas del músculo cardíaco que reciben la mayor y la menor cantidad de sangre. Otra opción es la angiografía (radiografía de las arterias) para determinar la extensión de la enfermedad y la causa de los síntomas.
¿Cómo se realiza el electrocardiograma?
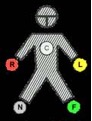
Se adhieren diez electrodos en la piel de:
- Brazos
- Piernas
- Pecho
Puede ser necesario depilar algunas zonas en las que se colocan los electrodos, tales como el pecho.
Al terminar la prueba se quitan los electrodos.
El médico analiza el gráfico del ECG.
Procedimiento del electrocardiograma
Hace falta quitarse la ropa hasta la cintura para poder conectar los electrodos en el pecho y en las extremidades.
Las mujeres deberían llevar una camiseta separada del pantalón para facilitar el acceso al pecho, pero a veces el médico pide que la paciente se quite el sujetador para realizar el examen de la mejor manera posible.
En ocasiones, es necesario depilar las zonas seleccionadas para colocar los electrodos.
Los sensores llamados electrodos se colocan en pecho, brazos y piernas utilizando ventosas y un gel pegajoso.
Estos electrodos:
- Detectan la corriente eléctrica que genera el corazón
- Graban esta corriente con la máquina del electrocardiograma
Lectura de los resultados del electrocardiograma
Cuando el corazón sufre una despolarización y una repolarización, la corriente eléctrica se difunde no solo en el interior del corazón, sino también en todo el cuerpo. Esta actividad eléctrica que genera el corazón se puede medir gracias a los electrodos colocados en la superficie del cuerpo.
El trazado que se graba se llama electrocardiograma (ECG).
Las ondas que componen el ECG representan la secuencia de despolarización y repolarización de las aurículas y de los ventrículos.
© fotolia.com
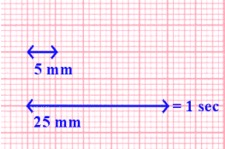
La velocidad de grabación del ECG es de 25 mm/s y se ajustan los voltajes de manera que 1 mV = 10 mm en dirección vertical. Por lo tanto, cada pequeño cuadrado de 1 mm representa 0,04 segundos (40 milisegundos), por lo que concierne el tiempo, y 0,1 mV de tensión eléctrica.
Puesto que la velocidad de grabación está normalizada, se puede calcular la frecuencia cardíaca a través de los intervalos entre las varias ondas.
© fotolia.com
Explicación del trazado y de los tipos de onda
del ECG
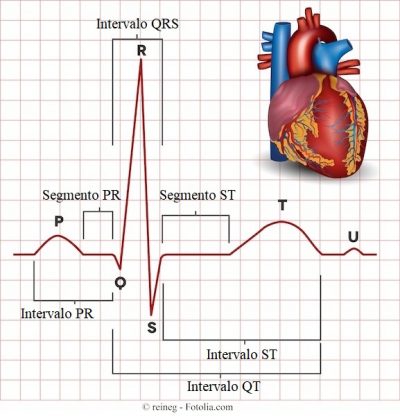
Onda P
La onda P representa la onda de despolarización y se extiende desde el nodo sinusal hasta las aurículas y normalmente dura 0,08-0,1 segundos (80-100 ms). El breve periodo isoeléctrico (voltaje nulo) después de la onda P representa el tiempo que el impulso tarda en el nodo AV (aquí la velocidad de conducción es considerablemente lenta) y en el haz de His.
La frecuencia auricular se puede calcular determinando el intervalo de tiempo entre las ondas P.
El tiempo que transcurre entre el comienzo de la onda P y el comienzo del complejo QRS se llama intervalo PR y normalmente dura 0,12-0,20 segundos. Este intervalo representa el tiempo entre el comienzo de la despolarización auricular y la despolarización ventricular.
Si el intervalo PR es mayor de 0,2 segundos quiere decir que hay un bloqueo auriculoventricular o bloqueo de rama: aumenta el tiempo de la despolarización y la duración del complejo QRS.
Intervalo QRS
La forma del complejo QRS cambia dependiendo de los electrodos que se utilizar para grabar. La forma también cambia cuando hay una conducción anormal de los impulsos eléctricos en los ventrículos.
La presencia de la onda P indica que el ritmo es sinusal, es decir normal, pero es posible apreciar anomalías:
- En caso de hipertrofia de la aurícula derecha, la onda P es picuda (en las derivaciones D2, D3 y aVF, además es positiva en V1);
- En caso de hipertrofia de la aurícula izquierda, la onda P es ancha y tiene forma de m minúscula (en las derivaciones D1 y aVL).
Una de las anomalías más frecuentes que se detectan con el examen es un pequeño retraso de conducción intraventricular derecha, que no es grave, de hecho se considera inofensivo.
Segmento ST
El periodo isoeléctrico (segmento ST) después del complejo QRS representa el momento en el que todo el ventrículo resulta despolarizado y corresponde al periodo de reposo (fase de meseta) del potencial de acción del ventrículo.
El segmento ST es importante para diagnosticar el infarto de miocardio o hipoxia, porque en estas condiciones el segmento ST puede resultar anormal, ya que puede mostrarse:
- Ascendente
- Descendente
Onda T
La onda T representa la repolarización ventricular y dura más que la despolarización (la conducción de la onda de repolarización es más lenta que la de la onda de despolarización).
A veces se puede detectar una pequeña onda U positiva que aparece detrás de la onda T y representa los últimos restos de la repolarización ventricular.
Las ondas U que aparecen antes de la onda T o prominentes indican enfermedades subyacentes que afectan a la repolarización (Fuente: Kataoka H., Yano S., Associations between different status of myocardial ischemia and ischemia-related negative or positive epicardial U-waves, J. Electrocardiol, 1999, vol. 32 (páginas 293-303)).
Por ejemplo, una onda U prominente puede indicar un bajo nivel de potasio en la sangre.
Intervalo QT
El intervalo QT representa el periodo en el que ocurren la despolarización ventricular y la repolarización, por lo tanto indica la duración promedio del potencial de acción del ventrículo.
Este intervalo suele ser entre 0,2 y 0,4 segundos y depende de la frecuencia cardíaca.
En caso de ritmo cardíaco acelerado, se reduce la duración del potencial de acción del ventrículo, que a su vez reduce el intervalo QT.
Existen muchos medicamentos que pueden provocar una extensión del intervalo QT, tales como:
- Psicofármacos
- Antibióticos (por ejemplo quinolonas)
Ya que los intervalos QT extendidos pueden diagnosticar la predisposición a padecer arritmias graves, es esencial determinar si el intervalo QT es demasiado largo.
No hay ondas visibles que representan la repolarización auricular en el ECG porque ocurre durante la despolarización ventricular.
Ya que la onda de repolarización auricular tiene una amplitud relativamente pequeña (baja tensión), se ve ocultada por el complejo ventricular QRS que es mucho más grande.
Ubicación de los electrodos en el pecho durante el ECG
V1: en el cuarto espacio intercostal, en el borde derecho del esternón.
V2: en el cuarto espacio intercostal, en el borde izquierdo del esternón.
V3: a la mitad de distancia entre V2 y V4.
V4: en el quinto espacio intercostal en la línea medio-clavicular.
V5: en el quinto espacio intercostal en la línea axilar anterior izquierda.
V6: en el quinto espacio intercostal en la línea medioaxilar (directamente bajo el centro de la axila).
© fotolia.com
ECG de 12 derivaciones
El electrocardiograma de 12 derivaciones se realiza colocando:
- 6 electrodos en el pecho como en el ECG estándar
- 4 electrodos periféricos en las extremidades en las siguientes posiciones:
- Los primeros dos entre la pelvis y el tobillo de los dos miembros inferiores
- Los otros dos entre el hombro y el codo de los dos brazos
- Ritmo cardíaco normal en adultos y niños
- Infarto intestinal o isquemia: causas y síntomas
- Ascitis o líquido en el abdomen | definición y causas

