La neumonía es una enfermedad pulmonar caracterizada por inflamación y síntomas respiratorios.
Exámenes para la neumonía según el tipo de paciente
Paciente en unidades de cuidados intensivos: se hace el examen de cultivo del esputo y la búsqueda de los antígenos de legionella-neumococo
Paciente leucopénico – se realiza:
- Un hemocultivo
- La búsqueda del neumococo
Paciente que ha viajado recientemente: se busca la legionella.
Neumonía adquirida en la comunidad: por lo general se comienza con una visita en la clínica (anamnesis y examen objetivo), si es necesario se continúa con una RX de tórax
Asilo de ancianos: se hace el examen objetivo, si es necesario también una RX de tórax
Hospital: los exámenes solicitados por el médico son:
- Gasometría arterial
- Rx de tórax
- TAC del tórax
Si la radiografía no es concluyente se puede también aconsejar:
- Exámenes serológicos
- Exámenes microbiológicos (tinción de Gram, antígenos urinarios, serología y cultivos)
- Exámenes invasivos (broncoscopia con cepillado con catéter protegido o BAL)
Diagnóstico de neumonía intersticial
Es difícil porque a menudo no hay suficiente material en la muestra tomada. Además, los microorganismos responsables son principalmente intracelulares, más difíciles de reconocer.
El proceso que hay que seguir es el siguiente.
Muestras respiratorias:
- Examen de cultivo (no siempre es posible y es difícil)
- Pruebas moleculares en PCR (diagnóstico molecular por amplificación génica): son definitivamente los más eficaces
- Prueba ELISA o prueba de inmunofluorescencia
Para el diagnóstico, el laboratorio siempre utiliza por lo menos dos de estos exámenes, nunca únicamente uno.
Esto porque es fácil tener:
- Falsos negativos
- Falsos positivos
Así que la respuesta a un diagnóstico sospechoso debe ser formulada sobre la base de múltiples pruebas.
Neumonías intersticiales agudas
Correlación entre las alteraciones de los tejidos y los resultados radiográficos.
La radiografía no muestra:
- La destrucción de las células mucosas
- Si hay un edema (acumulación de líquido) o una infiltración celular muy importante en los tejidos que rodean los bronquios
Se pueden ver manguitos peribronquiales (engrosamiento de las paredes bronquiales) especialmente con la TAC, mientras que es más difícil con la radiografía.
La radiografía muestra cuando la neumonía está en las últimas etapas, por lo tanto cuando las vías respiratorias terminales y los alvéolos están involucrados.
El epitelio bronquial (mucosa) se espesa, además se forma una inflamación circundante y el bronquio está lleno de material necrótico.
El manguito peribronquial se caracteriza por un infiltrado intersticial (las células inflamatorias llegan a nivel intersticial entre los alvéolos).
En la radiografía se ven los signos de todas las opacidades intersticiales, entre ellos las líneas de Kerley (especialmente las líneas de Kerley de tipo B).
Cualquier opacidad lineal o reticular es un signo de una inflamación a nivel intersticial.
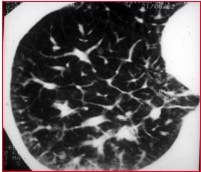
© Massimo Defilippo
La TAC muestra una imagen más precisa, se puede ver bien el manguito del tejido peribronquial.
Hay un engrosamiento de las estructuras:
- En el centro del lóbulo secundario
- En la periferia
Se ven figuras poligonales con paredes engrosadas, mientras que en un sujeto normal no son visibles.
Sin tratamiento, poco a poco también los alvéolos se llenan de líquido.
Así que puede haber una consolidación de los pulmones, con una inflamación típicamente bilateral, entonces se ven imágenes lineales, es decir, opacidades intersticiales.
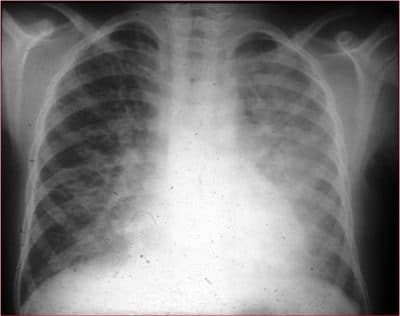
© Massimo Defilippo
En la imagen a la izquierda está principalmente afectado el pulmón izquierdo.
Podemos definir tres fases:
- Fase inicial, con signo de afectación del intersticio, con líneas y un retículo lateral en el pulmón derecho.
- Fase intermedia, de propagación de las opacidades, con densificaciones típicas del síndrome alveolar en la zona cerca del centro de la caja torácica, especialmente a la derecha.
- Fase terminal en el pulmón izquierdo, con una densificación extensa que ocupa completamente el pulmón.
Para el diagnóstico de neumonía por Pneumocistis jirovecii no se realiza el examen de cultivo, sino que se realiza una investigación microscópica directa:
- En una muestra de BAL (lavado broncoalveolar) o
- En una biopsia de pulmón con varias tinciones (Giemsa o Gomori Groccot, que es una tinción específica para el hongo, se destaca con un color oscuro)
La fluorescencia con anticuerpos marcados con sustancias fluorescentes es la prueba de referencia.
Las investigaciones en PCR (a través de la amplificación génica) no se han convertido en un estándar en la actualidad.
Diagnóstico de infección por Legionella pneumophila
1) Lo primero que se debe hacer en caso de sospecha de legionelosis es la investigación del antígeno urinario (LPS), éste:
- Es muy abundante en la superficie de la Legionella
- Unos pocos días después del inicio de la enfermedad comienza a ser expulsado a través de las orinas, este proceso dura varias semanas o meses
Hay algunos métodos muy rápidos para demostrar la presencia o ausencia del LPS a través de una prueba inmunoenzimática en unas pocas gotas de orina: se utilizan anticuerpos dirigidos contra el LPS junto con la mieloperoxidasa, así que si el antígeno está presente se une al anticuerpo.
La consecuencia es la activación de la enzima.
Este examen tiene una sensibilidad muy alta (capacidad de identificar a las personas enfermas) y es fundamental para el diagnóstico.
2) En el examen microscópico la Legionella es muy difícil de ver: es una Gram negativa de forma alargada, muy fina y poco coloreada.
3) Si la carga microbiana (cantidad de bacterias) en la muestra tomada es alta, en el examen de cultivo hay pequeñas colonias translúcidas que crecen en tiempos suficientemente largos.
4) La búsqueda de los anticuerpos en 2 muestras a distancia de 10 días, mediante la prueba ELISA o la inmunofluorescencia directa.
5) La investigación de DNA de la Legionella en los restos celulares del esputo o de un lavado bronquial mediante la PCR
Diagnóstico de neumonía lobar
La neumonía lobar suele ser causada por el Streptococcus pneumoniae o por el Haemophilus influenzae.
Desde el punto de vista microscópico es la típica neumonía en la que la inflamación provoca opacidad al nivel de los alvéolos.
En la imagen de abajo, a la derecha se ve una figura con la alteración del tejido pulmonar, en rojo está la parte afectada de la enfermedad que causa:
- Un estancamiento significativo
- La alteración de la estructura pulmonar
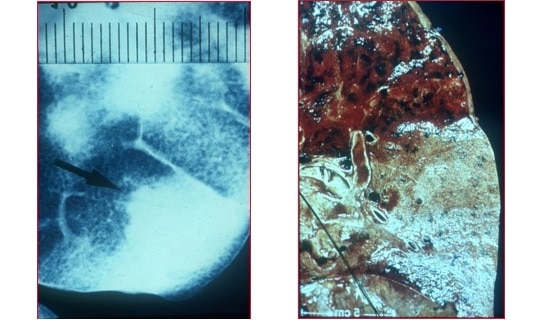
© Massimo Defilippo
A la izquierda está en cambio la imagen microradiográfica obtenida de la radiografía de la extracción de una parte de tejido pulmonar.
Aquí notamos:
- La sustitución del aire dentro de los alvéolos por material inflamatorio y necrotizado
- El broncograma aéreo rodeado de las opacidades alveolares que son:
- Homogéneas
- Con márgenes extremadamente matizados
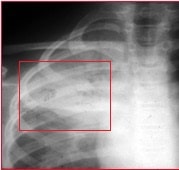
© Massimo Defilippo
A la derecha hay una radiografía de la neumonía lobar que afecta el ápice del pulmón derecho.
Se observa:
- La delimitación en las fisuras intralobares
- El signo típico del broncograma aéreo
En la imagen de abajo hay una importante afectación pulmonar del lóbulo superior, a la izquierda se percibe fácilmente la subdivisión delimitada por la fisura entre los lóbulos pulmonares.
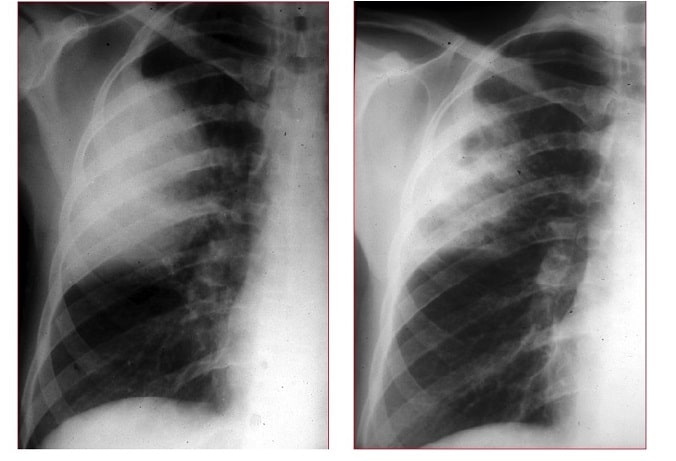
© Massimo Defilippo
En la imagen de la derecha:
- Las áreas de opacidad son relativamente homogéneas
- En su porción más medial(central) se ven los signos del broncograma aéreo
Durante la evolución de la neumonía, las características de la opacidad son iguales, incluso se ve aún mejor la limitación entre el lóbulo afectado y el lóbulo sano.
Sin embargo, la imagen derecha se caracteriza por la aparición de áreas de radiotransparencia periféricas (más oscuras), que indican un alveólograma aéreo.
El paciente responde al tratamiento y lentamente la radiografía vuelve normal, así que:
- El tratamiento era correcto,
- La interpretación de la opacidad era la confirmación.
Esta imagen también podía documentar también un cáncer de pulmón.
Por supuesto, sólo la neumonía mejora con el tratamiento antibiótico.
El médico recomienda repetir la radiografía hasta que se note la desaparición completa de la densificación pulmonar.
Un error frecuente es comparar los síntomas del paciente y las radiografías anteriores, de hecho, la imagen radiográfica mejora más tarde con respecto al paciente.
El retraso es de unos días, a veces hasta una semana, por lo tanto no es útil repetir la radiografía 2 días después del inicio del tratamiento con antibióticos, especialmente si el paciente es joven porque absorbe innecesariamente los rayos X.
Hay que esperar una semana para repetir la radiografía.
Hay, sin embargo, excepciones: para un paciente en cuidados intensivos, para comprender la evolución en poco tiempo, se puede repetir el examen radiológico incluso después de unos días.
Para cerciorarse desde un punto de vista radiológico de que de la neumonía se ha curado, el médico prescribe una radiografía por lo menos 2-3 semanas después del primer examen.

