El dolor de cadera puede curarse de manera eficaz por medio de un tratamiento de medicina convencional, pero si el dolor no desaparece es posible optar por uno de los muchos tratamientos naturales que han ayudado a resolver este problema en muchas personas. Estos métodos incluyen ejercicios, terapias manuales y una alimentación sana.
Los médicos suelen concentrar su atención en aliviar los síntomas, mientras que los tratamientos naturales intentan detectar y eliminar la causa.
La buena noticia es que en muchos de mis pacientes el dolor ha desaparecido gracias a ejercicios a los cambios realizados en la alimentación.
Estas medidas son sencillas y gratuitas, pero el paciente debe seguir poniendo de su parte para obtener los mejores resultados.
Causas del dolor en la cadera derecha o izquerda
Las causas del dolor en la cadera, la ingle o el muslo derecho o izquierdo son las mismas.
Los trastornos que afectan a la articulación de la cadera son:
- Artritis
- Desgarro del labio acetabular
- Necrosis avascular de la cabeza femoral
- Hernia inguinal
- Pubalgia
- Osteítis de pubis
- Artrosis de cadera
- Tumor
- Desgarro musculaar
- Infecciones en prótesis
- Fractura
- Luxación
- Displasia del desarrollo de cadera

© Massimo Defilippo
1) Artrosis de La arrcadera
La artrosis es un proceso de envejecimiento que comienza con el desgaste del cartílago en las articulaciones. El cartílago sano es un amortiguador entre los huesos de una articulación.
Cuando se desarrolla la artrosis, el cartílago se reduce, aparecen espolones óseos alrededor de la articulación.
Síntomas
Las personas suelen subestimar la artrosis, de hecho, la mayoría de las personas que padecen esta enfermedad no presenta síntomas.
Según la medicina convencional, los síntomas son:
- Dolor de leve a grave en la articulación, especialmente tras un uso excesivo o tras un periodo de tiempo de inactividad prolongada, como por ejemplo permanecer sentados durante mucho tiempo.
- El dolor puede irradiarse hasta debajo de la rodilla, ya que sigue el curso del nervio safeno (Khan – 2004)
- Rigidez y limitación de movimiento especialmente por la mañana
- Debilidad de los músculos que rodean la articulación
- Deformidad de la articulación
Tratamiento
No existe un tratamiento para detener la pérdida de cartílago o reparar el cartílago dañado.
El objetivo del tratamiento es reducir la inflamación y el dolor en las articulaciones para mejorar la función articular.
El auto-tratamiento incluye: plantillas ortopédicas, bastones, muletas, pérdida de peso, actividad física y hielo.
Los fármacos más eficaces son los antinflamatorios no esteroideos (como por ejemplo Neobrufen) y el paracetamol (Hochberg – 2012).
El tratamiento médico consiste en:
- Fisioterapia con ejercicios (Bennel 2013)
- Inyecciones de cortisona o ácid hialurónico (Rivera – 2016)
- Practicar ejercicio físico de baja intensidad y con regularidad (por ejemplo, caminar, estiramientos, natación, yoga)
- En los casos más graves, la intervención quirúrgica
2) Cáncer de hueso
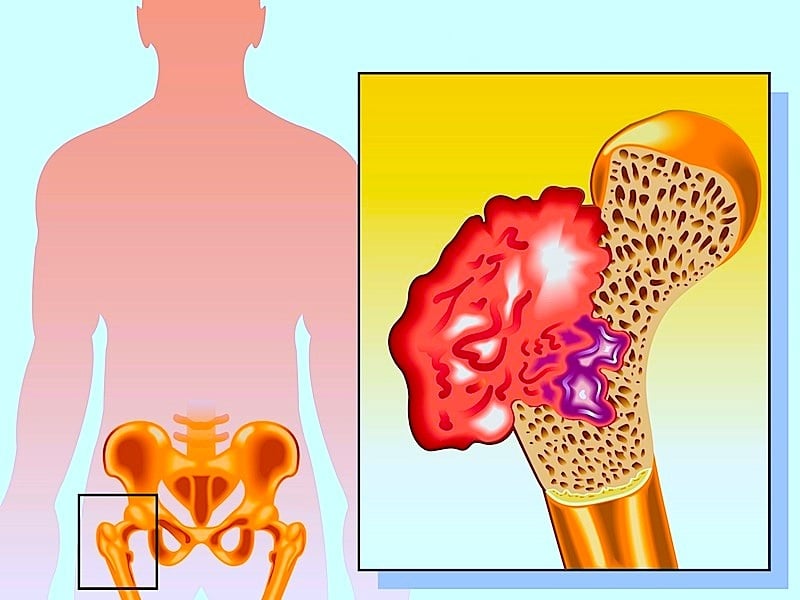
© fotolia.com
El cáncer de hueso, o los que se extienden al hueso pueden provocar dolor en las caderas, así como en otros huesos del cuerpo.
Síntomas
Los síntomas del osteosarcoma varían en relación a la ubicación y tamaño del tumor.
Entre los síntomas principales se encuentran:
- Dolor en la zona del tumor
- Hinchazón
- Fracturas óseas (en raras ocasiones),
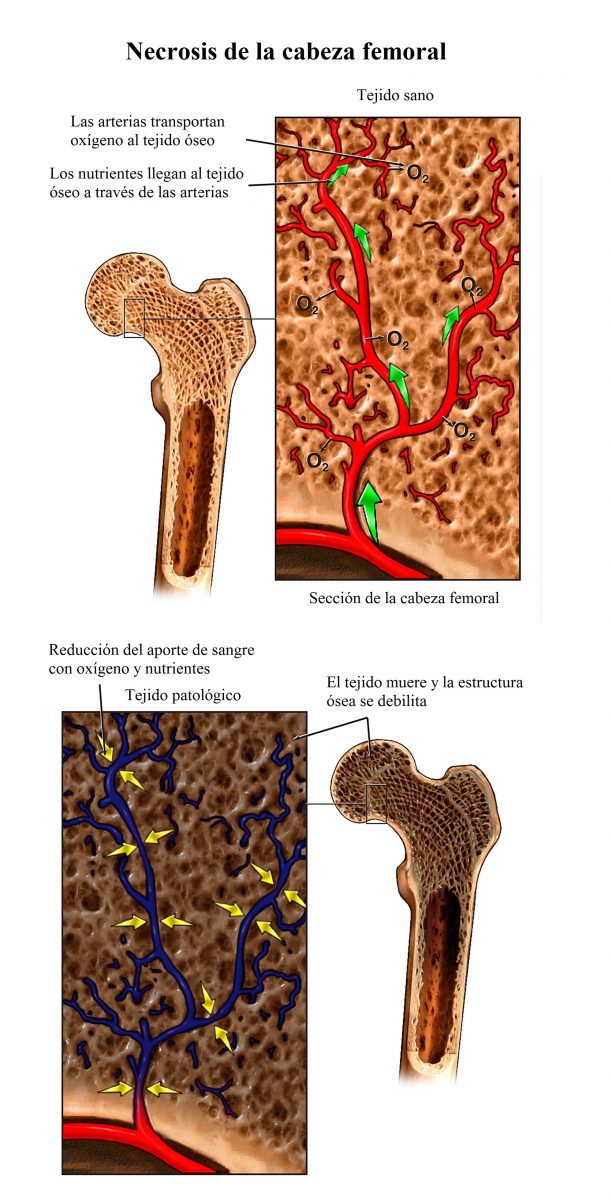
3) Necrosis avascular de la cabeza de fémur
La necrosis aséptica de la cadera consiste en la muerte de tejido óseo de la cabeza del fémur debido a un flujo sanguíneo insuficiente. Algunos huesos tienen un suministro de sangre insuficiente.
Si las arterias que alimentan la cabeza femoral se dañan, el riesgo de necrosis avascular aumenta.
Los hechos más frecuentes que provocan la necrosis son la fractura del fémur superior y la luxación de cadera.
© alamy.com
Síntomas
El dolor de ingle es el síntoma más frecuente, especialmente al permanecer de pie.
El dolor de glúteos y la cojera son otros síntomas comunes.
Tratamiento
Algunso de los tratamientos son:
- Medicamentos analgésicos o antiinflamatorios
- Empleo de muletas
- Ondas de choque (Wang et Al. – 2015)
- Tratamiento con cámara hiperbárica (Camporesi et Al. – 2010)
- Intervención quirúrgica
Existen varios procedimientos quirúrgicos para el tratamiento de la necrosis avascular de la cadera.
Los injertos óseos, la descompresión de la parte interna del hueso, la osteotomía y la prótesis de cadera son las opciones disponibles.
4) Desgarros musculares
Las actividades deportivas pueden provocar una lesión en los músculos y en la cadera.
Los músculos más afectados son el cuádriceps y los aductores (en la cara interior del muslo).
Síntomas
Los síntomas típicos son:
- Dolor
- Limitación de movimiento
- Contracción muscular
- Debilidad de los músculos de la cadera
Tratamiento
Entre los remedios caseros se encuentran:
- Reposo
- Hielo
- Elevación de la pierna afectada
- Medicamentos antinflamatorios sin receta médica
Los fármacos para el dolor que suele recetar el médico son la aspirina o ibuprofeno.
La fisioterapia es un tratamiento excelente en caso de desgarro muscular, especialmente la Tecarterapia, la terapia con láser y los ultrasonidos, ya que ayudan a absorber el hematoma, reconstruir las fibras dañadas y evitar la formación de una cicatriz fibrosa rígida.
5) Lesión del labrum acetabular de la cadera
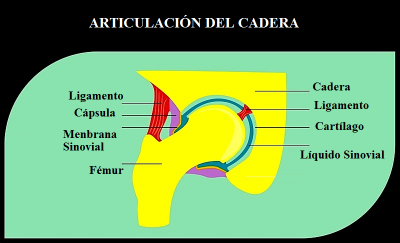
© udaix – bigstockphoto.com
El desgarro del labio del acetábulo es un daño del cartílago dentro de la articulación.
El borde exterior del acetábulo presenta una estructura fibrocartilaginosa que tiene la forma de un anillo.
Causas
Además del desgaste gradual, los traumatismos pueden provocar un desgarro del labio acetabular, como por ejemplo:
- Una torsión fuerte
- Un accidente de coche
- Choque femoroacetabular
Signos y síntomas del desgarro del labio acetabular
- El dolor aparece en la parte anterior de la articulación de la cadera.
- El dolor puede irradiarse hasta el glúteo o a la parte externa de la cadera.
- Ruido similar a un «clic» al realizar movimientos
- Rigidez o reducción de la amplitud del movimiento
Tratamiento
La elección del tratamiento depende de la gravedad de los síntomas.
Algunas personas se recuperan en pocas semanas gracias a la fisioterapia (Liem – 2014), mientras que otras requieren cirugía artroscópica para curar o eliminar la parte lesionada del labio acetabular.
6) Infección de prótesis de cadera
La infección de la nueva articulación es una complicación grave, por lo tanto, puede ser necesario remover el implante y colocar una nueva prótesis.
Las infecciones pueden producirse:
- En los días y semanas después de la cirugía (infección temprana)
- Después de unos años (infección tardía)
Para reducir el riesgo de infección, el médico puede recetar antibióticos antes de realizar otras cirugías invasivas (por ejemplo, un implante dental o una colonoscopia).
7) Luxación de la cadera
Una luxación de cadera se produce cuando la cabeza del fémur se desplaza de su posición anatómica dentro de la cavidad de la pelvis (acetábulo).
Estas dos partes forman la articulación de la cadera.
La luxación de cadera es relativamente poco frecuente y va acompañada de lesiones graves, como por ejemplo fracturas pélvicas.
Síntomas
Entre los síntomas, se encuentran:
- Dolor en la cadera
- Imposibilidad de mover el muslo
- La cadera aparece deformada
Tratamiento
Lo primero que hay que hacer es reducir la luxación, es decir, el cirujano ortopédico debe manipular la cadera para recolocarla en su posición anatómica.
Si la reducción de la luxación no funciona, puede que el paciente necesite una intervención quirúrgica. Se requiere una reducción abierta (mediante una intervención quirúrgica) en caso de fractura del muslo o de los huesos pélvicos.
8) Fractura de la cadera
La fractura de la parte superior del fémur es la ruptura del hueso del muslo que se encuentra justo debajo de la articulación de la cadera.
La articulación de la cadera consta de la cabeza femoral y el acetábulo de la pelvis.
Las fracturas de la cadera suelen producirse en el cuello del fémur.
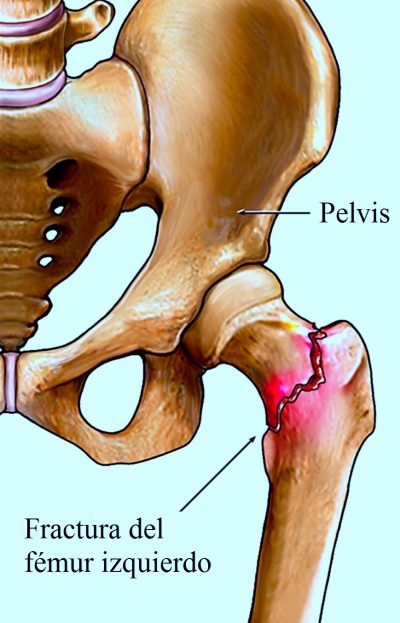
© alamy.com
Síntomas
Entre los síntomas se encuentran:
- Dolor en la cadera
- Dificultad o incapacidad para ponerse de pie, caminar o mover la cadera
La pierna tiene una apariencia anormal (parece más corta y rotada hacia afuera).
Tratamiento
El objetivo del tratamiento es volver a caminar los antes posible, a medida que el hueso afectado se recupera.
Para los pacientes mayores, permanecer en la cama durante muchos días puede provocar complicaciones graves.
Con frecuencia, el tratamiento consiste en una intervención quirúrgica para realinear y soldar los fragmentos de hueso.
9) Displasia congénita de cadera
La displasia congénita de cadera es un trastorno del desarrollo de la articulación de la cadera.
Si la displasia congénita de cadera se diagnostica y se trata a tiempo en los recién nacidos, el resultado suele ser excelente.
Por el contrario, si se retrasa el tratamiento, este es más complejo y tiene menos posibilidades de éxito.
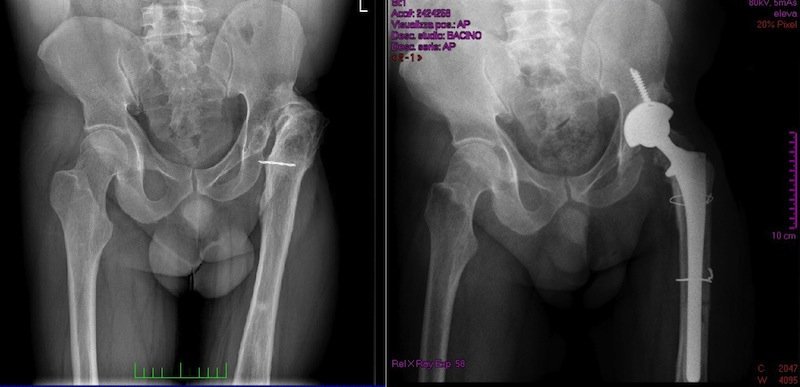
© Massimo Defilippo
Síntomas
- Dolore en la ingle y en la parte lateral de la cadera
- Limitación del movimiento del muslo
Los primeros signos clínicos de displasia congénita de cadera se identifican durante el examen del recién nacido.
Tratamiento para la displasia congénita de cadera
El objetivo es reposicionar correctamente la articulación de la cadera.
La cadera puede colocarse en su posición correcta con la ayuda de un aparato ortopédico que hace que las piernas del niño permanezca separadas.
10) Hernia inguinal
La hernia inguinal es un trastorno de la pared abdominal que puede provocar dolor en la parte anterior de la cadera.
La hernia inguinal se produce debido a una lesión o debilidad en la zona donde terminan los músculos de la pared abdominal.
Otras causas del dolor de cadera en el lado derecho o izquierdo
- Enfermedad de Legg-Calvé-Perthes (en los niños)
- Pubalgia: inflamación del hueso púbico en el la región en que los músculos abdominales o los abductores se introducen en el hueso
- Osteomielitis (infección en el hueso)
Dolor en la cadera y en la pierna
Existen varios trastornos que pueden provocar dolor en la cadera y en la pierna:
- Artrosis, degeneración de la articulación
- Artrtitis, es decir una inflamación de la articulación de la cadera
- Lesiones musculares
- Embarazo (el útero ejerce presión sobre los nervios, provocando dolor)
- Síndrome piriforme, puede provocar la inflamación del nervio ciático
- Ciática, es decir, la inflamación del nervios ciático provocada por una compresión del nervio
- Meralgia parestésica, la presión ejercida sobre el nervio femoral lateral provoca ardor y pérdida de la sensibilidad en la parte lateral de la cadera y del muslo
Dolor en la cadera y medicina natural
Una falla de la medicina convencional es el exceso de exámenes diagnósticos cuando el paciente no ha sufrido un traumatismo.
A menudo, se le dá más importancia a los resultados de exámenes como la resonancia magnética o la radiografía que a el examen físico.
En realidad, es mucho más importante realizar un examen físico escrupoloso ya que las lesiones articulares o la degeneración de las articulaciones no suelen provocar síntomas y el dolor puede tener otras causas.
Por ejemplo,investigaciones científicas muestran que gracias a un programa de fortalecimiento en ciertos músculos específicos, es posible reducir los síntomas en los pacientes padecen una lesión en labrum acetabular (Cashman et al. – 2014).
Estos músculos son:
- Abductores de la cadera (especialmente el glúteo medio)
- Tensores de la fascia lata
- Rotadores externos (por ejemplo el piriforme)
Por lo tanto, aunque el paciente tenga una lesión, el dolor tiene otra causa. De lo contrario, el dolor se sentiría incluso al realizar ejercicio.
La alimentación también es muy importante en este caso.
Todos saben de la existencia de las alergias alimentarias, pero muchos piensan que los trastornos articulares no dependen de los alimentos consumen las personas.
Mientras que, en realidad, según la dieta del grupo sanguíneo, la colitis puede provocar dolor de cadera.
Los alimentos que suelen provocar esta enfermedad son la leche y los productos lácteos, pero además de estos, para cada persona existe algún alimento específico que no toleran.
Artículos Relacionados:
Bibliografía
- Extracorporeal shockwave therapy for avascular necrosis of femoral head. Wang CJ1, Cheng JH2, Huang CC3, Yip HK4, Russo S5. Int J Surg. 2015 Dec;24(Pt B):184-7.
- Camporesi EM1, Vezzani G, Bosco G, Mangar D, Bernasek TL. J Arthroplasty. 2010 Sep;25(6 Suppl):118-23. Hyperbaric oxygen therapy in femoral head necrosis.
- Hochberg MC, Altman RD, April KT, Benkhalti M, Guyatt G, McGowan J, Towheed T, Welch V, Wells G, Tugwell P, American College of Rheumatology 2012 recommendations for the use of nonpharmacologic and pharmacologic therapies in osteoarthritis of the hand, hip, and knee. Arthritis Care Res (Hoboken). 2012 Apr;64(4):465-74.
- Arthritis Care Res (Hoboken). 2012 Apr; 64(4):465-74.
- Bennell K. Physiotherapy management of hip osteoarthritis. J Physiother. 2013 Sep; 59(3):145-57.
- Exercise for osteoarthritis of the hip. Fransen M, McConnell S, Hernandez-Molina G, Reichenbach S. Cochrane Database Syst Rev. 2014 Apr 22; (4):CD007912.
- Bennell KL, Buchbinder R, Hinman RS. Physical therapies in the management of osteoarthritis: current state of the evidence. Curr Opin Rheumatol. 2015 May; 27(3):304-11.
- Rivera F. Single intra-articular injection of high molecular weight hyaluronic acid for hip osteoarthritis. J Orthop Traumatol. 2016 Mar; 17(1):21-6.
- A. M. Khan, E. McLoughlin, K. Giannakas, C. Hutchinson, and J. G. Andrew. Hip osteoarthritis: where is the pain? Ann R Coll Surg Engl. 2004 Mar; 86(2): 119–121.
- Nunley RM, Prather H, Hunt D, Schoenecker PL, Clohisy JC. Clinical presentation of symptomatic acetabular dysplasia in skeletally mature patients. J Bone Joint Surg Am. 2011 May; 93 Suppl 2():17-21.
- Stephanie Pun. Hip dysplasia in the young adult caused by residual childhood and adolescent-onset dysplasia. Curr Rev Musculoskelet Med. 2016 Dec; 9(4): 427–434.
- Liem BC, Loveless MS, Apple EL, Krabak BJ. Nonoperative management of acetabular labral tear in a skeletally immature figure skater. PM R. 2014 Oct;6(10):951-5.
- Narveson JR, Haberl MD, Grabowski PJ. Management of a Patient With Acute Acetabular Labral Tear and Femoral Acetabular Impingement With Intra-articular Steroid Injection and a Neuromotor Training Program. J Orthop Sports Phys Ther. 2016 Nov;46(11):965-975.
- Dwyer MK, Lewis CL, Hanmer AW, McCarthy JC. Do Neuromuscular Alterations Exist for Patients With AcetabularLabral Tears During Function? Arthroscopy. 2016 Jun;32(6):1045-52.
- Cashman GE1, Mortenson WB, Gilbart MK. Myofascial treatment for patients with acetabular labral tears: a single-subject research design study. J Orthop Sports Phys Ther. 2014 Aug;44(8):604-14.

