Consecuencias y riesgos del infarto de miocardio
© fotolia.com
El tejido cardíaco dañado conduce los impulsos más despacio con respecto a lo normal. Esta diferencia en la velocidad de conducción de los impulsos puede desencadenar una arritmia que en algunas personas representa la causa de la muerte. La arritmia más grave es la fibrilación ventricular: un ritmo cardíaco muy rápido e irregular que representa la causa principal de paro cardíaco repentino.
Otra arritmia peligrosa es la taquicardia ventricular: suele provocar una frecuencia cardíaca rápida que impide al corazón de bombear la sangre de manera eficiente a las distintas partes del cuerpo. Esto puede causar la disminución del gasto cardíaco y la bajada peligrosa de la tensión sanguina que puede aumentar más la isquemia coronaria y la extensión del infarto.
Arritmia: se aprecia en más del 90% de los pacientes. Durante la evolución del infarto pueden apreciarse bradicardia o latidos ventriculares ectópicos (prematuros).
Los trastornos de conducción pueden deberse a daños en:
- Nodo sinoauricular
- Nodo auriculoventricular
- Tejido especializado de conducción
Las arritmias graves en las primeras 72 horas representan la principal causa de muerte e incluyen:
- Taquicardias frecuentes que reducen el gasto cardíaco
- Taquicardias ventriculares
- Fibrilación ventricular
Insuficiencia cardíaca: se aprecia en alrededor de 2/3 de los pacientes ingresados con un infarto agudo de miocardio. En general se aprecia una disfunción del ventrículo izquierdo con:
- Disnea
- Sibilancias inspiratorias en la base del pulmón
- Hipoxemia (reducida cantidad de oxígeno en la sangre)
Los signos clínicos dependen de:
- Extensión del infarto
- Entidad de la reducción del gasto cardíaco
La mortalidad depende de la gravedad de la insuficiencia cardíaca.
Reducción de oxígeno en la sangre – normalmente se aprecia junto al infarto agudo de miocardio, se debe al aumento de la presión auricular izquierda con una alterada proporción entre ventilación y perfusión en los pulmones, edema pulmonar intersticial y colapso pulmonar.
Presión baja: en el infarto agudo de miocardio esta puede deberse a:
- Reducido llenado ventricular
- Pérdida de la fuerza de contracción que se debe a un daño cardíaco extendido
En general, la reducción de llenado ventricular se debe a la reducción de la cantidad de sangre en las venas que vuelve al corazón. Se aprecia sobre todo en los pacientes que se someten a un tratamiento diurético, pero puede ser la consecuencia de un infarto del ventrículo derecho.
El choque cardiogénico es una reducción de la funcionalidad cardíaca caracterizada por:
- Presión baja
- Frecuencia cardíaca elevada
- Reducida producción de orina
- Confusión mental
- Sudoración excesiva
- Manos y pies fríos
La tasa de mortalidad es superior al 65%.
Suele estar asociado a infarto anterior extenso, en el que por lo menos del 40% del miocardio del ventrículo izquierdo no funciona.
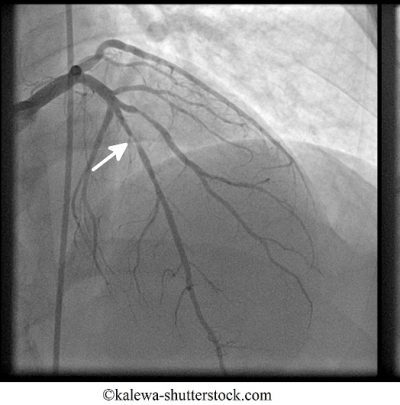
Oclusión de la arteria coronaria – © shutterstock.com
Isquemia recurrente – La isquemia se puede desarrollar sin síntomas en alrededor de 1/3 de los pacientes y conlleva un aumento del riesgo de reincidencia de infarto.
Insuficiencia del músculo papilar: se aprecia en alrededor del 35% de los pacientes. Además, se puede desarrollar una regurgitación mitral permanente que se debe a una cicatriz del músculo papilar.
Rotura del corazón – puede ocurrir en tres zonas:
- Músculo papilar
- Tabique interventricular
- Pared ventricular
La rotura del músculo papilar suele deberse a un infarto inferoposterior que procede de una obstrucción de la arteria coronaria derecha. Esta produce una insuficiencia mitral aguda y grave, en general ocurre junto a un edema pulmonar.
La rotura de la pared es más frecuente en las mujeres, se caracteriza por una repentina reducción de la presión arterial y acumulación de líquido en el pericardio.
Casi siempre causa la muerte del paciente.
Aneurisma ventricular: es frecuente, sobre todo en caso de infarto transmural (normalmente anterior) con la parte residual de miocardio que funciona.
El aneurisma puede desarrollarse en pocos días, semanas o meses.
No se rompe, pero puede causar:
- Arritmias ventriculares frecuentes
- Gasto cardíaco reducido
Otras complicaciones del aneurisma ventricular son los coágulos murales y la embolización sistémica.
Trombosis mural: se aprecia en alrededor del 20% de los pacientes con infarto agudo de miocardio (60% de los pacientes con infartos anteriores extensos).
El 10% de los pacientes con trombosis del ventrículo izquierdo desarrolla por lo menos un coágulo.
El riesgo es mayor durante los primeros 10 días, pero persiste durante al menos tres meses.
Pericarditis: se aprecia en 1/3 de los pacientes con infarto agudo transmural, 24-96 horas después del infarto.
Síndrome de Dressler – se desarrolla en algunos pacientes algunos días, semanas o meses después de un infarto agudo.
Se caracteriza por:
- Fiebre
- Pericarditis
- Derrame pericárdico
- Pleuritis
- Derrame pleural
- Dolores articulares
El diagnóstico diferencial con una reincidencia de infarto puede ser difícil, pero en este caso las enzimas cardíacas permanecen normales.
Asinergia ventricular: se puede apreciar en el infarto agudo de miocardio debido a la alternancia entre miocardio normal y anormal (que no se contrae o si la contracción es parcial).
En caso de infartos múltiples, el miocardio se contrae parcialmente con frecuencia.
En caso de insuficiencia cardíaca con bajo gasto cardíaco y congestión pulmonar se habla de cardiopatía isquémica.
Consecuencias del infarto
El tamaño de la cicatriz que se forma para sanar el corazón depende de la extensión del tejido necrótico.
Las células musculares cardíacas no se reproducen, entonces el daño es irreversible.
La cicatriz es una zona de tejido miocárdico que no se contrae, entonces si es muy extendida puede causar una pérdida considerable de la fuerza con la que se bombea la sangre.
Además, la cicatriz es una zona con menor resistencia, por lo tanto al bombear la sangre en los ventrículos puede producirse un desplazamiento hacia el exterior que puede provocar:
- Aneurisma
- Rotura del corazón
En los primeros seis meses después de un infarto no se pueden efectuar tratamientos de odontología.
- Infarto de miocardio: factores de riesgo y causas
- Infarto intestinal o isquemia: causas y síntomas
- Síntomas del infarto miocárdico

