A síndrome da dor femoropatelar é uma disfunção que envolve a articulação entre o fémur e a rótula, é caracterizada por dor entre os dois ossos, em particular, na zona lateral.
| INDICE |
Durante a flexão do joelho, a rótula desliza sobre um canal chamado fossa intercondilar que se adapta à forma da patela, deste modo, o movimento vem em maneira fluida e sem dor, com o mínimo atrito possível.
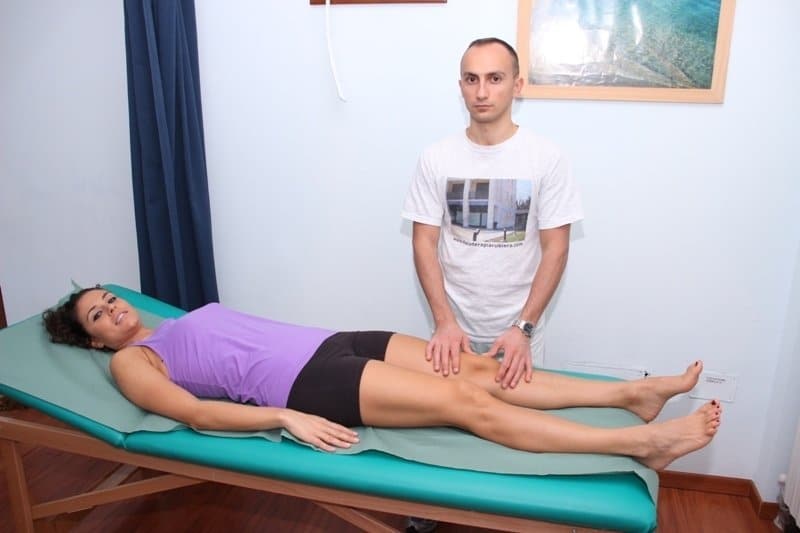
Mobilização da rotùla è teste para a síndrome fêmoro-patelar – © Massimo Defilippo
Uma alteração anatômica, como uma rotação da tíbia ou um joelho valgo pode alterar a biomecânica e criar as condições para o aparecimento dessa síndrome.
Nesta doença, a patela é desolcada lateralmente respeito à sua área anatómica e durante o movimento se arrasta contra o côndilo femoral com uma fricção considerável.
Este síndrome pode ser causada por alterações ósseas, traumatismos ou por retracções / frouxidão do tecido mole, neste último caso, falamos de hiperpressão patelar.
A síndrome fêmoro-patelar do joelho é devido a inflamação e redução da cartilagem articular entre os dois ossos que aqui é particularmente volumosa, com uma espessura de cerca de 5/6 mm.
Entre os pacientes da clínica com um desconforto no joelho, cerca de 25% relataram esta doença.
Afeta principalmente mulheres e atletas, especialmente corredores e saltadores que sobrecaregam a articulação com flexão repetida do joelho.
Este desalinhamento pode ser causada por vários fatores:
1. Rotação interna ou rotação externa do fêmur ou tíbia,
2. Valgo do joelho,
3. Aplasia dos côndilos do fêmur, um pré-requisito para a subluxação da patela,
4. Hipoplasia ou displasia da patela,
5. Alteração na forma da patela,
6. Pé pronado,
7. Ângulo “Q” (o ângulo entre duas retas imaginárias desenhadas: Primeira a partir da espinha ilíaca anterior superior ao centro da rótula e a segunda a partir do centro da rótula para a tuberosidade da tíbia) maior que 10° nos machos e 15° nas fêmeas,
8. Trauma direto ou indireto,
9. Fraqueza do músculo vasto medial em relação ao vasto lateral,
10. Retração da banda Iliotibial, músculo bíceps femoral ou retináculo lateral da patela.
Quais são os sintomas da síndrome femoropatelar?
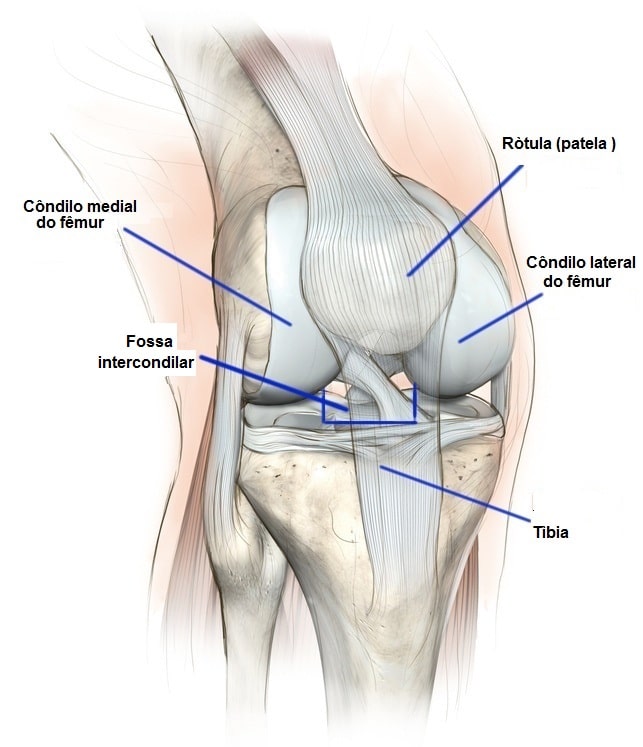
Vista frontal do joelho com o tendão patelar em transparência. – © fotolia.com
O sintoma mais importante é a dor no joelho sempre presente entre a patela e o fêmur, particularmente na área lateral do joelho em flexão ou ao levantar-se depois de estar sentado por muito tempo, o movimento também pode causar crepitação articular.
Em alguns casos, você pode encontrar uma hidrartrose (acumulação de líquido seroso numa articulação) ou inflamação das estruturas posteriores e supra-patelares: bursa, tecido adiposo, ecc..
A dor referida pode ser sentida até mesmo na parte de trás da coxa ou do joelho.
Alguns pacientes que não iniciam imediatamente a terapia, evoluem para uma rigidez e limitações articulares, além de atrofia do quadríceps.
Não há sintomas em repouso.
Como é o exame clínico da síndrome femoropatelar?
É necessário que o diagnóstico seja feito por um médico especialista que após verificar o historico mèdico do paciente aperte o joelho procurando a localização exata das pontadas e do inchaço.
O diagnóstico diferencial é feito para distinguir esta síndrome da tendinite e condromalácia patelar.
Uma atenta observação cuidadosa do joelho ao dobrar poderia mostrar um deslocamento lateral da patela.
Se compara a perna saudável com a doente para ver as diferenças na posição ortostática ou bípede durante a deambulação.
Subsequentemente, o médico irá realizar o teste de compressão, que  vai pressionar a patela, enquanto o joelho está em màxima extensão e màxima flexão possível, o teste é positivo quando se sentem ruídos ou dor na articulação, quadro compatível com o desgaste da cartilagem.
vai pressionar a patela, enquanto o joelho está em màxima extensão e màxima flexão possível, o teste é positivo quando se sentem ruídos ou dor na articulação, quadro compatível com o desgaste da cartilagem.
Se o doente apresenta sintomas durante a flexão ou alongamento do quadríceps pode estar sofrendo de síndrome femoropatelar, em caso de dúvida, o especialista pode prescrever uma placa lateral na perna dobrada sobre a coxa em ângulos diferentes ou uma ressonância magnética que também mostre qualquer redução da cartilagem.
O que fazer? Qual é o tratamento mais adequado para síndrome femoropatelar?
Em casos graves, com luxação patelar ou mau alinhamento devido a malformações ósseas, podem ser encaminhados para uma cirurgia, mas se a rolagem externa da patela é apenas devido a um desequilíbrio dos músculos e tendões, o tratamento é conservador com fisioterapia e exercícios na academia.
O tratamento que indicará o especialista é personalizado de acordo com a dor e a capacidade de fazer exercícios de fortalecimento muscular.
O objetivo do tratamento é reduzir a dor e a inflamação, a recuperação da função do joelho, o realinhamento da patela, o fortalecimento muscular mirado e o retorno as atividades esportivas para os atletas.
Na fase aguda, você tem que manter o membro em repouso, evitando exercícios e atividades que exacerbam a dor, você pode fazer crioterapia por alguns dias e manter a perna levantada.
Os Antiinflamatórios não esteróides se podem tomar para reduzir os sintomas temporariamente.O médico pode prescrever um órtese que segure a patela centrada dentro da fossa intercondilar e, possivelmente, um bandagem tipo McConnell, que universalmente não é considerado capaz de manter a patela no eixo.
As palmilhas ortopédicas podem ser úteis para quase todas as doenças dos membros inferiores, uma vez que corrige o excesso de pronação do tornozelo ou dá um apoio a nível da fáscia plantar para pés normais ou cavos.
Após os primeiros 2/3 dias são indicadas terapias físicas para eliminar a dor e a inflamação,para este efeito, os melhores resultados são obtidos com o terapia magnetica e T.E.C.R. ®.
Se o paciente não pode dobrar o joelho por causa da dor, é recomendado um tratamento de manutenção de tropismo que actua sobre os músculos do quadril e do tornozelo, além de toda a perna saudável.
Kinesio Taping para a síndrome femoropatelar: Ação: estabilizador. Forma: Uma tira de” I”. Comprimento: 15cm. Colocar o joelho em 20-30° de flexão e ancorar a porção central da fita sobre o bordo exterior da patela. Aplicar os extremos da fita com tensão de 25-50% passando acima e abaixo da rótula, para o interior do joelho.
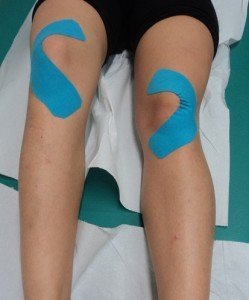
Kinesio Taping para a síndrome fêmoro-patelar – © Massimo Defilippo
Assim que o paciente é capaz de realizar os exercícios na academia, se pode iniciar um programa de alongamento e tonificação de seus músculos, especialmente vasto medial na parte oblíqua.
Após o aquecimento è suficiente começar a esticar o músculo tríceps sural (gastrocnêmio e sóleo) porque isso mantem a retração do pé pronado agravando o quadro clínico.
Se a pronação do pé é a causa da síndrome fêmoro-patelar, o cirurgião ortopédico pode prescrever uma órtese ou sapatos adequados.
Também realiza alongamento dos músculos isquiotibiais, o tensor da fáscia lata e a banda Iliotibial .
O paciente ou o terapeuta tambèm alonga o retináculo lateral da patela que “puxa” a patela para fora do seu espaço anatômico, é necessário empurrar a patela para dentro.
O fortalecimento muscular é talvez a parte mais importante do tratamento, porque um desequilíbrio entre os músculos do quadríceps é o principal fator de lateralização da patela.
Para reforçar o VM seletivamente sem contrair o músculo vasto lateral é necessário tomar algumas precauções na execução dos exercícios.
Em primeiro lugar, o joelho não deve dobrar-se muito, o movimento deve ser realizado no intervalo de 0° -30° de flexão, que é igualmente necessário para contrair os músculos da coxa também porque ao fazer isso se relaxa o músculo vasto lateral.
A primeira fase da reabilitação deve ser feita com exercícios em cadeia cinética fechada (com o pé em uma posição fixa), ou mantendo uma posição no modo isométrico, em pé com os joelhos flexionados e com as costas contra a parede ou uma esfera do ajuste por 20/30 segundos.

Leg Press apertando a bola de borracha, max 30° de flexão. – © Massimo Defilippo
Você pode começar imediatamente com o Leg-Press e o mini-squat lembrando sempre de manter os calcanhares mais perto das pontas.
O fortalecimento muscular deve ser feito com muitas repetições e uma carga não excessiva, eu geralmente recomendo 20 repetições para cada serie.
Para manter os adutores na coxa contratos durante os exercícios aconselho de apertar uma bola de borracha entre os joelhos.
Na segunda etapa, è possivèl inserir exercícios de cadeia cinética aberta, com o pè livre de mover-se durante a execução, sempre apenas na última parte do movimento (max 30° de flexão) através da contração dos adutores e com o pé supinado.
O exercício típico que é realizado na academia são extensões das pernas, com pesos ou com uma banda elástica que tem a vantagem de tornar-se mais resistente nos últimos graus de movimento.
Alguns autores recomendam de dobrar a parte superior do corpo para a frente para excluir até mesmo o reto femoral, para usar ainda mais seletivamente o VM, prefiro evitá-lo para não causar ou agravar a dor nas costas.
Alguns ortopédico prescrevem exercícios proprioceptivos nas tábuas para fortalecer o vasto medial.
Qual é a hora de voltar ao esporte? E as atividades normais da vida diária?
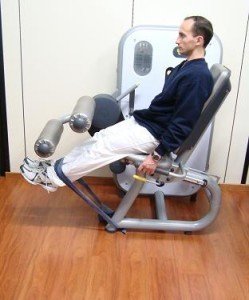
Extensão para a perna com elástico (Leg extension) – © Massimo Defilippo
Dado que não se pode estabelecer um tempo válido para todos porque cada paciente responde de forma diferente ao tratamento, para pacientes que não deveM ser operados , em geral, deve levar cerca de dois meses para eliminar a dor e voltar para as corridas, mas temos de continuar a trabalhar sobre as estruturas músculo-tendíneas e ligamentosas para evitar recorrências.
Para voltar às atividades normais com pouca ou nenhuma dor, se não estivéssemos na presença de limitação articular, leva apenas duas semanas em que é realizada a fisioterapia instrumental focada.
No caso em que o paciente não é capaz de dobrar o joelho ainda a 90° é necessário esperar mais tempo.

