A pneumonia é uma doença pulmonar caracterizada por inflamação e sintomas respiratórios.
| ÍNDICE |
Papel da radiologia no diagnóstico de pneumonia
Inicialmente e também nas fases seguintes, a pneumonia pode ser difícil de diagnosticar com
- Auscultação (para verificar qualquer ruído respiratório),
- Percussão.
A radiografia do tórax é muito mais precisa.
O papel principal da radiologia nas infecções pulmonares (comunitária, hospitalar, etc.) é o seguinte:
- Identificar a existência da infecção pulmonar com base nas opacidades da radiografia.
- Identificar o local e a extensão da inflamação; por exemplo, permite ver se afeta um lobo, um pulmão inteiro ou um segmento (parte de um lobo).
- Às vezes, existem alguns sinais radiográficos que indicam ao médico a possível causa de pneumonia.
- É útil para entender como e onde coletar o material biológico. No caso de uma infecção, pode ajudar o procedimento de diagnóstico porque evita os falsos negativos durante a broncoscopia. O pneumologista que realiza a broncoscopia e a lavagem brônquica (exame endoscópico de traqueia e brônquios) deve descer com o broncoscópio até o segmento infectado, injetar a solução salina e coletar as secreções brônquicas que foram indicadas na radiografia.
- É usada para controlar a evolução e para entender se o paciente está sarando ou se o tratamento não é eficaz. Por exemplo, as infecções fúngicas têm uma aparência radiológica muito semelhante a uma pneumonia bacteriana.
Diagnóstico radiológico de pneumonia
É preciso considerar a difusão lobar ou segmentar da inflamação, ou seja, se a infecção afeta um lobo inteiro ou um segmento inteiro.
Se a pneumonia for lobar, é delimitada pelas fissuras interlobares (sulcos que dividem o pulmão em lobos).
A consolidação pulmonar significa que os alvéolos pulmonares estão cheios de líquido inflamatório.
Na radiografia, a consolidação pulmonar corresponde a uma opacidade (área esbranquiçada).
As opacidades têm bordas matizadas (não definidas) porque são muitas, pequenas (correspondem aos alvéolos) e estão próximas umas das outras.
Visto que a pneumonia lobar afeta os alvéolos e não os brônquios, na radiografia é possível observar:
- O broncograma aéreo, ou seja, na radiografia vê-se a parte mais escura perto da coluna vertebral que corresponde aos brônquios. O ar contido nos brônquios dá essa cor à radiografia, enquanto a parte externa do pulmão é mais clara (opaca) porque os alvéolos estão cheios de líquido.
- O alveolograma aéreo corresponde à fase de cura do ponto de vista radiológico. Visto que os alvéolos estão novamente cheios de ar, lentamente a opacidade diminui e em seu lugar formam-se opacidades negativas em relação às anteriores.

© Massimo Defilippo
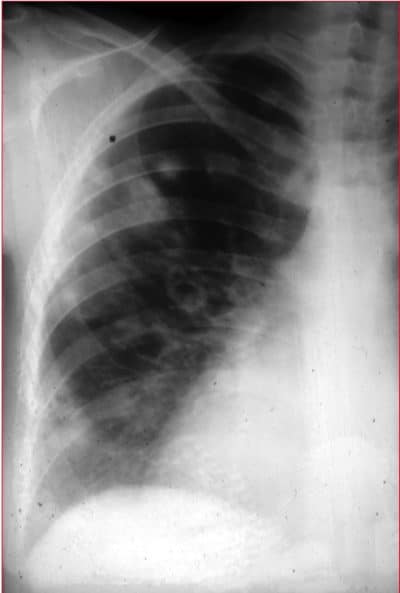
À direita observa-se uma consolidação pulmonar; é um sinal radiológico clássico que indica uma pneumonia lobar ou alveolar.
Existe uma opacidade extensa e delimitada pelas fissuras.
É possível notar o broncograma aéreo e, por isso, provavelmente a causa é uma bactéria.
Entre as opacidades, reconhece-se uma grande área radiotransparente (que absorve pouco os raios X e, portanto, é preta), que é o sinal de uma cavitação (necrose por coliquação ou coliquativa), ou seja, a desintegração do tecido orgânico.
O paciente teve:
- Uma necrose (morte de tecido) pulmonar,
- Em seguida, uma cavitação (formação de uma bolha) espontânea, que se torna cada vez mais importante ao longo do tempo.
Neste tipo de radiografia, pode-se supor que a bactéria responsável seja uma Gram negativa, mas não se pode ter certeza disso.
© Massimo Defilippo
Por outro lado, na imagem à esquerda há a expansão progressiva do surto (pequena área onde a inflamação começou) de necrose na área da opacidade.
Esta situação e a formação de abscessos pulmonares são típicas dos toxicodependentes.
A causa é a imunodepressão por HIV e as infecções recorrentes típicas dos toxicodependentes.
Os êmbolos infectados geralmente se originam a partir deste quadro radiológico.
Também pode haver:
- Opacidades em ambos os pulmões,
- Ao redor da área há um leve aumento da densidade do tecido pulmonar.
Neste caso, vê-se ainda a figura pulmonar adjacente.
Em radiologia, isso é chamado de opacidade em vidro fosco ou opacidade intersticial mínima e representa uma cavidade, é radiotransparente.
O conjunto desses dois sinais pode indicar uma pneumonia por fungos, muitas vezes causada por Aspergillus no paciente imunodeprimido, mas é sempre uma suposição.
Também na tomografia computadorizada, o mesmo indivíduo mostra opacidades com uma forma nodular, mais ou menos extensa, com ao redor:
- Áreas com opacidade em vidro fosco graduada,
- Pequenas concentrações periféricas com cavidades.

© Massimo Defilippo
A morte pode ocorrer em pacientes hospitalizados em terapia intensiva para câncer ou após um transplante de medula, se pegarem esse tipo de pneumonia.
Não é um evento raro.
Mesmo que o paciente esteja em uma sala estéril, esta patologia pode aparecer e, sem o tratamento adequado, o paciente pode morrer.
Por este motivo, a radiografia é essencial para reconhecer rapidamente esses elementos de diagnóstico.
Exames de sangue para pneumonia
São feitos para verificar se existe:
- Aumento dos índices da inflamação: o exame da proteína C reativa (PCR), velocidade de hemossedimentação (VHS) e α2-globulina,
- Leucocitose com neutrofilia: contagem de células brancas do sangue> 10.000 / mm3 e neutrófilos 80-90%.
A análise de sangue também é usada para procurar anticorpos.
Para ter dados confiáveis sobre os anticorpos, é necessário fazer 2 coletas a uma distância de 8 a 10 dias e, assim, obtêm-se dados sobre a:
- Soroconversão,
- Presença de IgM – há um aumento de 5 vezes dos anticorpos IgM específicos.
Após a coleta, procede-se com os testes de laboratório.
A amostra é tratada com um corante e depois é analisada ao microscópio:
- O azul de metileno permite avaliar o número de leucócitos e as células epiteliais escamosas,
- A coloração de Gram dá indicações preliminares sobre a bactéria responsável; por exemplo, se existirem bactérias dispostas em pares (diplococos), a suspeita de pneumonia devido a Streptococcus pneumoniae é procedente.
Exames laboratoriais para pneumonia
É importante identificar o tipo de amostra a ser coletada.
Dependendo do diagnóstico presumido, o médico decide qual líquido ou secreção analisar.
| Amostras | Diagnóstico para confirmar |
| Expectoração | Pneumonia alveolar |
| Aspirado transtraqueal | Pneumonia intersticial |
| Lavagem brônquica | Bronquite |
| LBA (lavagem broncoalveolar) | Pneumonia em pacientes imunodeprimidos |
| Análise de sangue | Pneumonia intersticial |
Exame de escarro para pneumonia
O exame de escarro é fundamental para a avaliação de um paciente com pneumonia bacteriana aguda.
Infelizmente, a expectoração é muitas vezes contaminada por bactérias que colonizam o trato respiratório superior e às vezes o inferior, mas que não são a verdadeira causa da doença.
Esta contaminação reduz a especificidade de qualquer amostra proveniente do trato respiratório inferior.
Estudos mostram que o exame identifica o micro-organismo responsável em pacientes com pneumonia bacteriana em menos de 50% dos casos.
A expectoração pode ser induzida ou espontânea, é sem dúvida o exame mais fácil de executar e menos invasivo, no entanto, nem sempre é suficiente. Com efeito, para ser adequado, devem ser respeitados determinados parâmetros:
- Leucócitos > 25 por campo de microscópio (ampliação de 100X),
- Células epiteliais escamosas <10-20 por campo microscópico.
A análise de amostras de escarro pela coloração de Gram é fundamental para entender se o micro-organismo responsável é uma bactéria:
- Gram positiva,
- Gram negativa.
As colorações específicas são muito úteis, por exemplo:
- A coloração Ziehl-Neelsen para confirmar a infecção micobacteriana,
- A coloração Giemsa para Pneumocystis carinii.
Em caso de suspeita de infecção por Legionella, o escarro pode ser semeado em meios de cultura especiais.
O cultivo do escarro (secreção respiratória) é útil, mas o resultado é pouco confiável porque muitas vezes os pacientes não são capazes de fornecer um escarro suficientemente profundo e, então, a amostra é inadequada.
O exame torna-se confiável se a amostra for recolhida durante uma crise de broncoespasmo (contração muscular que reduz o calibre dos brônquios).
Para o exame cultural utiliza-se solo enriquecido porque muitos desses micro-organismos são exigentes.
Por exemplo, os solos enriquecidos com sangue também permitem avaliar a hemólise (destruição de glóbulos vermelhos).
Todas as bactérias capsuladas dão uma aparência típica ao exame cultural. Com efeito, formam colônias mucosas que aparecem:
- Translúcidas,
- Opalescentes,
- Um pouco espumosas.
Hemocultura (cultura de uma amostra de sangue)
São necessárias pelo menos 2 amostras de sangue durante o pico de febre, melhor se forem 3.
Quando é positiva, leva ao diagnóstico etiológico e, sobretudo, dá uma ideia de como os germes se espalharam e do risco de septicemia.
Testes de antígenos urinários bacterianos, são usados para procurar antígenos:
- Pneumocócicos,
- Dos sorotipos patogênicos de Legionella,
- Do vírus Influenza,
- Do vírus sincicial respiratório (VSR).
Testes PCR: são realizados para confirmar a suspeita de tuberculose e Legionella.
Broncoscopia e lavagem broncoalveolar para pneumonia
O médico prescreve estes exames invasivos se:
- Tiver de distinguir uma pneumonia de um tumor,
- No paciente imunocomprometido, os motivos são:
- Produção insuficiente de escarro,
- Sinais clínicos “atípicos”,
- A radiografia mostra uma inflamação generalizada em um paciente que piora rapidamente,
- A falta de resposta à terapia.
- Os outros exames não permitiram entender a causa.
Broncoscopia
É possível coletar uma amostra durante a broncoscopia fazendo:
- O escovado brônquico com cateter protegido (PSB),
- A lavagem broncoalveolar (LBA).
A broncoscopia permite a visão do sistema respiratório inferior.
A coleta de amostras é obtida com uma escova protegida por um duplo revestimento (protected double-sheathed brush ou PSB) com:
- A LBA,
- Uma biópsia transbrônquica no local da inflamação pulmonar.
Lavagem broncoalveolar: uma mangueira fina de fibra óptica é introduzida através:
- Das cavidades nasais,
- Ou da cavidade oral.
Este exame serve para:
- Examinar as vias aéreas,
- Colher amostras de lavagem brônquica ou de tecido broncopulmonar.
Normalmente, a amostra é contaminada pela flora bacteriana das vias aéreas superiores; além disso, deve ser realizado um cultivo sobre 1 ml de fluido de cultura estéril em que a escova é colocada depois de removê-la do cateter interno para diferenciar a contaminação (<1000 CFU/ml) da infecção (> ou = 1000 CFU/ml).
A LBA é geralmente realizada com 150-200 ml de solução salina estéril, não bactericida.
A coloração de Gram em amostras de líquido obtidas por lavagem submetidas a citocentrifugação (centrifugação celular) pode servir como uma indicação rápida do tratamento antibiótico enquanto se espera pelos resultados da cultura.
Nas formas nosocomiais, a broncoscopia é útil para isolar o micro-organismo responsável.
Na pneumonia causada por manobras médicas é útil:
- Para fazer o diagnóstico,
- Para distinguir a patologia de outros distúrbios.
Normalmente, são pacientes de cuidados intensivos em que se faz também uma biópsia transbrônquica, que tem uma especificidade muito alta para identificar o germe responsável.
Exames para pneumonia dependendo do tipo de paciente
Paciente em unidade de tratamento intensivo: é feito o exame da cultura do escarro e a pesquisa de antígenos Legionella-pneumocócicos.
Pacientes com leucopenia: faz-se:
- Cultura do sangue,
- Pesquisa do pneumococo.
Paciente que viajou recentemente: pesquisa da Legionella.
Pneumonia adquirida na comunidade: em geral, o diagnóstico começa com um exame ambulatorial (histórico e exame objetivo) e, se necessário, prossegue com uma radiografia do tórax.
Lar de idosos: faz-se o exame objetivo e, se for necessário, também uma radiografia do tórax.
Hospital: os exames prescritos pelo médico são:
- Gasometria arterial,
- Radiografia do tórax,
- Tomografia do tórax.
Se a radiografia não for resolutória, também pode aconselhar:
- Exames sorológicos,
- Exames microbiológicos (coloração de Gram, antígenos urinários, sorologia e culturas),
- Exames invasivos (broncoscopia com escovação com cateter protegido ou LBA).
Diagnóstico de pneumonia intersticial
É difícil porque muitas vezes não há material suficiente na amostra colhida.
Além disso, os micro-organismos responsáveis são principalmente intracelulares, mais difíceis de reconhecer.
O programa a ser seguido é o seguinte.
Amostras respiratórias:
- Exame de cultivo (nem sempre é possível e é difícil),
- Testes moleculares em PCR (diagnóstico molecular por amplificação gênica): são certamente os mais eficazes,
- Teste ELISA ou de imunofluorescência.
Para o diagnóstico, o laboratório sempre usa pelo menos dois desses exames, nunca apenas um.
Isso porque é fácil ter:
- Falsos negativos,
- Falsos positivos.
Portanto, a resposta a um diagnóstico suspeito deve ser formulada com base em testes múltiplos.
Pneumonia intersticial aguda
Correlação entre alterações teciduais e resultados radiográficos.
A radiografia não mostra:
- A destruição de células mucosas,
- Se há um edema (acumulação de líquido) ou uma infiltração celular muito importante nos tecidos circundantes dos brônquios.
É possível ver o espessamento grosseiro da parede brônquica especialmente com a tomografia computadorizada, enquanto é mais difícil com a radiografia.
A radiografia mostra quando a pneumonia está nas últimas etapas e, portanto, quando as vias aéreas terminais e os alvéolos foram envolvidos.
O epitélio brônquico (mucosa) é engrossado, também se forma uma inflamação circundante e o brônquio está cheio de material necrótico.
O espessamento peribronquial é caracterizado por um infiltrado intersticial (as células inflamatórias chegam ao nível intersticial entre os alvéolos).
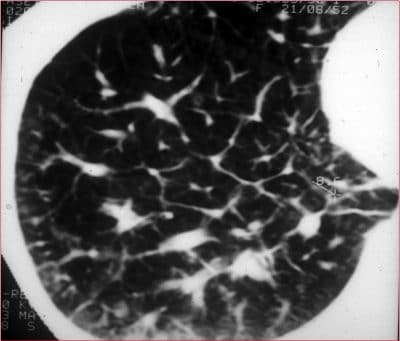
Na radiografia, é possível ver os sinais de todas as opacidades intersticiais, incluindo as linhas de Kerley (especialmente as linhas de Kerley do tipo B).
Qualquer opacidade linear ou reticular é um sinal de inflamação intersticial.
© Massimo Defilippo
A tomografia computadorizada mostra uma imagem mais precisa; é possível ver bem a manga do tecido peribronquial.
Existe um engrossamento das estruturas:
- No centro do lóbulo secundário,
- Na periferia.
É possível ver figuras poligonais com paredes espessadas, enquanto em um indivíduo normal não são visíveis.
Sem terapia, gradualmente também os alvéolos se enchem de líquido.
Portanto, pode haver uma consolidação dos pulmões, com uma inflamação tipicamente bilateral, então há imagens lineares, ou seja, opacidades de tipo intersticial.

© Massimo Defilippo
Na imagem à esquerda está afetado sobretudo o pulmão esquerdo.
Podemos definir três fases:
- Fase inicial, com sinal de envolvimento intersticial, com linhas e retículo lateral no pulmão direito.
- Fase intermediária, de difusão das opacidades, com consolidações típicas da síndrome alveolar na área próxima do centro da caixa torácica, especialmente à direita.
- Fase terminal no pulmão esquerdo, com uma consolidação extensa que ocupa completamente o pulmão.
Para o diagnóstico de pneumonia por Pneumocistis jirovecii, não é realizado nenhum exame cultural, mas é feita a pesquisa direta microscópica:
- Em uma amostra de LBA (lavagem broncoalveolar) ou,
- Em uma biópsia pulmonar com várias colorações (Giemsa ou Gomori Groccot, que é uma cor específica para o fungo, é evidenciada em uma cor escura).
A imunofluorescência com anticorpos marcados com substâncias fluorescentes é o teste de referência.
Testes moleculares em PCR (através da amplificação de genes) não se tornaram um padrão no presente.
Diagnóstico da infecção por Legionella pneumophila
1) A primeira coisa a fazer em caso de suspeita de Legionella é o teste de detecção do antígeno urinário. Ele:
- É muito abundante na superfície da Legionella,
- Poucos dias após o início da doença começa a ser expulso através da urina. Esse processo dura várias semanas ou meses.
Existem métodos muito rápidos para demonstrar a presença ou ausência do antígeno urinário através de um teste imunoenzimático em algumas gotas de urina: os anticorpos dirigidos contra os antígenos urinários são usados em conjunto com a mieloperoxidase; portanto, se o antígeno estiver presente, liga-se ao anticorpo.
A consequência é a ativação da enzima.
Este exame tem uma sensibilidade (capacidade de identificar as pessoas doentes) muito alta e é crucial para o diagnóstico.
2) No exame microscópico, a Legionella é muito difícil de ver: é uma Gram negativa de forma alongada, muito fina e pouco colorida.
3) Se a carga microbiana (quantidade de bactérias) na amostra colhida for alta, no exame de cultura há pequenas colônias translúcidas que crescem em tempos suficientemente longos.
4) Pesquisa de anticorpos em 2 amostras a 10 dias de distância, através do teste ELISA ou da imunofluorescência direta.
5) Pesquisa do DNA da Legionella em restos celulares do escarro ou de uma lavagem broncoalveolar através da PCR.
Diagnóstico de pneumonia lobar
A pneumonia lobar é geralmente causada por Streptococcus pneumoniae ou Haemophilus influenzae.
Do ponto de vista microscópico, é a pneumonia típica em que a inflamação causa opacidade no nível dos alvéolos.
Na imagem abaixo, à direita vê-se uma figura com a alteração do tecido pulmonar. Em vermelho aparece a parte afetada pela doença que causa:
- Uma estagnação importante,
- A alteração da estrutura pulmonar.

© Massimo Defilippo
Por outro lado, à esquerda vê-se a imagem microrradiográfica obtida a partir da radiografia da amostra de uma porção do tecido pulmonar.
Aqui observa-se:
- A substituição do ar dentro dos alvéolos por material inflamatório e necrotizado,
- O broncograma aéreo rodeado por opacidades alveolares que são:
- Homogêneas,
- Com bordas extremamente matizadas.
© Massimo Defilippo
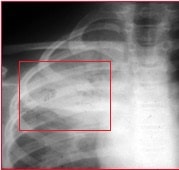
À direita vê-se uma radiografia da pneumonia lobar que afeta o ápice pulmonar direito.
Nota-se:
- A delimitação no nível das fissuras intralobares,
- O clássico sinal do broncograma aéreo.
Na imagem abaixo há um envolvimento pulmonar importante do lobo superior, à esquerda percebe-se facilmente a subdivisão delimitada pela fissura entre os lobos pulmonares.

© Massimo Defilippo
Na imagem à direita:
- As áreas de opacidade são relativamente homogêneas,
- Na sua parte mais medial (central), é possível ver os sinais do broncograma aéreo.
Durante a evolução da pneumonia, as características da opacidade são as mesmas, a limitação entre o lobo afetado e o saudável é vista ainda melhor.
No entanto, a imagem à direita é caracterizada pelo aparecimento de áreas de radiotransparência periféricas (mais escuras), que indicam um alveolograma aéreo.
O paciente responde à terapia e gradualmente a radiografia retorna normal. Portanto:
- O tratamento estava correto,
- A interpretação da opacidade foi a confirmação.
Esta imagem também pode documentar um câncer de pulmão.
Claramente, somente a pneumonia melhora com o tratamento com antibióticos.
O médico aconselha repetir a radiografia até observar o desaparecimento completo da inflamação pulmonar.
Um erro frequente é comparar os sintomas do paciente e as radiografias anteriores; de fato, a imagem da radiografia melhora mais tarde do que o paciente.
O atraso é de alguns dias, às vezes até uma semana, por isso não é útil repetir a radiografia 2 dias após o início do tratamento com antibióticos, especialmente se o paciente for jovem, porque absorve os raios X desnecessariamente.
É necessário esperar uma semana para repetir a radiografia.
No entanto, há exceções: para um paciente em terapia intensiva, para entender a evolução em pouco tempo, é possível repetir a radiografia mesmo depois de alguns dias.
Para demonstrar a cura radiológica da pneumonia, o médico prescreve a radiografia pelo menos 2/3 semanas após o primeiro exame.

